Обычная беременность длится примерно от 37 до 41 недели. Средняя продолжительность составляет 40 недель, или 280 дней. Гинекологи ведут учет в акушерских неделях, начиная с первого дня последней менструации. Эмбриональный возраст ребенка рассчитывается с момента зачатия.
Из-за сложности определения точного момента зачатия, для удобства принято использовать акушерский срок, который на 14-15 дней больше эмбрионального.
Беременность условно делится на три триместра — три периода по 3 месяца. Для наблюдения за изменениями в организме женщины и будущего ребенка триместры также разбиты на недели:
- Первый триместр – от первого дня последней менструации до конца 12-й недели (т. е. до 11 недель 6 дней);
- Второй триместр – с конца 12-й недели до конца 28-й недели (т. е. до 27 недель 6 дней);
- Третий триместр – с конца 28-й недели до родов.
Внутриутробное развитие плода также делится на периоды: эмбриональный и плодный (фетальный).
Эмбриональный период начинается с момента оплодотворения яйцеклетки и длится до 8-й недели беременности. За это время эмбрион (так называется развивающийся организм) успевает попасть из маточной трубы, где произошло оплодотворение, в полость матки.
Эмбрион, находящийся в полости матки и состоящий из множества клеток, первоначально погружается в слизистую оболочку (эндометрий), а затем активно начинает прорастать в стенку матки – происходит процесс имплантации. После этого начинается формирование плодного яйца – эмбриона, окруженного зародышевыми оболочками.
Плацента, временный, но важный орган, начинает формироваться из оболочек между материнским организмом и эмбрионом, через который осуществляется газообмен, питание и вывод продуктов обмена веществ. Эмбрион активно развивается и к 8-й неделе увеличивается в размере с 0,1 до 40 мм, а его масса достигает 5 г.
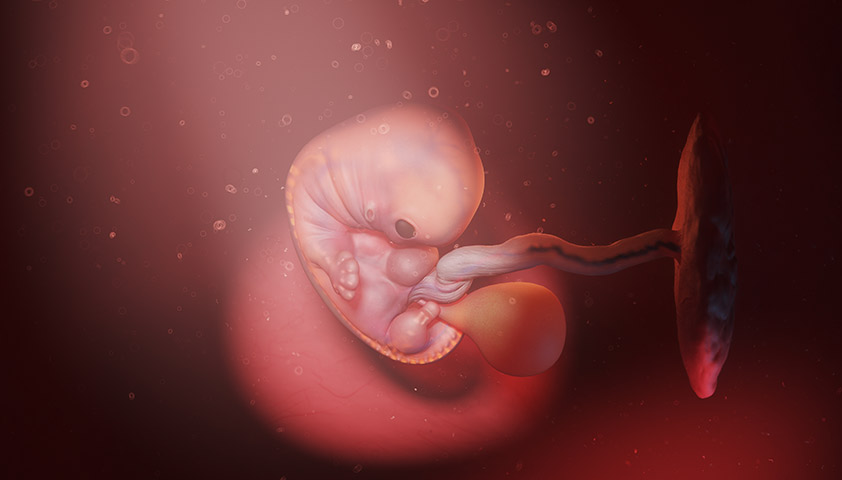
Эмбрион человека в возрасте около 8 недель — на этом этапе созданы все органы и системы, и начинается активное развитие организма. Автор: Jacopo Werther, СC-BY-2.0, Wikimedia Commons
Период беременности начинается с 9-й недели внутриутробного развития, когда эмбрион приобретает узнаваемый облик: основные органы и системы уже сформированы, начинают выделяться черты лица и шеи, образуются ручки и ножки.
Начиная с этого момента, развитие плода активно ускоряется, а женское тело постепенно приспосабливается к новым условиям. Изменение обмена веществ в организме женщины часто сопровождается тошнотой, рвотой, изменением веса (токсикозом).
На 15-й неделе сердцебиение плода хорошо слышно. К 18-20-й неделе женщина начинает чувствовать слабые движения, которые вскоре превратятся в ощутимые толчки.
Если до 22-й недели беременности по каким-либо причинам происходит исключение плода из матки – такое состояние называется выкидышем, с 22-й по 37-ю неделю – преждевременными родами. После 37-й недели плод полностью сформирован, его рефлексы развиты и он готов к появлению на свет.
Тем не менее, продолжительность беременности позволяет будущему малышу находиться в комфортных условиях и совершенствовать свои органы и системы организма. Сразу после рождения ребенка и его первого вдоха его отделяют от матери, перерезав пуповину – теперь он – новорожденный, развивающийся самостоятельно.
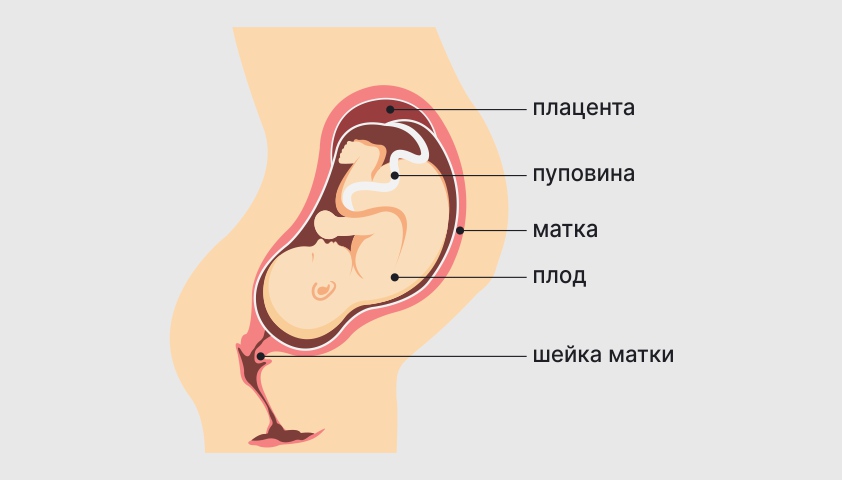
Положение плода в утробе на поздних сроках беременности
По ряду причин может произойти прекращение нормального развития беременности – в этом случае говорят о замершей беременности.
Замершая беременность: определение и виды
Замершая беременность – это остановка в развитии (отсутствие сердцебиения) эмбриона (плода) до 22-й недели беременности без выкидыша плодного яйца или плода.
Другие термины, обозначающие замершую беременность, включают в себя “неудавшийся выкидыш” и “неразвивающееся плодное яйцо”.
В Международной классификации болезней 10-го пересмотра замершая беременность имеет следующие коды:
- O02.0 – смерть плодного яйца и отсутствие пузыря;
- O02.1 – неудавшийся выкидыш.
Анэмбриония, или анэмбриональная беременность, описывает состояние, при котором плодное яйцо развивается, его структуры сформированы, но эмбрион не образуется и не обнаруживается при УЗИ.
Частота встречаемости случаев замершей беременности
Данные о распространении замершей беременности отсутствуют. Столкновение с трудностями сбора и обработки информации объясняется тем, что в 80% случаев все выкидыши начинаются с гибели плодного яйца, а затем выходят из полости матки. Треть самопроизвольных выкидышей на сроке до 8 недель происходит в форме анэмбрионии.
Предполагается, что принося одно яйцо случаи замершей беременности составляют примерно 2%, а при многоплодной беременности риск увеличивается вдвое.
Причины замершей беременности
В большинстве случаев трудно ответить на вопрос, что именно вызвало замирание плода — часто к этому приводит несколько факторов одновременно.
Возможные причины замершей беременности:
- нарушения генетики эмбриона (плода);
- вирусные атаки;
- проблемы с иммунной системой;
- недостаточная работа эндокринной системы;
- дефекты в строении матки, влияющие на развитие плода.
Генетические проблемы. Большинство ученых считают главной причиной задержки развития плода на начальных стадиях именно генетические нарушения. В большинстве случаев изменения в хромосомном наборе эмбриона (плода), такие как трисомия (вместо двух хромосом по одной от каждого родителя, как это должно быть обычно) или моносомия (одна хромосома вместо двух), могут привести к нарушениям в развитии плода.
В первом триместре беременности 41–50% случаев выкидышей вызваны именно генетическими аномалиями.
Инфекционные заболевания. Приблизительно 15% случаев неразвивающейся беременности могут быть связаны с инфекционными заболеваниями, перенесенными беременной женщиной.
Болезни, способные вызвать прерывание беременности:
- сифилис,
- хламидиоз,
- цитомегаловирусная инфекция,
- токсоплазмоз,
- герпес,
- парвовирусная инфекция B19.
В медицинской литературе описаны случаи остановки развития плода при заражении новым коронавирусом COVID-19. Пока нет подтвержденной связи ВИЧ с неблагоприятным исходом беременности.
Иммунные расстройства. Беременность вызывает ряд изменений в организме женщины. Она также влияет на иммунную систему, преобразуя ее таким образом, чтобы организм матери не реагировал на плод как на враждебный объект. В большинстве случаев эти изменения позитивны: беременность протекает гладко и заканчивается успешными родами. Однако в 10% случаев возникают аутоиммунные заболевания Аутоиммунное заболеваниеПатология, в которой иммунная система воспринимает клетки организма как чужеродные и атакует их с помощью аутоантителей., которые могут привести к прерыванию беременности. Одним из таких патологических состояний является антифосфолипидный синдром (АФС).
При аутоиммунном фето-материнском синдроме организм начинает производить антитела к жировым соединениям (фосфолипидам) своих собственных клеток, что может привести к их повреждению или уничтожению. У данного синдрома характерно повышение свёртываемости крови и образование тромбов, в том числе в сосудах плаценты. Как результат, плод или эмбрион могут погибнуть из-за недостатка кислорода и питательных веществ.
Аномалии матки — врожденные или приобретенные. Например, внутриматочная перегородка может стать причиной остановки развития плода. Если яйцо прикрепляется к области перегородки, развитие беременности может прекратиться на ранних сроках.
При других врожденных аномалиях матки, таких как седловидная, двурогая, однорогая или удвоенная матка, чаще возникают прерывания беременности и преждевременные роды.
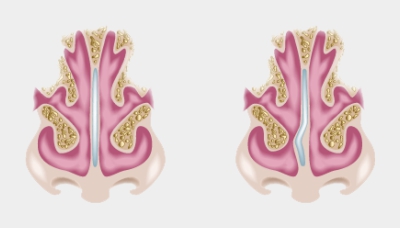
Существует внутриматочная перегородка, которая разделяет матку на две части. Это может быть причиной невынашивания беременности или бесплодия
Приобретенные дефекты матки, которые могут негативно повлиять на беременность:
- Истмико-цервикальная недостаточность – это состояние перешейка и шейки матки, когда эти части не могут справиться с увеличивающимся давлением внутри матки и удерживать развивающийся плод;
- Внутриматочные синехии (спайки) после операций на матке;
- Субмукозная миома – это доброкачественная опухоль в подслизистом слое матки.
Эти заболевания могут помешать развитию и укоренению оплодотворенной яйцеклетки из-за изменений в структуре маточной полости или нарушений в гормональном фоне. Кроме того, они могут способствовать попаданию инфекций в маточную полость и вызывать хронический эндометрит – воспаление внутреннего слоя матки, являющееся главной причиной бесплодия и выкидышей.
Факторы риска
Помимо основных причин, существуют дополнительные факторы, которые увеличивают риск прерывания беременности. Они описаны в отечественных и зарубежных исследованиях.
Поздний репродуктивный возраст. Вероятность хромосомных аномалий у плода увеличивается, если женщина старше 35 лет, а мужчина старше 40.
История самопроизвольных выкидышей. Чем больше случаев прерывания беременности у женщины в прошлом, тем неблагоприятнее прогноз для последующего зачатия и вынашивания плода. После первого выкидыша риск потери составляет 13–17%, после двух – 36–38%.
Эндокринные и метаболические нарушения. Среди наиболее важных из них – поликистоз яичников, сахарный диабет (некомпенсированный), ожирение, заболевания щитовидной железы (гипотиреоз). Гормональные изменения, нарушение кровоснабжения эндометрия, воспалительные процессы в организме женщины негативно сказываются на развитии эмбриона.
Негативное воздействие. Если будущая мама курит, употребляет алкоголь, наркотики или пьет более 5 чашек кофе в день (более 100 г кофеина) – это также способно привести к потере плода. По результатам некоторых исследований, даже вдыхание дыма от сигарет может вызвать выкидыш. Также на развитие плода оказывают влияние загрязнение воздуха, работа на опасном производстве и определенные лекарственные препараты.
Недостаток микроэлементов. Если организм женщины не получает необходимых витаминов и минералов для нормальной беременности – плод может погибнуть. По данным исследований, у многих женщин с прерванной беременностью наблюдался дефицит витамина D, фолиевой кислоты и магния.
Признаки прерывания беременности
Не существует конкретных симптомов, по которым можно однозначно определить замирание беременности.
Когда плод замирает на ранних сроках (до 12 недель), многие женщины отмечают улучшение состояния – другими словами, у них исчезают субъективные признаки беременности, такие как тошнота, чувствительность к запахам, изменение аппетита, ощущение напряжения в груди.
На более поздних сроках (после 18 недель) женщина может подозревать гибель плода из-за прекращения его движений. Среди объективных признаков – отставание размеров матки от ожидаемого срока беременности и отсутствие сердцебиения плода при прослушивании.
Длительное нахождение мертвого плода в матке угрожает не только здоровью, но и жизни женщины.
Только через 2-6 недель после прекращения развития плода у пациентки могут возникнуть боли в нижней части живота, слабость, повышение температуры, небольшие кровянистые выделения из половых путей.

Симптомы, указывающие на возможное начало выкидыша у беременной женщины, включают боль внизу живота и кровянистые выделения из половых путей
Организм женщины реагирует на изгнание погибшего плода или эмбриона резкими изменениями. Повышается температура, усиливается боль внизу живота, ухудшается самочувствие. Один из характерных симптомов выкидыша – маточное кровотечение.
Возможные осложнения
Если проигнорировать замирание плода, это может привести к воспалению в организме женщины. Существует высокий риск развития гнойного эндометрита – серьезного состояния, сопровождающегося интоксикацией, болями в животе, гнойными или кровянистыми выделениями из половых путей. Необходимо принять меры, чтобы избежать развития сепсиса (заражения крови).
Еще одно распространенное осложнение – это маточное кровотечение. Оно указывает на то, что организм избавляется от погибшего плода – происходит выкидыш. У женщины возникают сильные боли внизу живота и в пояснице. Кровянистые выделения обильные, с сгустками. Это состояние требует немедленного медицинского вмешательства.
Диагностика прерывания беременности
Ранняя диагностика недоразвитой беременности снижает риск осложнений, связанных с длительным пребыванием погибшего плодного яйца в матке.
Инструментальное обследование
Самый информативный метод диагностики прерывания беременности – ультразвуковое исследование (УЗИ). На ранних сроках предпочтение отдают трансвагинальному УЗИ (датчик вводится во влагалище), на более поздних – трансабдоминальному (сканирование через брюшную стенку).
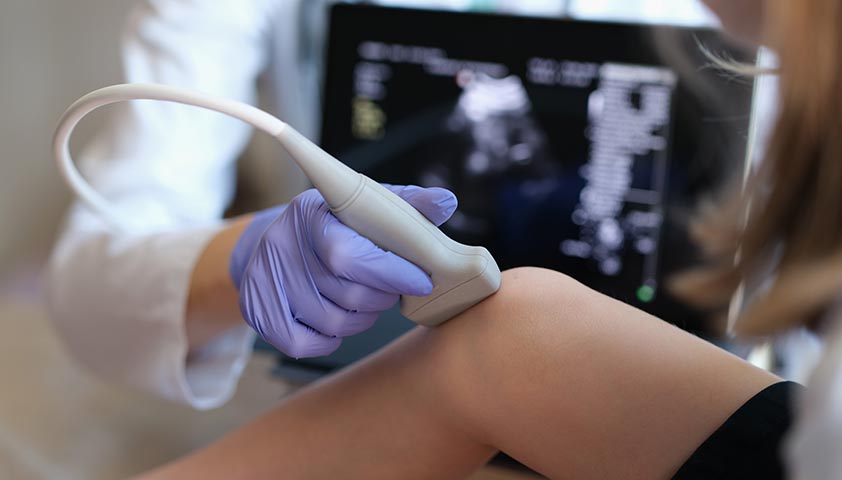
Использование ультразвукового сканирования позволяет выявить неразвивающуюся беременность задолго до возникновения каких-либо симптомов
Основным диагностическим критерием замершей беременности при УЗИ является отсутствие сердцебиения у плода.
Если погибший плод находится в матке длительное время, его трудно обнаружить при УЗИ. Чаще всего можно увидеть нечеткие контуры плодного яйца, отдельные фрагменты и уменьшенное количество околоплодных вод.
Подозрение на замершую беременность еще не является окончательным диагнозом, это повод для дальнейшего наблюдения за пациенткой. Особенно это актуально на ранних сроках беременности — до 8 недель. При неопределенной жизнеспособности беременности проводят повторное УЗИ через 7-10 дней.
Лабораторная диагностика
Для оценки жизнеспособности эмбриона или плода врач использует анализ уровня хорионического гонадотропина человека (ХГЧ) — это гормон, который вырабатывается плодными оболочками. При остановившейся беременности его содержание снижается в 3–9 раз.
Для контроля процесса беременности врач может провести анализ крови на альфа-фетопротеин (АФП) — это белок, который вырабатывается тканями плода и способствует его правильному развитию.
Исследование уровня плазменного протеина А (PAPP-A) помогает оценить вероятность нарушений у плода и осложнений у женщины во время беременности. При нормальном течении беременности его содержание увеличивается примерно в два раза каждую неделю.
Начиная с 9-й недели беременности возможно выявить риск наиболее распространенных хромосомных патологий плода с помощью проведения скрининговых исследований.
Для выявления причины замершей беременности или выкидыша и предотвращения подобных ситуаций в будущем врач назначает цитогенетическое исследование.
Также женщине могут быть необходимы анализы для оценки общего состояния и выявления сопутствующих заболеваний.
Выявить нарушения функции щитовидной железы можно с помощью скринингового исследования на содержание гормонов и антител.
Стратегия лечения женщин с замершей беременностью
Существует три основные медицинские стратегии для случаев замирания плода: ожидание, лекарственное или хирургическое прерывание замершей беременности.
Стратегия ожидания. Пациентку наблюдают в течение 7–14 дней, ожидая естественного выкидыша утраченного эмбриона (плода). По этой стратегии прибегают в редких случаях из-за высокого риска заражения матери: только если замершая беременность возникла в I триместре, у женщины удовлетворительное общее состояние здоровья, и сама пациентка находится рядом со стационаром, куда её в случае маточного кровотечения могут срочно доставить.
Фармакологическое прерывание замершей беременности. Это мягкий метод, не требующий госпитализации. После обследования врач выписывает женщине препараты, ускоряющие процесс выкидыша, с минимальным риском кровопотери. Пациентка принимает препараты в присутствии врача, остаётся под медицинским наблюдением около 2 часов и затем уезжает домой. Ожидаемый эффект наступает через 36–48 часов.
Прекращение замершей беременности хирургическим способом. Этот метод используется в случае, если ожидание разрешения ситуации является трудной психологически для пациентки, зная, что плод погиб. Также он применяется при выявлении воспаления, анемии или если женщина проживает далеко от медицинского учреждения.
Для удаления остатков плодного яйца применяется вакуумная аспирация полости матки. Этот метод оперативного вмешательства является более предпочтительным из-за его меньшей травматичности и болезненности, чем выскабливание полости матки.
Во время проведения вакуум-аспирации пациентка находится в стационаре. После процедуры может потребоваться прием антибиотиков, которые помогут предотвратить развитие инфекции.
Прогноз и профилактика замершей беременности
Спасти плод при замершей беременности невозможно. Важно вовремя обнаружить патологию и предотвратить осложнения.
Для предотвращения потери плода при следующей беременности необходимо обратиться к врачу, который выяснит причины и поможет разработать план действий. Для этого необходимо пройти обследование как женщине, так и её партнёру.
Также перед зачатием (прегравидарной подготовке) можно пройти некоторые исследования, которые помогут предотвратить осложнения во время беременности и патологии развития плода.
Иногда недостаток витаминов и минералов может быть причиной замершей беременности. Для выявления и коррекции этого назначают анализ крови, в котором обычно проверяют уровень витамина D, цинка, магния и фолатов.
Однако не менее важным фактором в профилактике замершей беременности являются здоровый образ жизни, сбалансированное питание, умеренные физические нагрузки, а также своевременное выявление и лечение хронических заболеваний.
Источники
- Радзинский В.Е., Андреева М.Д., Артымук Н.В. и др. Неразвивающаяся беременность в анамнезе: реабилитация и подготовка к следующей гестации : методические указания. М., 2021.
- Савельева Г.М., Сухих Г.Т., Серов В.Н., Радзинский В.Е. Акушерство: национальное руководство. 2-е изд. М., 2018.
- Выкидыш (самопроизвольный аборт) : клинические рекомендации / Минздрав РФ. 2021.
- Манухин И.Б., Крапошина Т.П., Манухина Е.И. и др. Неразвивающаяся беременность: этиопатогенез, диагностика, лечение // Таврический медико-биологический вестник. 2018. №21(2). Вып.2. С. 182–186.
- Ордиянц И.М., Барабашева С.С. Неразвивающаяся беременность: взгляд на проблему // Акушерство и гинекология. 2018. №06(3). С. 92–96.
Симптомы и признаки замершей беременности
Не всегда женщины могут сразу осознать, что у них произошла замершая беременность. Признаки этого состояния могут быть разнообразны и иногда неочевидны. Однако, важно знать об этих симптомах, чтобы своевременно обратиться за помощью и лечением.
Одним из основных признаков замершей беременности является кровотечение из половых путей. Это может быть как легким выделением, так и обильным кровотечением. Также могут наблюдаться боли внизу живота, напоминающие менструальные.
- Неразвивающиеся признаки беременности: рост гормонов ХГЧ замедляется или прекращается, размер матки не соответствует сроку, отсутствие сердцебиения плода.
- Изменение симптомов беременности: резкое прекращение токсикоза, исчезновение признаков тяжести груди, уменьшение чувствительности молочных желез.
- Общие признаки: слабость, головокружение, ощущение жара или озноба, тошнота и рвота.
При появлении подобных симптомов необходимо немедленно обратиться к врачу для установления диагноза. Эффективное лечение замершей беременности позволит избежать возможных осложнений и сохранить здоровье женщины.
Эффективные методы лечения замершей беременности
- Медикаментозное лечение. После замершей беременности врач может назначить специальные препараты, помогающие остановить кровотечение и восстановить организм. Важно строго соблюдать рекомендации специалиста и не превышать дозировку.
- Хирургическое вмешательство. В некоторых случаях, особенно при осложнениях, может потребоваться операция. Хирург удалит остатки плодного яйца, чтобы избежать возможных осложнений и сохранить здоровье женщины.
- Физиотерапия. Для восстановления физического и эмоционального состояния после замершей беременности можно обратиться к специалистам по физиотерапии. Специальные процедуры помогут улучшить общее самочувствие и ускорить процесс восстановления.
Возможно, на первый взгляд может показаться, что замершая беременность – это непоправимая трагедия. Однако, современная медицина предлагает эффективные методы лечения и восстановления, которые помогут женщине пройти через это трудное время и вернуться к полноценной жизни. Важно помнить, что после тяжелых испытаний жизнь продолжается, и вокруг всегда есть специалисты и близкие, готовые помочь и поддержать.
Психологическая поддержка женщин с замершей беременностью
В данном разделе будет рассмотрено важное вопрос оказания помощи и поддержки женщинам, столкнувшимся с замершей беременностью. Этот непростой период может вызвать у женщин различные эмоции и стрессовые ситуации, поэтому психологическая поддержка играет ключевую роль в процессе восстановления и осознания произошедшего.
| Заботливый подход | Обеспечение понимания и поддержки со стороны близких и специалистов. Эмоциональная поддержка поможет женщине справиться с тяжестью утраты и пережить этот трудный период. |
| Индивидуальный подход | Учитывание индивидуальных особенностей каждой женщины при оказании помощи. Это позволит создать благоприятные условия для процесса психологической реабилитации. |
| Групповая поддержка | Участие в групповых занятиях или общение с женщинами, пережившими подобный опыт, способствует созданию общности и взаимопониманию. |
| Профессиональная помощь | Консультация специалиста (психолога, психотерапевта) поможет оценить свои эмоции, настроения и найти эффективные стратегии восстановления. |
Психологическая поддержка женщин с замершей беременностью играет важную роль в процессе переживания и восстановления после потери. Общение, понимание и регулярная помощь специалистов помогут женщинам пройти через это трудное время и вернуться к обычной жизни со здоровым психическим состоянием.
Последствия замершей беременности для женского здоровья
Замершая беременность может оказать серьезное воздействие на физическое и психическое состояние женщины. Последствия этого состояния могут быть разнообразны и потребуют особого внимания и заботы.
- Физические последствия замершей беременности могут включать нарушения гормонального баланса, возможные осложнения восстановления организма, а также ухудшение общего состояния и иммунитета.
- Психологические последствия замершей беременности могут проявляться в виде депрессии, тревоги, чувства вины, а также проблем в отношениях с окружающими и партнером.
- Физические и психологические аспекты послеродового периода могут также оказать влияние на общее здоровье и благополучие женщины, требуя комплексного подхода и поддержки со стороны специалистов.
Необходимо помнить, что последствия замершей беременности могут быть индивидуальны для каждой женщины и потребуют индивидуального подхода и внимания. Важно обращаться за помощью к специалистам и психологам, чтобы преодолеть все трудности и негативные последствия этого состояния и вернуться к полноценной жизни и самочувствию.
Видео по теме:
Вопрос-ответ:
Сколько длится нормальная беременность?
Нормальная беременность длится от 37 до 41 недели. Средний срок составляет 40 недель, или 280 дней.
Почему гинекологи ведут подсчёт в акушерских неделях?
Гинекологи ведут подсчёт в акушерских неделях начиная от первого дня последней менструации, чтобы определить точную дату родов и оценить развитие плода.
Какие недели считают от момента оплодотворения?
Эмбриональные (реальные) недели считаются от момента оплодотворения яйцеклетки (зачатия), что может отличаться от акушерских недель.
Может ли длительная беременность повлиять на здоровье ребенка?
Длительная беременность (переходящая за 41 неделю) может повлечь за собой ряд осложнений как для ребенка, так и для матери, поэтому важно строго контролировать продолжительность беременности.
Какие признаки указывают на начало предродовой активности?
Предродовая активность обычно начинается с появления разрежения и укорачивания шейки матки, схваток, выделения слизи или амниотической жидкости. При появлении таких признаков необходимо обратиться к врачу.
Чем отличается акушерские недели от эмбриональных?
Акушерские недели рассчитываются от первого дня последней менструации и используются в медицинской практике для оценки срока беременности. Эмбриональные недели начинаются с момента зачатия и представляют собой реальное время развития плода.






