Имеют место случаи заражения половыми инфекциями (ПИ), которые передаются при половом контакте, когда определённые микроорганизмы передаются от инфицированного партнёра. Любой вид полового контакта: вагинальный, анальный, оральный, представляет потенциальную угрозу. Также может произойти заражение после контакта с инфицированными биологическими жидкостями: кровью, слюной, мочой. Передача возбудителей ПИ от матери к ребёнку возможна во время беременности, родов или при кормлении грудью.
Существует 8 наиболее распространенных возбудителей ПИ, из которых 4 инфекции поддаются лечению; остальные 4 на сегодняшний день неизлечимы и остаются в организме навсегда после заражения.
Каждый день в мире случается более миллиона инцидентов заражения ИППП, и большинство из них проходят незаметно, что позволяет людям заражать своих партнеров, не подозревая о своем состоянии.
По данным Всемирной организации здравоохранения, ежегодно в мире регистрируется свыше 350 миллионов новых случаев заражения одной из четырех лечимых ИППП: гонореей, хламидиозом, сифилисом или трихомониазом. Кроме того, более полумиллиона людей в репродуктивном возрасте по всему миру инфицированы вирусом герпеса.
ИППП негативно влияют на сексуальное и репродуктивное здоровье, связаны со стигматизацией, бесплодием, онкологическими заболеваниями и осложнениями при родах, а также увеличивают риск заражения ВИЧ-инфекцией.
Причины возникновения ИППП
Главный фактор возникновения сексуальных инфекций – попадание в организм вредоносных бактерий, вирусов или паразитов. Эти микроорганизмы могут передаваться от одного человека другому через кровь, сперму, слюну, вагинальные выделения.
Часто встречаемые возбудители ППП:
- гонококк (Neisseria gonorrhoeae);
- хламидия (Chlamydia trachomatis);
- трихомонада (Trichomonas vaginalis);
- бледная трепонема (Treponema pallidum);
- вирус папилломы человека (Human papillomavirus);
- вирус простого герпеса (Herpes simplex virus);
- вирус иммунодефицита человека (Human immunodeficiency virus);
- вирус гепатита B (Hepatitis B virus).
Самый часто встречаемый способ передачи микроорганизмов от одного человека к другому – это половой контакт, будь то вагинальный, оральный или анальный. Также обычен бытовой способ передачи: через слюну при поцелуях, а также через кровь, оставшуюся на бритве, маникюрных инструментах, зубной щетке и других предметах личной гигиены. Особо выделяют внутриутробный путь заражения – от матери к ребенку через плаценту или при прохождении родовых путей – и парентеральный – через кровь при проведении медицинских процедур, использовании нестерильных медицинских инструментов.
В опасности заразиться половыми инфекциями находятся люди, ведущие активную сексуальную жизнь, часто меняющие сексуальных партнеров, гомосексуалисты, наркозависимые, медицинские работники, взаимодействующие с кровью и другими биологическими жидкостями пациентов (например, хирурги, медсестры, специалисты отделений гемодиализа, стоматологи), а также татуировщики и мастера перманентного макияжа.
Развитие ПИПП
Заражение половыми инфекциями происходит, когда патогенные микроорганизмы попадают на поврежденную кожу или слизистую оболочку. Инкубационный период данных заболеваний зависит от типа возбудителя и может варьироваться от нескольких недель до 2 лет. В это время патогены активно размножаются в клетках, однако симптомы инфекции могут не проявляться.
Бывает, что иммунитет оказывается достаточно сильным, чтобы победить возбудителя инфекции, как, например, когда заражение вирусом папилломы человека. Но обычно патоген свободно распространяется по всему организму.
Если не приступить к лечению немедленно, болезнь может перейти в острую стадию с ярко выраженными симптомами, а затем в хроническую стадию, которая может продолжаться многие годы. Часто половые инфекции имеют волнообразное течение, с периодами обострений и затишья.
Классификация ИППП
Инфекции, передаваемые половым путем, классифицируются в зависимости от возбудителя заболевания.
Типы ИППП:
- бактериальные: сифилис, гонорея, хламидиоз;
- вирусные: генитальный герпес, ВИЧ, ВПЧ, гепатиты;
- протозойные (вызванные паразитами): трихомониаз;
- грибковые: кандидоз (молочница).
Бактериальные, протозойные и грибковые ИППП излечимы, в то время как возбудители вирусных половых инфекций навсегда остаются в организме человека и в настоящее время неизлечимы.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) ИППП обозначаются кодами А50 — А64 («Инфекции, передающиеся преимущественно половым путём»), а также B15 — B19 и B20 — B24.
Группы ИППП по МКБ-10:
- А50 — заболевание, передаваемое половым путем, называемое врожденным сифилисом;
- A51 — ранняя стадия сифилиса;
- A52 — поздний период развития сифилиса;
- A53 — различные формы сифилиса, не уточненные другими кодами;
- A54 — инфекция, вызванная гонококками;
- A55 — венерическое заболевание – хламидийная лимфогранулёма;
- A56 — другие хламидийные инфекции, передаваемые половым путем;
- А57 — заболевание шанкроид;
- A58 — болезнь, проявляющаяся паховой гранулемой;
- A59 — инфекция, вызванная трихомонадами;
- A60 — герпетическая инфекция в области половых и анальных органов;
- A63 — другие болезни, передаваемые половым путем, не включенные в другие категории;
- A63.0 — бородавки в области половых и анальных органов;
- A64 — неуточненные болезни, передаваемые половым путем;
- B15 — B19 — вирусный гепатит B;
- B20 — B24 — заболевания, вызванные вирусом иммунодефицита человека.
Признаки инфекций, передаваемых половым путем
Признаки заражения половыми инфекциями могут появиться через несколько дней после инфицирования, однако это не всегда происходит.
Характерные проявления инфекций зависят от их типа, однако существует несколько общих симптомов: изменение характера выделений из половых органов, болезненные и частые мочеиспускания, зуд и покраснение кожи и слизистых оболочек в области половых органов, неприятный запах, боли или дискомфорт во время полового контакта, увеличение лимфатических узлов в области паха.
При появлении подобных признаков важно как можно скорее обратиться к врачу-гинекологу или урологу, сделать лабораторное тестирование для выявления основных возбудителей половых инфекций.
Симптомы заражения сифилисом
Примерно через месяц после заражения на слизистой оболочке половых органов возникает язва, называемая шанкром. Иногда он появляется на языке, губах или руках.
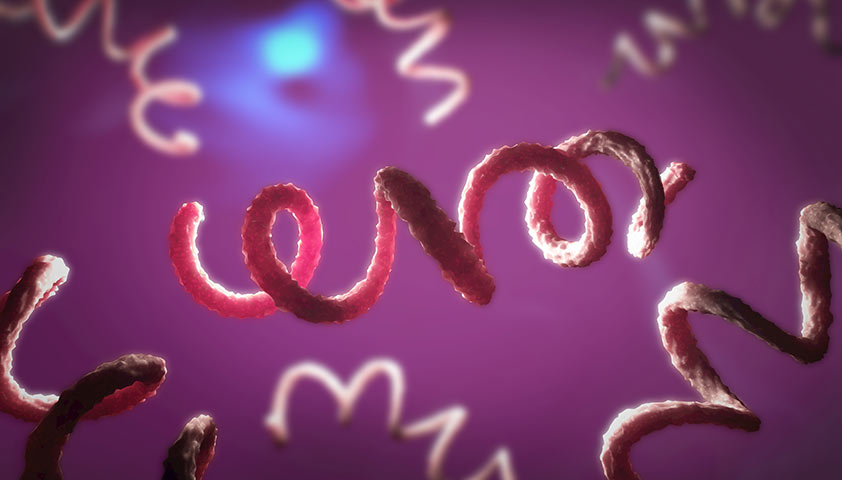
Инициатором сифилиса является бактерия Treponema pallidum, имеющая спиральную форму и называемая бледной трепонемой
Обычно шанкр проходит самостоятельно за несколько месяцев, но несмотря на это, болезнь продолжает прогрессировать, переходя на вторую стадию. На теле появляется красно-коричневая сыпь, а на губах и во рту – беловатые язвы, сопровождаемые повышением температуры и головной болью. Симптомы могут появляться и исчезать.
Без адекватного лечения болезнь переходит в латентную форму, которая может длиться десятилетиями. В это время возможны нарушения работы внутренних органов, даже не сопровождаемые явными симптомами.
Признаки хламидиоза
Есть случаи, когда человек оказывается в курсе своего заболевания случайно: например, в процессе запланированного медицинского обследования или при диагностике причин бесплодия. Это происходит потому, что около 45% мужчин и 60-65% женщин, зараженных хламидиями, не испытывают никаких симптомов.

На сегодняшний день известно более 10 видов хламидий, и половое заболевание вызывается бактерией Chlamydia trachomatis
В случае появления симптомов, они могут проявляться следующим образом:
- У женщин возможны нетипичные выделения из влагалища, часто слизисто-гнойные и с неприятным запахом, а также зуд и жжение в области половых органов, частое мочеиспускание, межменструальные кровотечения, болезненность во время полового акта и боль в нижней части живота;
- У мужчин наблюдается покраснение и отёчность слизистой оболочки наружного отверстия мочеиспускательного канала, слизисто-гнойные или слизистые необильные выделения из уретры, зуд, жжение и болезненность при мочеиспускании, болезненность во время половых контактов, боли в промежности, распространяющиеся в прямую кишку.
Симптомы трихомониаза
Трихомониаз часто протекает скрыто, однако при отсутствии лечения с течением времени может привести к бесплодию, а симптомы могут проявиться при снижении иммунитета.
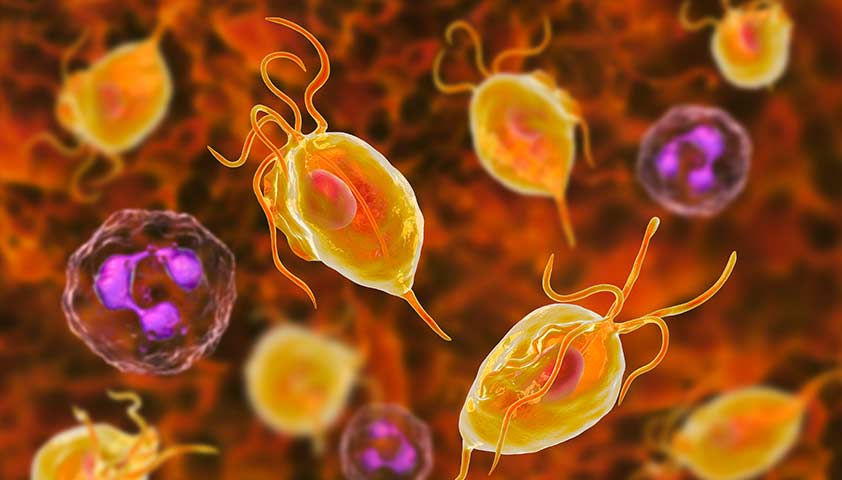
Причиной трхимониаза является микроскопический паразит – влагалищная трхимонада (Trichomonas vaginalis)
Основные симптомы трхимониаза у женщин:
- выделения из половых путей серо-желтого цвета, часто пенистые, с неприятным запахом;
- зуд, жжение в области половых органов;
- болезненность во время половых контактов (диспареуния);
- зуд, жжение, болезненность при мочеиспускании (дизурия);
- дискомфорт или боль в нижней части живота;
- гиперемия и отек слизистой оболочки вульвы, влагалища;
- эрозивно-язвенные поражения слизистой оболочки половых органов, кожи внутренней поверхности бедер;
- петехиальные кровоизлияния на слизистой оболочке влагалищной части шейки матки («клубничная» шейка матки).
Основные проявления венерического заболевания у мужчин:
- выделения из уретры;
- зуд и жжение в области уретры;
- боль в промежности, распространяющаяся в прямую кишку;
- боль при половом контакте (диспареуния);
- зуд, жжение и боль при мочеиспускании (дизурия);
- язвенные высыпания на коже головки полового члена;
- примесь крови в сперме (гематоспермия);
- покраснение и отёчность у устья уретры;
- скромные или умеренные выделения из уретры.
Симптомы гонореи
Гонорею различают на 2 основных типа: «свежая», которая проявляется в течение 2 месяцев после инфицирования, и хроническая – у людей, инфицированных на протяжении длительного времени.
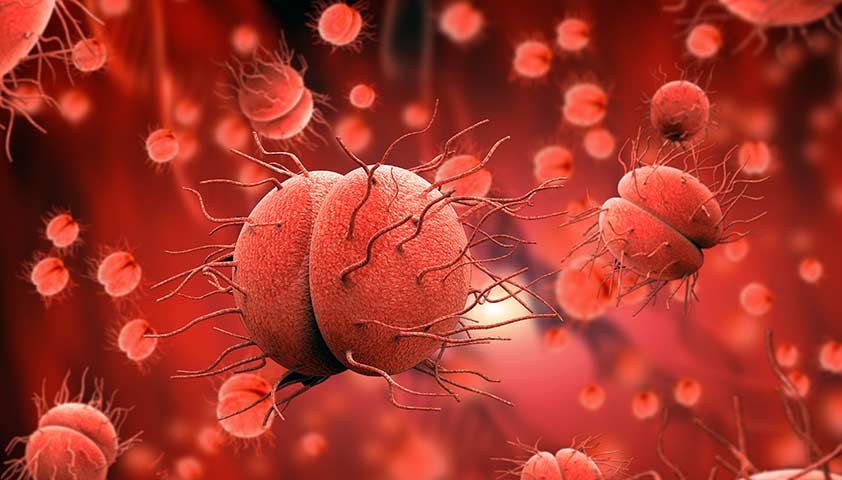
Источник заболевания гонореей — бактерия Neisseria gonorrhoeae (гонококк), напоминающая по форме зерно боба
У большинства женщин с поражением нижнего отдела мочеполового тракта гонореей болезнь протекает бессимптомно. Иногда возможны зуд в области половых органов, боли во время полового акта, выделения из влагалища, часто гноящиеся или слизисто-гноящие, боли или жжение при мочеиспускании, дискомфорт и легкие боли внизу живота.
У мужчин гонорея обычно проявляется отчетливо: из мочеиспускательного канала появляются гноящиеся выделения с неприятным запахом, мочеиспускание может сопровождаться зудом и жжением, головка полового члена и крайняя плоть могут отекать и воспаляться.
Иногда у мужчин и женщин возникает зуд в области заднего прохода, запор, кровянистые выделения из ануса, боль в горле, воспаление лимфатических узлов, конъюнктивит.
Симптомы генитального герпеса
Первичное заражение, когда организм впервые сталкивается с вирусом и только учится реагировать на него, обычно проявляется наиболее ярко. Во время реактивации инфекции у многих людей симптомы выражаются в более мягкой форме. Во время латентной фазы герпес, как правило, не проявляется. При этом человек все равно может заразить других.
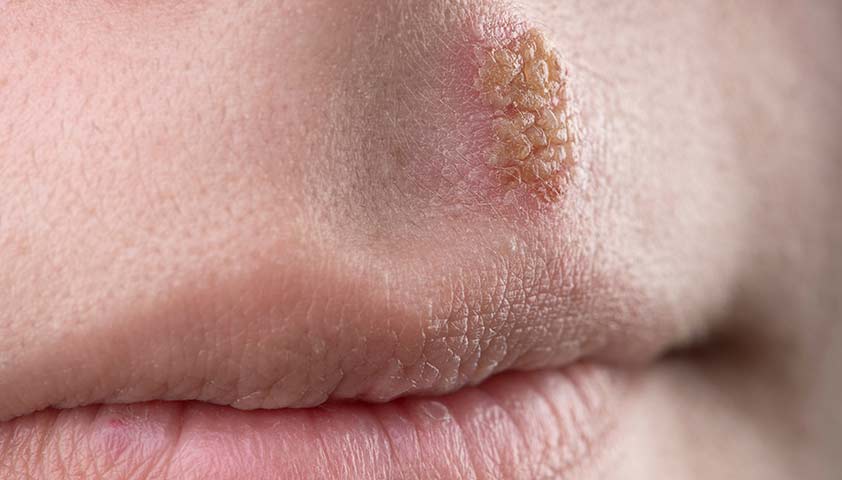
Обычно генитальный герпес вызывается вирусом простого герпеса 2-го типа (HSV-2), реже – вирусом простого герпеса 1-го типа (HSV-1)
При первичном заражении вирусом простого герпеса часто возникают признаки, напоминающие грипп: головная боль, увеличение миндалин и лимфоузлов, повышение температуры тела. Через несколько дней на коже и слизистых оболочках появляются небольшие пузырьки, наполненные жидкостью. Обычно они появляются в районе половых органов и вокруг ануса. У женщин герпес чаще проявляется в области малых и больших половых губ, у мужчин – в области мошонки.
В последующих клинических эпизодах герпеса, известных как рецидивирующий генитальный герпес, симптомы обычно проходят в более легкой форме. Перед вспышкой воспаления в месте будущего образования появляется слабое покалывание, зуд или жжение.
Признаки гепатита B
Период инкубации при заражении вирусом гепатита B может продолжаться длительное время, как правило, от 70 до 80 дней.
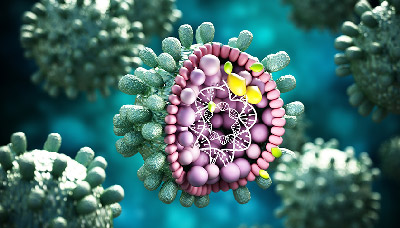
Исчерпывающая информация о возбудителях гепатита В представлена в ДНК-содержащем вирусе из семейства гепаднавирусов (Hepadnaviridae).
Характерные признаки вирусного гепатита В схожи с проявлениями гриппа, такими как слабость, высокая температура, боли в суставах, тошнота, рвота и понос, а также потеря аппетита. Но имеются и специфические признаки, включая желтушное окрашивание кожи и глазных белков, а также зуд кожи. Все эти явления характерны для поражения печени.
Если организм успешно справляется с воспалением и вирусной нагрузкой, то болезнь заканчивается выздоровлением. У взрослых этот процесс происходит в 90–95% случаев. Однако при неспособности иммунитета заразившегося победить вирус развивается хронический гепатит.
Симптомы ВИЧ
Со времени проникновения вируса иммунодефицита человека (ВИЧ) в организм до развития характерных заболеваний, связанных со СПИДом, проходит различное количество времени, в большинстве случаев от 1 до 18 месяцев. Но, обычно, проходит 7–8 лет, прежде чем инфицированный становится особенно тяжелым пациентом. За это время инфекция проходит 5 стадий и полностью разрушает иммунную систему.
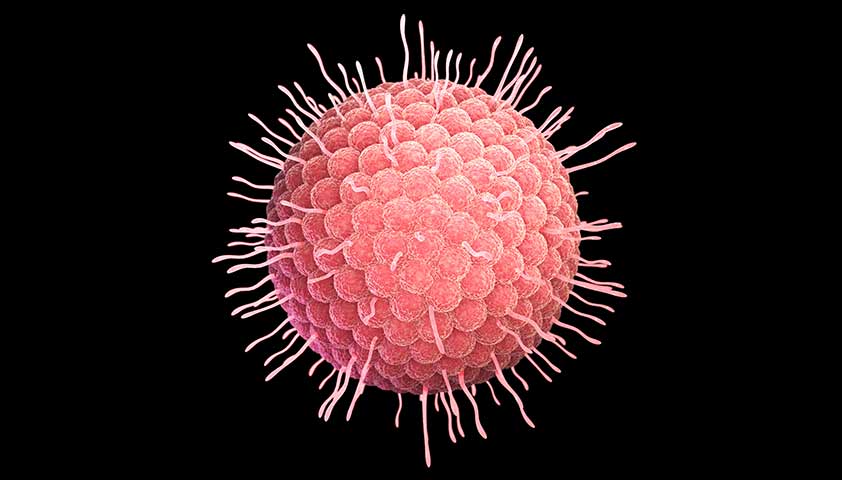
Размеры вируса иммунодефицита человека очень маленькие: на линии длиной 1 см могут уместиться до 100 тысяч вирусных частиц
Первичные признаки ВИЧ-инфекции:
- температура от 37 до 38 °C;
- сыпь на лице и теле;
- увеличение лимфоузлов;
- кандидоз (молочница);
- обильные герпетические высыпания;
- тяжёлая ангина;
- пневмония;
- боль в суставах.
После этого признаки затухают, болезнь может развиваться потайно более 10 лет. Финальная стадия ВИЧ-инфекции обычно наступает через 10–12 лет после заражения. На данном этапе возникают СПИД-индикаторные заболевания, которые могут привести к серьезным осложнениям. Пострадает центральная нервная система, возникнут трудности с концентрацией внимания, нарушится координация движений.
Признаки ВПЧ
Характерный сигнал папилломавирусной инфекции — папилломы, или бородавки, которые могут появиться как на коже, так и на слизистых оболочках. Папилломы различаются по размеру, цвету и форме, не вызывают боли.
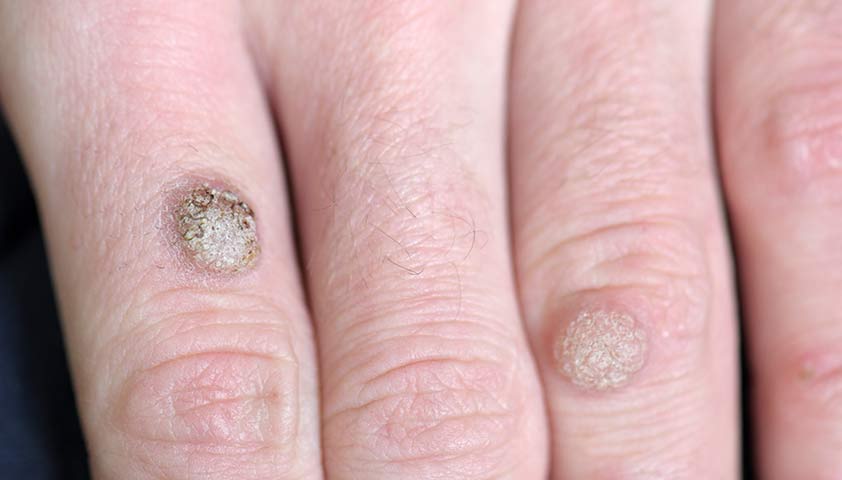
Кожные бородавки при папилломавирусной инфекции похожи на плотные безболезненные узелки
В зависимости от штамма папилломавирусной инфекции варьируются и клинические проявления.
Разновидности папиллом:
- нитевидные (акрохорды): вытянутые образования на тонкой ножке;
- остроконечные кондиломы: наросты, напоминающие цветную капусту (чаще встречаются в области гениталий).
Помимо папиллом, инфицированные могут испытывать и другие признаки:
- зуд и жжение в месте появления папиллом,
- дискомфорт при половом контакте.
Признаки ИППП у беременных
Поскольку список ИППП довольно обширен, и их симптомы весьма разнообразны. Яркие признаки ИППП могут проявиться только на острой стадии, а при более мягком течении болезни вообще отсутствовать.
Общие симптомы ИППП во время беременности:
- излишние выделения нетрадиционного оттенка с неприятным запахом;
- зуд или жжение в области интимных органов, покраснение половых губ;
- частые позывы к мочеиспусканию;
- боль, жжение, ощущение сухости при половых контактах;
- тянущая боль в нижней части живота;
- сыпь в области промежности.
Появление хотя бы одного из перечисленных симптомов во время вынашивания ребенка требует немедленного обращения к врачу-гинекологу.
К какому специалисту обратиться при ИППП
Если человек отмечает изменение характера выделений из половых органов, учащение мочеиспускания, сыпь или язвы на теле, следует сразу же обратиться за консультацией врача-гинеколога, уролога или дерматовенеролога. Кроме того, посетить специалиста следует, если ИППП диагностировали у полового партнера.
При посещении врача будет проведен общий осмотр, а для установления точного диагноза будут назначены лабораторные анализы крови или ПЦР-тест.
Лабораторная диагностика
Для выявления половых инфекций используются микроскопические, бактериологические и молекулярно-генетические лабораторные исследования.
Диагностика сифилиса
По результатам осмотра врач назначит лабораторные исследования крови на антитела или ПЦР-тест для установления точного диагноза сифилиса.
При заражении сифилисом организм начинает производить антитела двух типов: M (IgM) и G (IgG). Сначала появляются IgM, которые можно обнаружить у большинства пациентов спустя две недели после заражения. После 3-4 недель начинают синтезироваться IgG, которые могут долгое время циркулировать в крови. С 4-й недели после заражения можно обнаружить оба типа антител и подтвердить начальную стадию заболевания.
Также проводят RPR-тест, являющийся самым чувствительным среди нетрепонемных тестов при первичной, скрытой и поздней формах сифилиса.
ПЦР-тест позволяет обнаружить генетический материал (ДНК) Treponema pallidum в моче или крови.
Диагностика хламидиоза
Выявить возбудителя инфекции хламидиозом можно при помощи ПЦР-теста — очень чувствительного и точного метода, который позволяет выявить в образце генетический материал хламидий.
Иммуноферментный анализ выявляет антитела — иммуноглобулины (Ig) классов A, G и M к Chlamydia trachomatis в крови. Эти антитела служат маркерами текущего или ранее перенесенного заболевания.
Диагностика трихомониаза
Один из методов диагностики — микроскопическое исследование мазка из уретры у мужчин и из уретры или влагалища у женщин. Трихомонады обнаруживаются по их характерной подвижности.
Еще один метод диагностики — культуральный (микробиологический). Для проведения этого анализа биоматериал высевают на специальные питательные среды, необходимые для роста и размножения микроорганизмов, и через 3–5 дней оценивают результаты.
Также можно обнаружить возбудителя инфекции трихомониаза с помощью проведения ПЦР-теста.
Серологическое исследование проводится для определения наличия у пациента антител класса G (IgG) к трихомонадам.
Определение гонореи
Наиболее точным методом диагностики является полимеразная цепная реакция в реальном времени, которая выявляет генетический материал гонококков в моче или мазке, взятом из половых органов.
Определение генитального герпеса
Диагностика герпес-вирусной инфекции включает в себя физический осмотр (поиск характерных поражений кожи), сбор эпидемиологических данных (наличие контакта с зараженным), взятие мазка из язвы (помогает определить тип герпес-вирусной инфекции: HSV-1 или HSV-2), лабораторные исследования (особенно в случае отсутствия характерных симптомов, которые позволяют установить диагноз на основе физического осмотра).
Обычно симптомы простого герпеса явно выражены, поэтому не требуется лабораторное подтверждение. В случае сомнений у врача возможно проведение анализов крови, мочи или выделений из очага инфекции. Для выявления вирусной ДНК используется метод ПЦР.
Для определения наличия специфических антител назначаются серологические исследования.
Диагностика гепатита В
При подозрении на острый гепатит В обычно назначают клинический анализ крови с определением лейкоцитарной формулы, чтобы своевременно выявить осложнения, неотложные состояния и оценить тяжесть заболевания.
Общий анализ мочи помогает определить уровень метаболитов билирубина – важных маркеров повреждения печени, а ПЦР-тест – выявить генетический материал вируса в биоматериале.
Способы иммунодиагностики позволяют выявить антигены, то есть белковые структуры вирусов, и антитела к ним – белковые молекулы, которые производит иммунная система для борьбы с вирусом.
После заражения в крови появляются поверхностный антиген (HBsAg) и антиген инфекционности (HBeAg), что свидетельствует о стадии инфекции.
Антитела anti-HBs начинают циркулировать в крови во время выздоровления после острой фазы заболевания. Обычно они появляются через 3-4 месяца после исчезновения HBsAg. В это время обычно завершается фаза окна – период, когда ни вирусный HBs-антиген, ни антитела к нему не обнаруживаются в крови инфицированного. Возникновение антител anti-HBs обычно указывает на формирование иммунитета к вирусу гепатита B. Те же антитела могут быть обнаружены в крови после вакцинации против вируса гепатита B.
В конце периода инкубации в крови появляются антитела класса M к ядерному антигену (HBcoreAg), которые сопровождают симптомы болезни. После 4-6 месяцев они сменяются антителами класса G, которые циркулируют в крови длительное время и могут присутствовать всю жизнь у выздоровевшего. Использование исследования таких антител помогает определить наличие гепатита B, а также выявить его стадию: острую инфекцию, хроническое заболевание или перенесенное заболевание.
Проверка на наличие антител anti-HBe включена в комплексное исследование, которое помогает контролировать ход острого гепатита B и прогнозировать его дальнейшее развитие. Если антиген HBeAg быстро исчезает из крови, а титр anti-HBe быстро растет, то это почти исключает риск хронической формы гепатита B. Однако если антиген HBeAg продолжает быть обнаружен в течение более 3-4 недель, это может свидетельствовать о развитии хронического гепатита B.
Диагностика ВИЧ
Процесс диагностики ВИЧ-инфекции строго регламентирован постановлениями Министерства здравоохранения РФ.
Этапы диагностики ВИЧ-инфекции:
- скрининговое тестирование (анализ на антиген p24 и антитела к вирусу);
- уточняющее исследование методом иммуноблота в лаборатории городского центра СПИД.
В процессе скринингового обследования в крови выявляются антитела к ВИЧ первого и второго типов, а также их общий антиген – р24.
Диагностика ВПЧ
Для уточнения диагноза при подозрении на папилломавирусную инфекцию пациенту назначают лабораторные исследования.
Как правило, на ВПЧ обследуют только женщин, потому что у них чаще развивается самый неблагоприятный вариант папилломавирусной инфекции – злокачественная опухоль. Во время гинекологического осмотра берут соскоб из шейки матки и цервикального канала и исследуют его под микроскопом.
Для диагностики папилломавирусной инфекции важно не только выявить вирус, но и определить его тип. В этом помогает молекулярно-генетическое исследование – ПЦР-тест.
Лечение ИППП
Подбор лекарств для излечения инфекций, передающихся половым путем, напрямую зависит от типа возбудителя заболевания. Для искоренения патогенных бактерий и паразитов применяют антибиотики. Современной медицине не под силу уничтожить возбудителей вирусных инфекций, поэтому врачи выписывают только препараты для снятия симптомов и предотвращения осложнений. Принимаемые лекарства также способствуют предотвращению распространения вирусов. Важно, чтобы курс лечения проходили не только больные, обратившиеся за помощью, но и их половые партнеры.
Методы лечения сифилиса
Особенно эффективно терапировать сифилис на ранних стадиях. Treponema pallidum чувствительна к антибиотикам группы пенициллинов, именно их чаще всего применяют в лечебных целях. Размер дозы и частота введения антибиотика зависят от степени развития сифилиса.
Лечение хламидиоза
Для излечения хламидиоза применяют антибиотики. Длительность терапии острой хламидийной инфекции зависит от ее локализации: инфекцию в нижних отделах мочеполовой системы лечат в течение 7 дней, в верхних отделах мочеполовой системы, органах малого таза и других органах — 14 дней.
Также на продолжительность лечения влияют степень воспаления мочеполовых органов и результаты лабораторных и инструментальных исследований. В целом лечение занимает до месяца.
Способы лечения трихомониаза
Для перебора трихомониаза используют антибактериальные препараты в виде таблеток, кремов, мазей, ректальных и вагинальных суппозиториев.
Во время излечения необходимо придерживаться определенных указаний: отказаться от половых отношений, проходить курс лечения вместе с партнером, строго соблюдать режим приема лекарств и правильно заботиться о гигиене – регулярно принимать душ, не использовать чужие средства для личной гигиены (мочалки, полотенца), по возможности использовать гели и пенки с нейтральным pH и носить белье из натуральных материалов (хлопок, шелк).
Методы борьбы с гонореей
Гонорею излечивают антибиотиками. Обычно курс состоит из одного укола и таблеток. Пройти курс должны оба партнера.
Для оценки эффективности лечения врач назначает повторный ПЦР-тест примерно через месяц после последнего приема препаратов. Во время лечения следует воздерживаться от половых контактов.
Лечение генитального герпеса
Поскольку полностью излечить вирус герпеса невозможно, процесс лечения направлен на облегчение симптомов и предотвращение осложнений. Врач может назначить противовирусные препараты для наружного или внутреннего применения.
Для снятия симптомов рекомендуется:
- бережно очищать пораженные участки с помощью мягкого мыла или специальных средств для умывания;
- пользоваться местными мазями с обезболивающим эффектом;
- наносить противовирусные препараты на пораженные участки для ускорения их заживления;
- предпочитать свободную одежду из натуральных материалов, если воспаление локализовано на теле.
Методы лечения гепатита В
При остром гепатите В врач может рекомендовать курс противовирусных препаратов длительностью от 3 до 6 месяцев. После окончания терапии обычно рекомендуется поддерживающее лечение в течение 12 месяцев.
Для пациентов, страдающих от острой формы гепатита B, крайне важно придерживаться специальной диеты, обеспечивать баланс питательных веществ, компенсировать потерю жидкости, вызванную рвотой и поносом.
При хроническом гепатите B могут назначаться противовирусные препараты, которые подавляют размножение вируса, помогают замедлить процесс развития цирроза печени и снизить риск рака печени.
Обычно медикаментозное лечение способно подавить размножение вируса, хотя не приводит к полному излечению, поэтому большинство пациентов вынуждены принимать противовирусные препараты на протяжении всей своей жизни.
Лечение ВИЧ
Излечить ВИЧ пока невозможно. Однако, если как можно раньше начать специфическую высокоактивную антиретровирусную терапию, удастся предотвратить развитие СПИДа.
Если у зараженного ВИЧ человека уже появилось какое-то из симптомов СПИДа (пневмоцистная пневмония, саркома Капоши, туберкулез и другие), врач может назначить соответствующие противовирусные или антибактериальные препараты или их комбинацию. При этом лечение будет длиться дольше, чем у незараженных ВИЧ людей.
Терапия ВПЧ
Для лечения папилломавирусной инфекции применяют лекарственные препараты в комбинации с методами медицинского удаления, с помощью которых удаляют папилломы.
Если бородавки маленькие и отдельные, врач может назначить противовирусные средства и препараты, стимулирующие иммунитет. Специфического лечения ВПЧ не существует, но такие лекарства помогают иммунитету эффективнее бороться с вирусом.
Папилломы удаляют лазером, жидким азотом или с помощью скальпеля. Как правило, их удаляют исключительно по эстетическим причинам.
Профилактика ИППП
Существует нет специфической профилактики половых инфекций. Для уменьшения риска заражения необходимо использовать презерватив при каждом половом акте с новым партнером. Для выявления заболевания на ранней стадии рекомендуется проходить профилактическое обследование раз в год, особенно тем, кто входит в группы риска для развития ИППП.
Для предотвращения врожденного сифилиса все беременные женщины проходят три лабораторных исследования: первое — при посещении женской консультации, второе — на сроке 28–30 недель и третье — за 2–3 недели до родов.
Вакцинация может защитить от папилломавирусной инфекции. Вакцина против ВПЧ рекомендована мальчикам и девочкам в возрасте от 9 до 13 лет. Если в подростковом возрасте прививку не удалось сделать, можно привиться до 45 лет. После 45 лет вакцинация рекомендована только пациентам с иммунодефицитом.
Рекомендации Всемирной организации здравоохранения также поддерживают профилактическую вакцинацию от гепатита B. Уровень иммунитета после трехдозной вакцинации сохраняется примерно на протяжении 20 лет.
Ссылки
- ВИЧ-инфекция у взрослых : клинические рекомендации / Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ-инфекции. М., 2020.
- ИППП / ВОЗ. 2023.
- Хламидийная инфекция : клинические рекомендации / Минздрав РФ. 2021.
- Урогенитальный трихомониаз : клинические рекомендации / Минздрав РФ. 2021.
- Гонококковая инфекция : клинические рекомендации / Минздрав РФ. 2021.
- Аногенитальная герпетическая вирусная инфекция : клинические рекомендации / Минздрав РФ. 2021.
- Острый гепатит B у взрослых : клинические рекомендации / Минздрав РФ. 2021.
- ВИЧ-инфекция у взрослых : клинические рекомендации / Минздрав РФ. 2020.
- Аногенитальные венерические бородавки : клинические рекомендации / Минздрав РФ. 2021.
Осложнения при несвоевременном лечении ИППП
При сексуальных контактах возникает опасность передачи инфекционно-передаваемых заболеваний, таких как ИППП. Эти болезни могут передаваться не только вагинальным или анальным половым контактом, но и через оральный контакт, а также при использовании биологических жидкостей, таких как кровь, моча, слюна или грудное молоко. Кроме того, они могут передаваться и при контакте с инфицированными предметами.
Инфекции, вызванные возбудителями ИППП, могут привести к серьезным осложнениям как у самого инфицированного человека, так и у его сексуального партнёра. Потенциальную опасность также представляет возможность заражения новорожденных во время родов или при кормлении грудью.
Бактерии, вирусы, паразиты и другие возбудители, передаваемые половым контактом, могут вызвать различные заболевания, такие как гонорея, хламидиоз, сифилис, герпес, ВИЧ и другие. Причём осложнения при несвоевременном лечении ИППП могут быть крайне серьезными и даже привести к инфекциям внутренних органов, бесплодию и даже смерти.
- Половой контакт: вагинальный, анальный, оральный.
- Половой партнёр с инфицированными вирусами.
- Использование общих иголок или инъекций.
- Пользование инфицированным оборудованием для ухода за телом.
- Передача от матери к ребёнку во время беременности или родов.
Меры предосторожности при сексуальных контактах
При половом контакте с инфицированными ИППП возбудителями необходимо принимать определенные меры предосторожности, чтобы избежать возможного заражения. Эти меры включают в себя осторожность при контакте с биологическими жидкостями, такими как кровь, моча, слюна, а также при слизистом, анальном и вагинальном контакте. Опасность передачи инфекций также может возникнуть во время беременности и после родов, а также при кормлении грудью.
Таким образом, риск заражения ИППП существует при любом половом контакте с инфицированным партнером, а также при контакте с зараженными вирусами, паразитами или другими возбудителями. Поэтому важно принимать все необходимые меры предосторожности для предотвращения передачи заболеваний от инфицированных партнеров.
Возможные пути заражения новорожденных ИППП
Заболевания, передающиеся половым путем, представляют серьезную опасность не только для взрослых, но и для новорожденных. Инфицированные матери могут заразить своих малышей при родах, кормлении грудью или просто контактом с зараженными жидкостями. Возбудители ИППП могут передаваться оральным, вагинальным или анальным контактом, а также через кровь или мочу инфицированного человека.
- Половой контакт – один из основных способов передачи ИППП. При этом возникает потенциальная опасность заражения новорожденных новыми вирусами или бактериями.
- Несвоевременное лечение заболевания может привести к серьезным осложнениям у младенцев, включая поражение внутренних органов и нервной системы.
- Инфицированные матери могут передать заразные заболевания своим детям через материнское молоко или контакт слюной.
- Партии родах также представляют определенную опасность заражения новорожденных различными ИППП.
- Путем биологическими жидкостями, такими как кровь, моча или сперма, возможно передать паразитов и другие болезни новорожденным.
Факторы риска развития ИППП
Инфекции, такие как ЗППП и другие ИППП, могут передаваться определенными вирусами, бактериями и паразитами. Беременные женщины также представляют потенциальную опасность для заражения ребенка во время родов, а новорожденные могут заразиться от матери при контакте с ее кровью или другими биологическими жидкостями.
Кроме полового контакта, определенные инфекции могут передаваться и другими путями, такими как контакт с зараженной слюной или через оральный контакт. Важно помнить, что некоторые факторы риска могут быть связаны с устаревшими представлениями о болезнях, но современные исследования подтверждают возможность передачи инфекций через различные пути.
Видео по теме:
Вопрос-ответ:
Можно ли заразиться ИППП через поцелуй?
Да, заразиться возбудителями ИППП через поцелуй также возможно, если в слюне присутствуют патогены. Поэтому важно быть осторожным и заботиться о своем здоровье даже в интимных ситуациях.
Какие симптомы могут указывать на наличие ИППП?
Симптомы ИППП могут варьироваться в зависимости от конкретного заболевания, но общие признаки включают выделения из половых органов, зуд, жжение, болезненное мочеиспускание, нарушения цикла у женщин, опухоли в области половых органов и другие. Лучше обратиться к врачу для точного диагноза и лечения.
Каковы методы профилактики передачи ИППП?
Основные методы профилактики включают использование презервативов при половых контактах, ответственный выбор сексуального партнера, регулярные медицинские осмотры, прививки от определенных ИППП (например, вируса папилломы человека) и обязательное соблюдение гигиенических норм.
Какие последствия могут иметь ИППП на организм?
ИППП могут вызывать различные осложнения, такие как воспаление органов малого таза, бесплодие, рак наружных половых органов, преждевременные роды у беременных женщин, увеличить риск заражения ВИЧ и др. Поэтому важно своевременно обращаться к врачу для диагностики и лечения.