Женская половая система включает в себя влагалище, которое соединяет вульву и матку. Этот орган представляет собой полую трубку из мышц, слизистой оболочки и различных желез, выделяющих секреты.
У каждой женщины влагалище имеет свои индивидуальные особенности, такие как форма девственной плевы, длина и угол относительно шейки матки. В среднем длина влагалища взрослой женщины колеблется от 7 до 12 см.
Через влагалище осуществляются половой акт, оплодотворение и роды. Благодаря эластичным тканям влагалище способно приспосабливаться к размерам полового члена или головы плода во время родов, а затем возвращаться к первоначальной форме.
На слизистой оболочке влагалища нормы развития микрофлоры в достатке. Она включает в себя полезные лактобактерии, которые поддерживают кислотность среды и защищают внутренние органы репродуктивной системы от патогенов.
Также через влагалище организм выводит различные биологические жидкости: менструальные выделения, вагинальный секрет, а в начале родов — и околоплодные воды.
Выделения из влагалища — это смесь жидкости (секрета), выделяемой железами влагалища, слизи шеечного канала, отмерших клеток слизистой оболочки и бактерий, которые входят в состав нормальной микрофлоры. Состав и количество выделений индивидуальны. Кроме того, их цвет, консистенция и интенсивность зависят от возраста женщины и фазы менструального цикла.
Виды выделений из влагалища
Поскольку влагалище изнутри пронизано железами и выстлано влажной слизистой оболочкой (эпителием), густо заселённой микроорганизмами, оно постоянно выделяет слизь с различными примесями. Это нормально: так влагалище поддерживает микрофлору, самоочищается от ненужных бактерий и отмерших в ходе обновления клеток эпителия. Но если выделения вызывают дискомфорт, сопровождаются зудом, жжением, болью и воспалением вульвы и влагалища — это признак патологии.
Таким образом, выделения из влагалища могут быть физиологическими (нормальными) и патологическими (аномальными).
Физиологические секреции из влагалища
Физиологический вагинальный секрет – это обычные выделения, которые характерны для здоровой микрофлоры влагалища. Они имеют различную консистенцию – от жидкой до густой, кремовой. Цвет – от прозрачного до желтовато-белого. На белье и ежедневных прокладках вагинальный секрет оставляет белые пятна, иногда с легким желтоватым оттенком.
Нормальные выделения состоят из цервикальной слизи, которую вырабатывает шейка матки, отмерших клеток слизистой оболочки, секрета вагинальных желез, бактерий и молочной кислоты.
Количество вагинального секрета зависит от фазы менструального цикла. Так, в начале цикла выделений мало, и они жидкие. Обильные вязкие выделения характерны для середины цикла – овуляции. У женщин репродуктивного возраста среднее количество выделений может достигать 2 мл в сутки – это примерно половина чайной ложки.
Однако появление выделений из влагалища не является только признаком для женщин, достигших репродуктивного возраста. У девочек выделений практически не бывает, либо они минимальные и не слишком заметные. С увеличением количества отделяемого начинает развиваться пубертатный период, когда начинают появляться вторичные половые признаки (например, увеличиваются молочные железы, меняется фигура). Под воздействием гормонов меняется микрофлора влагалища – это признак созревания репродуктивной системы, ее подготовки к началу менструального цикла и возможной половой жизни.
Подростки часто беспокоятся из-за вагинальных выделений, но не решаются задавать по этому поводу вопросы. Это может привести к недостатку уверенности в себе.
В самом начале менструации выделения становятся обильными, жидкими, с большим количеством крови и сгустков. Это происходит из-за активного отторжения эндометрия – слоя слизистой оболочки, которая выстилает полость матки и готовит её к возможному зачатию. Обычно на 4-5-й день объем кровавых выделений уменьшается, они становятся плотнее, темнее и в конечном итоге прекращаются.
У беременных количество регулярных выделений из влагалища увеличивается из-за усиленного кровоснабжения органов репродуктивной системы, увеличения уровня половых гормонов эстрогенов и прогестерона. По химическому составу выделения могут стать более кислыми – так влагалище защищает плод от вредителей, – но это не вызывает никакого дискомфорта.
Когда женщина носит в себе новую жизнь, количество выделений увеличивается, но это обычно не вызывает неприятных ощущений.
У женщин в период менопаузы количество выделений уменьшается до почти незаметных. Это происходит из-за снижения уровня женских половых гормонов и постепенного исчезновения репродуктивной функции. Влагалище становится менее упругим, появляется ощущение сухости и иногда возникает боль при половом акте.
Патологические выделения из влагалища
Естественные выделения из влагалища без яркого запаха являются признаком здоровья репродуктивной системы. Однако если выделения стали необычного цвета, запаха и объема, а также вызывают неприятные ощущения, то следует обратиться за медицинской помощью к врачу.
При поражении патогенной микрофлорой влагалища происходят изменения: увеличивается количество одних микроорганизмов, уменьшается у других. Нарушается кислотно-щелочной баланс, снижается защитная функция слизистой оболочки.
Кроме того, активность патогена может вызвать воспаление влагалища, наружных половых органов и репродуктивной системы. Это может отразиться на репродуктивной функции и в тяжелых случаях привести к бесплодию, а при беременности – вызвать выкидыш и необратимые патологии развития плода.
Основные признаки аномальных выделений из влагалища:
- неприятный запах — затхлый, гнилостный, ассоциирующийся с запахом свежей рыбы;
- необычный цвет — варьирующийся от зеленоватого до сероватого, от желтого до серо-белого;
- необычная консистенция — напоминающая творог, с комками или пенистая;
- обильные выделения — объем выделений из влагалища превышает обычные нормы;
- зуд, жжение, покраснение и воспаление в области влагалища и вульвы;
- боль при мочеиспускании;
- боль во время вагинального полового акта.
Причины возникновения патологических выделений из влагалища
В большинстве случаев патологические выделения вызваны попаданием во влагалище патогенных микроорганизмов, которые прикрепляются к слизистой оболочке и нарушают нормальную микрофлору своей активностью.
Среди наиболее распространенных заболеваний, влияющих на характер вагинального секрета, выделяются бактериальный вагиноз, вагинальный кандидоз, трихомониаз, хламидийная инфекция и гонорея.
Следует отметить, что по характеру выделений нельзя точно установить диагноз. Для этого требуются лабораторные исследования мазка из влагалища, иногда — анализ крови. Однако наличие нетипичных выделений является явным сигналом репродуктивной системы о том, что ее здоровье находится под угрозой.
Вагинальный кандидоз — одна из причин нетипичных выделений из влагалища
Бактериальный вагиноз
Заболевание, несвязанное с воспалением, влагалища — это бактериальный вагиноз, при котором уровень молочнокислых бактерий резко падает. Эти бактерии являются частью нормальной микрофлоры и помогают поддерживать кислотно-щелочной баланс.
Повышенный уровень кислотности препятствует размножению условно-патогенных микроорганизмов, которые также присутствуют в небольших количествах во влагалище и приносят некоторую пользу. Однако, если количество лактобактерий снижается, среда во влагалище становится более щелочной — и, следовательно, более удобной для размножения условно-патогенных и патогенных микроорганизмов.
Бактерии, которые могут стать возбудителями бактериального вагиноза, включают в себя условно-патогенные виды, такие как Gardnerella vaginalis, Atopobium vaginae, Mobiluncus spp., Veillonella spp. и другие.
Розовые зёрнышки – это палочки условно-патогенного организма Gardnerella vaginalis, которые покрывают эпителиальные клетки вагинального секрета
Часто встречаемые причины возникновения бактериального вагиноза:
- постоянная смена сексуальных партнёров;
- недостаточная интимная гигиена;
- чрезмерное использование спринцеваний и антисептических средств (например, мирамистина) без консультации врача;
- травмы слизистой оболочки влагалища;
- применение антибиотиков;
- нарушения в гормональном балансе.
Признаки бактериального вагиноза — наличие обильных выделений с запахом рыбы белого или светло-серого оттенка, иногда пенистых, зуд и жжение в зоне входа во влагалище, а также дискомфорт в области наружных половых органов и боль во время полового акта (диспареуния).
При бактериальном вагинозе выделения из влагалища обильные, беловато-серые и плотные, по запаху напоминают гниющую рыбу.
Диагностика бактериального вагиноза включает измерение кислотности влагалища — pH-метрию, аминотест, а также изучение микрофлоры влагалища лабораторными методами. Профилактические исследования на различные инфекции, передаваемые половым путём, назначаются на усмотрение гинеколога в рамках дифференциальной диагностики.
Основная задача терапии бактериального вагиноза заключается в нормализации микрофлоры во влагалище, уменьшении популяции условно-патогенных микроорганизмов и восполнении недостатка лактобактерий. Для достижения этих целей врач может назначить противомикробные препараты и вагинальные свечи.
Грибковая инфекция влагалища
Кандидоз, или молочница, представляет собой инфекционное заболевание, которое возникает из-за активного размножения условно-патогенного грибка рода Candida. Этот грибок является частью нормальной микрофлоры влагалища, однако при уменьшении количества лактобактерий или ослаблении иммунитета кандида начинает быстро размножаться.
Примерно в 80-90% случаев возбудителем молочницы является Candida albicans. Редкие виды встречаются при длительном течении молочницы, наличии сахарного диабета, а также у пациенток с иммунодефицитом. Может передаваться половым путем.
Микроскопические грибы Candida albicans являются причиной молочницы в 80-90% случаев
Основные причины кандидоза:
- Снижение защитных сил организма, включая местные;
- Различные заболевания эндокринной системы, влияющие на обмен веществ, такие как сахарный диабет, нарушения функции щитовидной железы;
- Ношение обтягивающей одежды, такой как узкие брюки, синтетические леггинсы;
- Регулярное использование гигиенических прокладок;
- Применение антибиотиков, кортикостероидов, иммунодепрессантов;
- Длительное использование внутриматочных средств, влагалищных диафрагм, средств для контрацепции;
- Частое использование спринцевания;
- Нарушения гормонального баланса.
Основными симптомами кандидоза являются выделения белого цвета, зуд и жжение в области вульвы и влагалища, боль при мочеиспускании (дизурия), иногда – боль при половом акте (диспареуния).
При кандидозе выделения из влагалища становятся белыми, необычно густыми и похожими на творог.
Для выявления молочницы требуется консультация врача-гинеколога. После осмотра и получения жалоб специалист может назначить лабораторные исследования на наличие грибков в роде Candida и общее исследование микрофлоры влагалища.
Главная цель лечения молочницы — восстановление нормальной микрофлоры влагалища. Дозировку противогрибковых препаратов и продолжительность лечения определяет врач-гинеколог, основываясь на результатах лабораторных исследований.
Трихомониаз
Трихомонадный вагинит, или трихомониаз, — инфекционное заболевание, передаваемое в основном половым путем (ИППП). Реже трихомониаз передается от матери к ребенку во время родов. Инфекция обычно охватывает не только репродуктивную систему, но и мочевыводящие пути.
Инкубационный период заболевания составляет около 3 дней. У 20–40% людей заболевание протекает без симптомов.
Вызывающим агентом трихомониаза является патогенный одноклеточный микроорганизм Trichomonas vaginalis. Источником источником распространения инфекции может быть как женщина, так и мужчина.
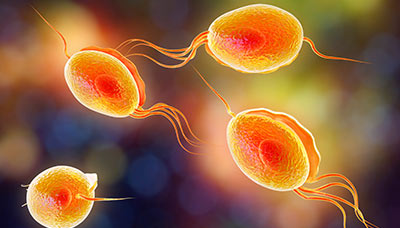
Trichomonas vaginalis – это вид одноклеточных простейших, вызывающих трихомониаз.
Факторы, приводящие к развитию трихомониаза:
- незащищенный половой контакт с зараженным партнером;
- случайные половые связи;
- наличие других инфекций половых путей, таких как бактериальный вагиноз или кандидоз.
Признаки вагинита, вызванного трихомонадами, включают в себя выделения из влагалища серо-желтого цвета, часто пенистые, с неприятным запахом. Также могут возникать зуд и жжение в области половых органов, а также ощущение боли при мочеиспускании и половом акте. Слизистая оболочка наружных половых органов становится красной и отечной.
Выделения при трихомониазе из влагалища обычно серо-желтые, иногда пенистые, с неприятным запахом.
Для диагностики трихомониаза проводят микроскопическое исследование соскобов из урогенитального тракта и цервикального канала, бактериологическое исследование, а также специальный анализ на наличие Trichomonas vaginalis.
Чаще всего лечение трихомониаза включает прием противомикробного препарата обоими партнерами.
Хламидийная инфекция
Урогенитальная инфекция хламидиозом представляет собой одно из наиболее часто встречаемых заболеваний, передаваемых половым путем. Новорожденные могут заразиться хламидиозом как внутриутробно от матери, так и во время родов.
Источником хламидийной инфекции является бактерия Chlamydia trachomatis.
Период инкубации заболевания составляет от 7 до 14 дней, после чего могут появиться первые симптомы. Однако у большинства женщин (70-95%) и у половины мужчин хламидиоз может протекать без видимых проявлений, что способствует его распространению.
Факторы, способствующие развитию хламидийной инфекции:
- незащищенный половой контакт с зараженным партнером;
- случайные половые связи;
- присутствие других инфекций половых путей.
Признаки хламидийной инфекции в урогенитальной области, если они проявляются, включают в себя нетипичные слизисто-гнойные выделения, кровянистые выделения между менструациями, боль и дискомфорт при мочеиспускании и половом акте, а также боль в нижней части живота.
При хламидийной инфекции выделения из влагалища имеют слизисто-гнойный характер.
Диагностику хламидиоза проводит врач-гинеколог. Он может назначить лабораторное исследование соскоба из урогенитального тракта, а также целенаправленный анализ на наличие хламидий.
Лечение хламидийной инфекции осуществляется с применением антибиотиков.
Гонорея
Гонококковая инфекция (гонорея, или триппер) – это заболевание, передаваемое половым путем, а также при родах. Бытовым путем инфекция не распространяется.
Патоген гонореи – бактерия Neisseria gonorrhoeae.
Инкубационный период гонококковой инфекции длится от 1 до 10 суток. В это время синдромы болезни не проявляются, но носитель бактерий способен заражать других людей.
Факторы, которые могут привести к развитию гонореи:
- незащищенный половой акт с зараженным человеком;
- случайные половые контакты;
- присутствие других инфекций половых путей.
У женщин гонорея в большинстве случаев (более 70%) протекает бессимптомно. Реже проявляются симптомы в форме слизисто-гнойных выделений из уретры и влагалища, зуда и жжения, болезненного мочеиспускания, боли во время полового акта (диспареуния), иногда – боли внизу живота.
При гонорее могут возникнуть гнойно-слизистые выделения из влагалища желтого или зеленого цвета.
Проведение лабораторных исследований для выявления гонореи включает в себя анализ мазка из урогенитального тракта на микрофлору и проверку на инфекции, передаваемые половым путем, в том числе на гонококк.
Для лечения гонококковой инфекции применяются антибиотики.
Определение и терапия патологических выделений из влагалища
Аномальные выделения из влагалища не являются самостоятельным заболеванием, а указывают на инфекционное заболевание репродуктивной системы. После выявления и излечения основной причины выделений, микрофлора влагалища станет нормальной и симптомы исчезнут.
Обычно заболевания, сопровождающиеся выделениями из влагалища, подлежат лечению антибиотиками или противогрибковыми препаратами. Продолжительность терапии и восстановления микрофлоры может достигать 2-3 недель. Однако не стоит самостоятельно назначать себе лечение: каждый патоген чувствителен к определенному типу антибиотиков, и подобрать их правильно может только врач после осмотра и ознакомления с результатами лабораторных исследований.
К какому врачу обратиться при неприятных выделениях из влагалища
Диагностикой и лечением заболеваний женской репродуктивной системы занимается гинеколог. Специалист проведет сбор анамнеза – узнает о половых контактах, используемых методах контрацепции, перенесенных инфекциях, а также о симптомах и их продолжительности.
Лечением заболеваний влагалища занимается гинеколог.
После опроса медицинский работник проведет проверку влагалища на гинекологическом кресле и, если необходимо, возьмет анализ соскоба.
По окончании приема гинеколог назначит необходимые дополнительные исследования или, в случае ясного диагноза, обсудит план лечения и выдаст рецепт на необходимые лекарственные средства.
Какие анализы делают при патологических выделениях из влагалища
Для ускорения лечения рекомендуется сдать комплексный анализ на наиболее распространенные патогены самостоятельно и принести результаты к врачу уже в готовом виде.
Однако, стоит помнить, что по характеру выделений и симптомам многие инфекционные заболевания половых органов имеют схожие проявления. Более точное предположение сможет сделать только специалист после осмотра слизистой оболочки влагалища и шейки матки.
Как предотвратить возникновение неприятных выделений из влагалища
Чаще всего, причиной возникновения аномальных выделений из влагалища являются инфекции, передающиеся половым путем. Для предотвращения инфицирования необходимо избегать сближения или использовать барьерную контрацепцию (презервативы) при половых контактах с потенциально заразными партнерами.
Кроме того, подросткам и женщинам, ведущим активную половую жизнь, рекомендуется регулярно обращаться к гинекологу для профилактических осмотров и контроля за здоровьем репродуктивной системы.
Женщинам, которые ведут активную половую жизнь, рекомендуется посещать гинеколога не реже одного раза в год.
Также девушкам и женщинам необходимо соблюдать некоторые правила интимной гигиены:
- Проводить ежедневное мытье вульвы – наружной части половых органов. Для этой процедуры можно использовать особые средства для интимной гигиены. Мыться необходимо с передней части к заднему проходу, а не наоборот.
- Вытирать вульву отдельным полотенцем. Полотенце рекомендуется стирать не реже одного раза в неделю.
- При длительных поездках или неспособности регулярно проводить гигиенические процедуры, целесообразно использовать влажные салфетки для интимной гигиены.
- Не рекомендуется выполнять душ влагалища без указаний специалиста. Это особенно важно перед визитом к гинекологу. Такая процедура может нарушить естественную микрофлору и нарушить баланс полезных бактерий или исказить результаты осмотра. Влагалище способно самостоятельно очищаться при помощи естественных выделений.
- Менять гигиенические прокладки, тампоны и месячные чашечки раз в 3-4 часа. В теплой и влажной среде различные микроорганизмы могут хорошо размножаться и развиваться. Контакт вульвы и влагалища с ними может привести к инфекционному заболеванию.
- Предпочтительно носить нижнее белье из натуральных тканей – синтетические материалы плохо пропускают воздух и могут создать парниковый эффект в области промежности. Комбинация влаги, тепла и ограниченной циркуляции воздуха – благоприятные условия для размножения бактерий.
Влияние диеты и образа жизни на состояние влагалища
Питание и образ жизни играют важную роль в поддержании здоровья женской репродуктивной системы и состоянии влагалища. Правильное питание и здоровый образ жизни могут помочь предотвратить развитие патологических выделений из влагалища и поддерживать ее нормальное состояние.
- Регулярное употребление свежих фруктов и овощей обеспечит ваш организм витаминами и минералами, необходимыми для поддержания здоровой микрофлоры влагалища.
- Избегайте употребления большого количества сахара и жирной пищи, так как это может способствовать размножению патогенных микроорганизмов, вызывающих воспаления в влагалище.
- Помните о важности умеренных физических нагрузок и здорового сна для поддержания гормонального баланса, что также положительно сказывается на состоянии влагалища.
Важно помнить, что здоровье влагалища напрямую связано с общим состоянием организма, поэтому важно вести здоровый образ жизни и правильно питаться для поддержания его нормальной работы и предотвращения развития патологий.
Лечение и профилактика рецидивов патологических выделений из влагалища
В данном разделе мы рассмотрим методы лечения и профилактики повторных проявлений патологических выделений из влагалища. Как избежать неприятных симптомов и поддерживать здоровье влагалища?
1. Самым важным шагом в лечении патологических выделений является консультация с врачом. Только специалист сможет дать правильное рекомендации и назначить соответствующее лечение. В зависимости от причины выделений могут быть назначены антибиотики, противогрибковые препараты или гормональная терапия.
2. Для профилактики рецидивов рекомендуется следить за гигиеной влагалища, используя специальные мягкие гигиенические средства. Также важно поддерживать здоровый образ жизни: правильно питаться, вести активный образ жизни, избегать стрессов.
3. Кроме того, для предотвращения рецидивов патологических выделений из влагалища необходимо регулярно проходить профилактические осмотры у гинеколога и соблюдать все его рекомендации. Не стоит откладывать визит к специалисту, если возникают какие-либо изменения в состоянии влагалища.
Видео по теме:
Вопрос-ответ:
Чем отличается влагалище от вульвы?
Влагалище – это полая трубка, соединяющая наружные половые органы (вульву) и матку. Вульва же представляет собой внешние половые органы женщины, включая вульварные губы, клитор, мочеиспускательный канал и влагалище.
Какова структура влагалища?
Влагалище состоит из мышц, слизистой оболочки и различных желез, выделяющих секрет. Оно также имеет эластичность, что позволяет его расширяться при сексуальном возбуждении или родовой деятельности.
Какие функции выполняет влагалище?
Главная функция влагалища заключается в обеспечении прохождения сперматозоидов к матке для оплодотворения яйцеклетки. Оно также служит влагоотделением и самоочищением, поддерживая оптимальную среду для здоровья внутренних половых органов.
Может ли состояние влагалища влиять на здоровье женщины?
Да, состояние влагалища может оказывать влияние на здоровье женщины. Например, инфекции, воспаления или другие проблемы со слизистой оболочкой могут вызвать дискомфорт, зуд, болезненный секс и другие негативные последствия.
Какие меры предосторожности следует соблюдать для поддержания здоровья влагалища?
Для поддержания здоровья влагалища важно соблюдать гигиенические меры, избегать химических воздействий, использовать контрацепцию, экономить на интимной гигиене и проводить регулярные обследования у гинеколога.






