Ветряная оспа, или ветрянка – это преимущественно детское вирусное заболевание.
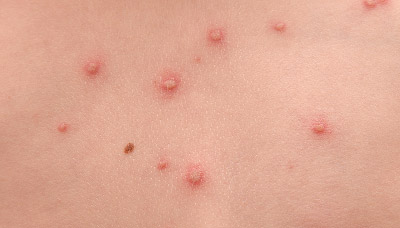
При ветрянке по всему телу появляется зудящая сыпь, состоящая из наполненных жидкостью пузырьков
Причиной ветрянки является вирус варицелла-зостер, который проникает в организм через слизистые оболочки и поражает клетки кожи. Взаимодействие с вирусом в 90% случаев приводит к заболеванию у тех, кто не сталкивался с ним ранее.
Вирус варицелла-зостер, или вирус герпеса человека III типа (Varicella Zoster, VZV, HHV-3) – это ДНК-содержащий вирус из семейства Herpesviridae. Он вызывает ветрянку и опоясывающий лишай.
Вне организма вирусы существуют в виде вирионов – полноценных вирусных частиц, содержащих генетический материал.
Под электронным микроскопом вирион вируса ветряной оспы и опоясывающего герпеса выглядит как шарик диаметром 120-180 нанометров, покрытый липидной оболочкой, на которой расположены гликопротеиновые шипы.
Попадая в организм, шипы вириона связываются с белком-рецептором на поверхности здоровой клетки и помогают вирусу проникнуть внутрь.
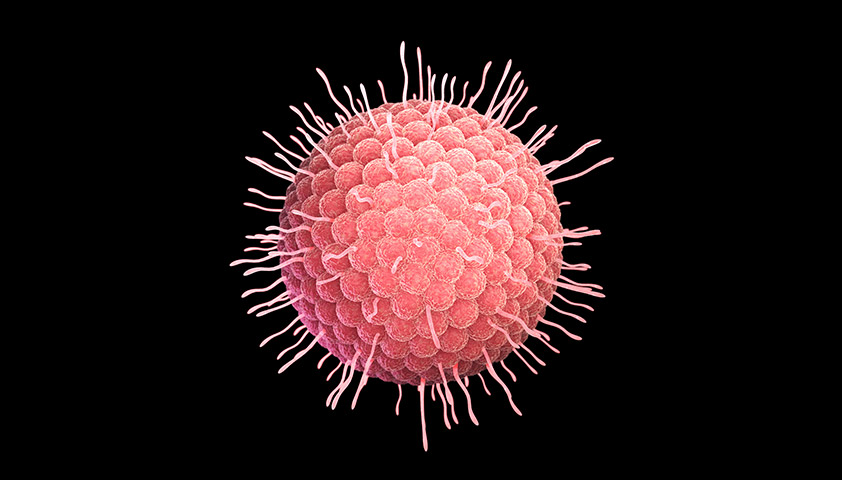
Вирус ветряной оспы и опоясывающего герпеса
Попав в клетку, вирус использует её ресурсы для собственного размножения. В зараженных клетках происходит синтез компонентов вируса и сборка новых вирионов. После этого они покидают клетку и попадают в кровоток.
Обычно ветрянка поражает ребенка, после чего вирус остается в его организме навсегда, скрываясь в нервных клетках. При ослаблении защитных функций организма из-за стресса, переохлаждения или других факторов вирус может активироваться и вызвать опоясывающий лишай (опоясывающий герпес).
Эпидемиология и способы передачи ветрянки
Ветрянка является очень инфекционным заболеванием. Источником инфекции является больной ветрянкой или опоясывающим лишаем.
У людей, никогда не переносивших ветрянку, вероятность заражения составляет 90%, что означает, что 9 из 10 контактировавших с зараженным заразятся.
От 5 до 9 лет составляют до 50% случаев заражения, к 15 годам лишь 10% населения так и остаются непереболевшими.
Способы передачи ветрянки
Возбудитель ветрянки передается воздушно-капельным путем и может попасть в организм с вдыхаемым воздухом, частицами слюны инфицированного, реже – при прямом контакте с высыпаниями.
Человек с ветрянкой заразен за 1-2 дня до появления сыпи и до того момента, когда все высыпания покроются корочками.
Признаки ветрянки
Основной симптом – пузырьки, окруженные покрасневшей кожей, которые наполнены жидкостью и вызывают сильный зуд.
Обычно пузырьки появляются сначала на груди, спине и лице, затем распространяются по всему телу. Через 7-10 дней они покрываются коркой и со временем исчезают.
За 3-4 дня до появления первых высыпаний могут появиться общие симптомы интоксикации:
- повышение температуры,
- головная боль,
- усталость,
- снижение аппетита.
Пузырьки появляются на коже покровов волнообразно и сопровождаются подъемом температуры до 39 градусов Цельсия. На одном и том же участке кожи могут сочетаться везикулы, а также покраснения и корочки.
Через 2–3 дня после последнего повышения температуры (если на этот момент на коже не появились новые высыпания и старые покрылись коркой), можно говорить о начале процесса выздоровления.
Помимо зудящей сыпи на коже, пузырьки могут возникнуть и на слизистой оболочке рта. Они быстро лопаются, образуя небольшие язвы, которые могут вызвать болезненные ощущения, жжение и дискомфорт.
Характеристика течения ветрянки
Источник инфекции ветрянки – вирус варицелла-зостер – входит в организм через слизистую оболочку верхних дыхательных путей, затем проникает в кровь и в течение 10-20 дней распространяется по всему организму.
При попадании вируса на кожу, образуются везикулы, наполненные жидкостью.
Этапы заболевания ветрянкой:
- Период инкубации — от 11 до 21 суток, когда человек не ощущает признаков болезни.
- Продромальная стадия — продолжается от нескольких часов до 2 суток, с небольшой слабостью и появлением мелкой сыпи.
- Острый период заболевания — начинается к концу первых суток и длится от 2 до 5 дней. Повышается интоксикация, возникает сильная слабость и характерная сыпь, температура тела поднимается до 38-39 °C.
- Период выздоровления — продолжается 1-2 недели после появления последних пузырьков. Температура тела стабилизируется, сыпь покрывается корочками, которые постепенно отпадают (отходят от кожи).
Обычно ветрянкой болеют от 7 до 10 дней.
После первого заражения организм формирует непреодолимый иммунитет к этому вирусу, однако он остаётся в клетках нервных ганглиев навсегда. При ослаблении защиты организма он может возобновить своё действие, распространиться по чувствительным нервам кожи и вызвать появление опоясывающего лишая.
Факторы, способствующие активации вируса Varicella-zoster:
- возраст старше 50 лет;
- наличие болезней, дестабилизирующих иммунную систему, таких как ВИЧ, онкологические заболевания;
- проведение лучевой или химиотерапии;
- применение препаратов, подавляющих иммунитет (иммунодепрессантов).
Когда нужно обратиться за помощью к врачу
Не всегда нужно личное посещение: врач иногда может провести консультацию онлайн. Если состояние ухудшается, то вызов врача на дом необходим для осмотра, постановки диагноза, взятия материала для лабораторных исследований и назначения лечения.
Есть также более серьезные симптомы, при которых нужно срочно обращаться к врачу или вызывать скорую помощь.
Признаки, требующие вмешательства врача
- Большие пузыри на коже, которые вызывают болезненные высыпания;
- Температура тела повышается выше 39 градусов Цельсия;
- Сильная боль в области живота ощущается;
- Высыпания на коже прогнояются, образуя открытые язвы;
- Шейные лимфоузлы опухают и становятся болезненными;
- Сыпь распространяется на один или оба глаза;
- Затруднения с глотанием возникают;
- Проблемы с дыханием или истощительный кашель возникают;
- Сильная головная боль, чувствительность к свету, смутное сознание, тошнота.;
Категории ветряной оспы
Классификация ветряной оспы по течению
Для классификации ветряной оспы по течению болезни выделяют две основные категории: обычную и необычную.
Обычная форма ветряной оспы характеризуется появлением покраснения на коже с образованием везикул (пузырьков с прозрачной жидкостью). Необычная форма ветряной оспы может проявляться по-разному.
Виды необычной формы ветрянки:
- простая – наблюдаются высыпания на коже в виде пятен, но общего инфекционного тревожного синдрома нет: нет повышения температуры тела, головной боли;
- геморрагическая – появление на коже пузырьков с кровянистой жидкостью, возможны кровотечения в коже и слизистых оболочках, носовые кровотечения, тошнота с кровью;
- некротическая – характеризуется прогрессирующим отмиранием пораженных тканей. Быстро расширяющиеся пузырьки с гноем и кровью окружены ободками некроза, распространяющимися по периферии. После вскрытия образуются длительно не заживающие язвы;
- распространенная – широкие проявления высыпаний и повреждение внутренних органов;
- гнойничковая – сопровождается вторичной (бактериальной) флорой, гноением и выраженным усилением инфекции, частым образованием рубцов;
- пузырчатая – выраженные проявления инфекции, образование крупных (до 3 см) пузырей с жидкостью.
Виды ветряной оспы по тяжести течения
Выделяются три степени тяжести ветрянки: легкая, средняя и тяжелая форма.
- Легкая форма – температура тела поднимается до 38 °C, небольшие высыпания на коже.
- Средняя форма – повышение температуры до 39 °C, обильные высыпания на коже и слизистых оболочках.
- Тяжелая форма – температура тела превышает 39 °C, массированные кожные и слизистые высыпания, которые могут привести к образованию язв и рубцов после выздоровления. Возможны судорожные симптомы, пневмония, серьезные поражения нервной системы.
Осложнения ветрянки
Для большинства людей ветрянка не представляет опасности и не приводит к серьезным осложнениям. Однако около 30% заболевших, особенно пожилые люди и пациенты с ослабленной иммунной системой, подвержены риску осложнений, таких как:
Присоединение бактериальной инфекции
Чаще всего после ветрянки возникает осложнение в виде заражения ран, оставшихся после высыпаний. Обычно заражение вызывают бактерии рода Staphylococcus (Staphylococcus aureus или Streptococcus pyogenes).
Это приводит к развитию кожного инфекции (импетиго, фурункулёз, рожистое воспаление), чаще всего сопровождающейся лимфаденитом (увеличением лимфатических узлов из-за воспалительной реакции на инфекцию).
Обычно подобные инфекции успешно лечатся курсом антибиотиков. Тем не менее, существует вероятность того, что бактерии попадут в кровоток и приведут к общему заражению – сепсису.
Неврологические осложнения: менингоэнцефалит и острая постинфекционная мозжечковая атаксия
Из-за того что вирус ветрянки-зостера проникает в клетки нервной системы, у заболевших могут возникать различные неврологические нарушения.
Одно из них – менингоэнцефалит, характеризующийся проникновением вируса в мозг. В результате развивается отек и воспаление мозговых оболочек.
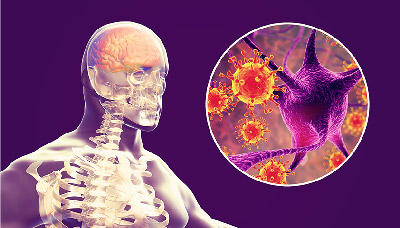
Симптомы менингоэнцефалита включают: головную боль, чувствительность к свету, скованность мышц, боль в шее, судороги
Наиболее подвержены риску развития менингоэнцефалита на фоне ветрянки люди с ослабленной иммунной системой, например ВИЧ-инфицированные.
Ещё одно возможное неврологическое осложнение – острая атаксия мозжечка, которая проявляется нарушением координации движений, речи и когнитивных функций. Эти симптомы могут сохраняться в течение нескольких дней или даже недель после выздоровления. Несмотря на такие тревожные проявления, как правило, неврологические осложнения проходят самостоятельно и не требуют специального лечения.
Осложнения в области дыхательной системы: ветрянка пневмония
Развивается ветрянка пневмония, когда вирус попадает в легкие и вызывает воспаление. Это проявляется одышкой, кашлем с кровянистой мокротой, болями в груди, ухудшением дыхательной функции у пациента.
Факторы риска ветрянки пневмонии:
- пожилой возраст,
- обширные высыпания,
- ослабленная иммунная система,
- беременность (особенно третий триместр),
- курение,
- хроническая обструктивная болезнь лёгких (ХОБЛ).
Сложности, связанные с печенью: временный гепатит, синдром Рея
Во время ветрянки у зараженного может произойти временное воспаление печени, которое обычно не вызывает симптомов и проходит само после полного выздоровления — временный гепатит.
Кроме того, дети и подростки, перенесшие ветрянку и при этом принимавшие препараты с ацетилсалициловой кислотой (аспирин), подвержены риску развития синдрома Рея — редкого, опасного для жизни острого состояния, которое характеризуется поражением печени и головного мозга.
Ветрянка у беременных женщин
Из-за изменения гормонального фона во время беременности у женщины может произойти ослабление иммунитета, что может привести к заражению ветрянкой, если она ранее не переносила эту инфекцию.
В большинстве случаев симптомы ветрянки у беременных не отличаются от обычных признаков этого заболевания и включают повышение температуры, появление пузырьков на коже, наполненных жидкостью.
Однако беременные женщины подвержены повышенному риску развития более тяжелых форм ветрянки и ветряной пневмонии.
Это заболевание опасно и может привести к заражению младенца.
В первые два триместра беременности ветрянка у матери может вызвать развитие синдрома врожденной ветрянки у плода, сопровождающегося нарушениями развития, задержкой роста и образованием рубцов на коже новорожденного.
Во поздние периоды беременности заражение вирусом может вызвать преждевременные роды или даже привести к мертворождению, а возникновение ветрянки непосредственно перед родами угрожает развитием тяжелой формы инфекции у новорожденного, что может привести к летальному исходу.
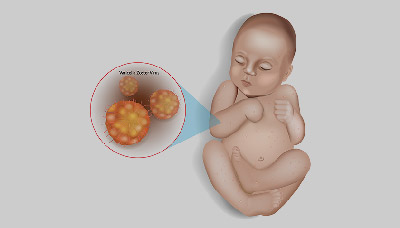
Возникновение ветрянки у беременной женщины представляет опасность для плода, потому что это может вызвать серьезные патологии в его развитии.
Сложности ветрянки во время беременности
Поскольку вирус варицелла-зостер способен проникнуть через плацентарный барьер, ветрянка представляет угрозу как для беременных, так и для формирующегося плода.
Беременные женщины подвержены повышенному риску диссеминированной ветряной оспы и серьезной ветряночной пневмонии.
Если инфицирование произошло во время первого триместра беременности, возрастает риск врожденных дефектов плода, вероятность выкидыша и общая смертность новорожденных.
Во втором и третьем триместрах возрастает тяжесть заражения. Это может привести к преждевременным родам или даже к мертворождению.
Особенно опасно заражение матери за неделю до предполагаемой даты родов и в течение 5 дней после нее, так как это может привести к серьезному или даже фатальному заболеванию новорожденного (связано с 20-30% смертностью из-за прогрессирующего поражения внутренних органов).
Диагностика ветрянки
Обычно врач может легко диагностировать ветрянку по характерному высыпанию на коже.
В редких случаях могут потребоваться лабораторные исследования крови или ПЦР-тест.
Иногда для анализа цитологии или выделения вирусов в клеточных культурах (при заражении экспериментальной моделью) проводят редкие мазки тканей.
Проверочный лист для самостоятельной диагностики ветрянки
- На теле появляется несколько красных выступающих пузырьков, которые вызывают зуд и чесотку.
- Высыпания возникают спустя несколько дней после повышения температуры или общего недомогания.
- Один из знакомых, коллег или одноклассников детей недавно переболел ветрянкой.
Если совпадают два или более пункта, скорее всего это ветрянка. Рекомендуется оставаться дома и сообщить о заболевании в тот коллектив, которого посещали до заболевания.
Дифференциальная диагностика ветрянки
Дифференциальная диагностика – метод определения заболеваний с аналогичными симптомами.
Заболевания и состояния, которые могут симулировать ветрянку:
- опоясывающий герпес (лишай);
- инфекция простого герпеса;
- укусы насекомых;
- энтеровирусная инфекция;
- рожистое воспаление;
- буллёзное импетиго.
Проведение дифференциальной диагностики, установление точного диагноза и назначение лечения должны осуществляться только врачом.
Лабораторная диагностика
Большинству пациентов с ветрянкой не требуются лабораторные исследования.
Однако существуют случаи, когда все-таки могут потребоваться анализы:
- Встречаются необычные случаи ветрянки. У некоторых больных заболевание проходит очень легко, и сыпь не похожа на типичную: она может выглядеть как маленькие красные пузырьки, которые исчезают без корок. Такую сыпь сложно отличить от укусов насекомых или аллергических реакций, поэтому врачу может понадобиться лабораторное подтверждение.
- Планирование беременности. Поскольку ветрянка опасна для плода, если есть подозрение на заболевание или женщина планирует беременность, врач может порекомендовать анализ для оценки риска возможных осложнений во время беременности.
- Профилактическая вакцинация. Перед вакцинацией врач может назначить анализ крови, чтобы удостовериться, что человек не переносил ветрянку ранее.
Для установления диагноза, оценки общего состояния и иммунитета проводятся клинические и биохимические исследования крови, анализы на антитела к вирусу ветрянки, ПЦР-тесты.
Для оценки общего состояния больного проводится анализ крови. При возникновении ветрянки в результате анализа можно заметить сниженное количество лейкоцитов и нейтрофилов, а также увеличение содержания лимфоцитов, что свидетельствует о борьбе иммунной системы с вирусной инфекцией.
Биохимический анализ крови поможет оценить состояние печени и почек на фоне болезни, что позволит избежать развития осложнений. При типичном неосложненном течении болезни результаты анализа не будут значительно отличаться.
Диагностика с использованием полимеразной цепной реакции (ПЦР) в режиме реального времени позволяет обнаружить генетический материал вируса в крови, моче или выделениях из высыпаний.
Для выяснения наличия иммунитета к ветрянке у человека или уточнения стадии болезни применяются специальные тесты на антитела. В период острой фазы вируса ветрянки в крови обнаруживается высокий уровень антител класса IgM, а при реактивации инфекции, после уже перенесенной болезни или после вакцинации – повышенный уровень антител класса IgG.
Положительный результат анализа на IgG к вирусу ветрянки-зостер говорит о перенесенной ранее инфекции или вакцинации.
Для определения острой стадии ветрянки или реактивации инфекции (опоясывающего лишая) более информативным является анализ на антитела класса M (IgM).
Наличие в крови антител класса IgM или четырехкратное (и более) увеличение уровня IgG указывает на ветрянку. В этом случае может потребоваться повторный анализ в динамике.
Методы лечения ветрянки
В большинстве случаев лечение ветрянки сводится к назначению симптоматической терапии, направленной на снижение зуда и нормализацию температуры тела. Кроме того, важно отдыхать, употреблять достаточное количество жидкости и избегать чесания высыпаний.
Несложная ветрянка обычно проходит за 7–10 дней.
Для облегчения боли и снижения зуда врач может порекомендовать следующее:
- пить достаточно жидкости, чтобы избежать обезвоживания;
- применение холодных компрессов;
- принятие внутрь антигистаминных препаратов;
- использование лосьонов с противозудным или вяжущим действием (например, каламинового раствора);
- принятие короткого душа, купание в ванне с теплой или комнатной температурой воды;
- применение жаропонижающих средств для снижения температуры.
Для предотвращения осложнений, связанных с печенью, не рекомендуется давать детям до 16 лет аспирин. Также не стоит применять ибупрофен, так как его использование при ветрянке может увеличить риск развития вторичной бактериальной инфекции.
Некоторым пациентам могут быть назначены противовирусные препараты. Обычно такое лечение необходимо особенно уязвимым категориям пациентов:
- пожилым;
- беременным;
- пациентам с ослабленной иммунной системой, а также находящимся на иммуносупрессивной терапии; с хроническими заболеваниями кожи и легких.
Обычно пациенты проходят лечение дома. В стационар госпитализируют только тяжелых формах ветряной оспы.
Признаки выздоровления от ветрянки
Определить, что острая стадия инфекции позади и человек начинает выздоравливать, можно по следующим признакам:
- За последние 2 суток не отмечалось повышения температуры тела.
- С момента появления последних высыпаний прошло более 5 дней.
Прогноз и профилактика ветрянки
При неосложненной форме болезни человек обычно полностью выздоравливает за 7-10 дней, прогноз благоприятный. После болезни формируется стойкий иммунитет
Вакцинация
Вакцинация против ветрянки не включена в план обязательной вакцинации по календарю. Однако ее можно сделать за плату в частных клиниках или центрах иммунизации.
Для вакцинации против ветрянки используются живые аттенуированные вакцины, содержащие ослабленный вирус варицелла-зостер (на основе штамма Ока/Мерк).
Прививки делают не только детям, но и взрослым. Схема плановой вакцинации зависит от вида введенной вакцины и рекомендаций врача-вакцинолога.
В случае отсутствия противопоказаний, экстренную профилактику рекомендуется провести одной дозой вакцины в первые 96 часов после контакта с больным ветряной оспой (желательно в течение первых 72 часов).
Хотя вакцина не обеспечивает 100% защиту от болезни, вакцинированные люди переносят ветрянку легче и реже сталкиваются с тяжелыми осложнениями.
Пока нет точных данных о том, насколько долго вакцина сохраняет защиту от ветрянки. Некоторые исследования показывают высокий уровень антител через 10-20 лет после вакцинации, что говорит о том, что прививка остается эффективной даже спустя столько времени.
Пройти вакцинацию от ветряной оспы особенно рекомендуется:
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом;
- учителям и воспитателям;
- пожилым людям.
Неспецифическая профилактика
Для профилактики ветрянки важно укреплять здоровье и ограничивать контакт с инфицированными. Если кто-то из семьи заболел, его нужно изолировать в отдельной комнате и предоставить отдельную посуду, полотенца и постельное белье. Важно регулярно проветривать и убирать влажно помещение, где находится больной.
Другие методы профилактики включают:
- Соблюдение правил личной гигиены (мытье рук и лица мылом после контакта с больными или возвращения с улицы);
- Прогулки на свежем воздухе;
- Здоровое и разнообразное питание с достаточным количеством овощей и фруктов.
Профилактика ветрянки в детском коллективе
Забота о здоровье детей в детском коллективе – один из главных аспектов, на который должны обращать внимание педагоги и медицинский персонал. Ветрянка, хоть и считается детским заболеванием, может причинить немало беспокойства и дискомфорта. Поэтому важно принимать эффективные меры по профилактике ее распространения среди детей.
Одним из наиболее эффективных методов профилактики ветрянки является вакцинация. Вакцинация помогает создать иммунитет к вирусу ветрянки и предотвратить развитие болезни у детей. Важно следовать рекомендациям врачей и обеспечить своевременное проведение прививок для защиты от возможных осложнений и последствий заболевания.
Помимо вакцинации, важно соблюдать гигиенические меры и правила профилактики. Регулярное мытье рук, проветривание помещений, соблюдение режима дня и здорового питания – все это способы укрепления иммунитета и предотвращения передачи вируса ветрянки в детском коллективе.
Эффективность вакцинации против ветрянки
Уже давно известно, что вакцинация против ветрянки существенно снижает вероятность заболевания, а также уменьшает его тяжесть. Прививка позволяет организму развить иммунитет к вирусу ветрянки, что делает вероятность заболевания минимальной. Кроме того, дети, привитые от ветрянки, реже сталкиваются с осложнениями этого заболевания.
Современные вакцины от ветрянки хорошо переносятся и имеют высокую степень защиты. Обычно прививка делается в детском возрасте, что позволяет создать стойкий иммунитет к вирусу на долгие годы. Учитывая все вышеизложенное, можно с уверенностью сказать, что вакцинация против ветрянки является эффективным способом профилактики этого заболевания.
Лечение осложнений ветрянки
Для успешного лечения осложнений ветрянки врач может назначить соответствующие лекарственные препараты, например, антивирусные средства или противовоспалительные препараты. Также может потребоваться применение местных средств для облегчения зуда и уменьшения дискомфорта на коже.
Важно помнить, что самолечение осложнений ветрянки может привести к ухудшению состояния здоровья, поэтому необходимо обращаться за медицинской помощью и следовать рекомендациям специалиста. После проведения необходимого лечения необходимо соблюдать рекомендации врача для полного восстановления пациента.
Рекомендации по уходу за больным ветрянкой
В данном разделе будет рассмотрено, как правильно ухаживать за ребенком, больным ветрянкой. Будут даны рекомендации по уходу, который способствует быстрому выздоровлению и предотвращению возможных осложнений. Следуя данным рекомендациям, вы сможете обеспечить комфорт и безопасность для вашего ребенка в период болезни.
Первоочередным действием при обнаружении ветрянки у ребенка является предоставление покоя и изоляция от детского коллектива. Важно обеспечить ребенку спокойствие и уют в домашней обстановке, чтобы его иммунная система могла эффективно справиться с инфекцией.
Одним из ключевых аспектов ухода за больным ветрянкой является уход за кожными высыпаниями. Необходимо регулярно обрабатывать сыпь специальными средствами, рекомендованными врачом, чтобы избежать заражения и ускорить процесс заживления.
Питание также играет важную роль в процессе выздоровления от ветрянки. Следует уделять особое внимание качественному и сбалансированному рациону, богатому витаминами и минералами, чтобы укрепить иммунитет и помочь организму бороться с инфекцией.
Для облегчения зуда и дискомфорта, сопутствующих ветрянке, можно использовать специальные мази и лосьоны. Важно следить за чистотой и сухостью кожи, чтобы избежать возможных осложнений и снизить риск заражения.
Следуя данным рекомендациям по уходу за больным ветрянкой, вы поможете ребенку быстрее поправиться и предотвратите возможные осложнения в ходе заболевания.
Видео по теме:
Вопрос-ответ:
Что такое ветряная оспа и как она передается?
Ветряная оспа, или варицелла – это вирусная инфекция, преимущественно поражающая детей. Она передается воздушно-капельным путем, либо через контакт с высыпаниями на коже больного человека.
Какие симптомы сопутствуют ветряной оспе?
Симптомами ветряной оспы могут быть высыпания на коже, лихорадка, общая слабость, головная боль и зуд. У детей чаще всего проявляются высыпания, напоминающие маленькие водянистые пузырьки.
Каковы возможные осложнения при ветряной оспе?
Возможными осложнениями ветряной оспы являются инфекции кожи и мягких тканей, пневмония, энцефалит, менингит и другие редкие, но серьезные осложнения, особенно у взрослых или ослабленных организмов.
Как следует лечить ветрянку?
Лечение ветряной оспы направлено на облегчение симптомов. Рекомендуется пить большое количество жидкости, покрыть высыпания противовоспалительными средствами или зеленкой, а также следить за гигиеной кожи, чтобы предотвратить инфицирование. В случае осложнений или сомнений, обязательно стоит обратиться к врачу.






