Гормоны щитовидной железы – ТЗ (трийодтиронин) и Т4 (тироксин) оказывают влияние на многие важные процессы в организме: обмен веществ, поддержание веса, сердечный ритм и температуру тела, синтез витаминов и другие.
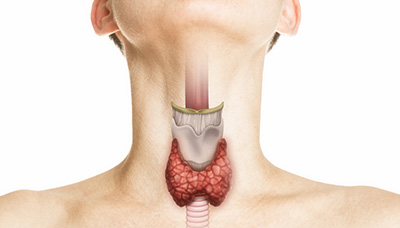
Щитовидная железа – небольшой орган в форме бабочки, расположенный у основания шеи
Работу железы контролирует гипофиз по принципу обратной связи. Он синтезирует тиреотропный гормон (ТТГ), который влияет на активность щитовидной железы. Если железа приводит меньше Т4, чем необходимо, гипофиз реагирует на это, выделяя больше ТТГ для стимуляции работы железы. При увеличении концентрации Т4 уровень ТТГ снижается, и щитовидная железа начинает вырабатывать меньше гормона.
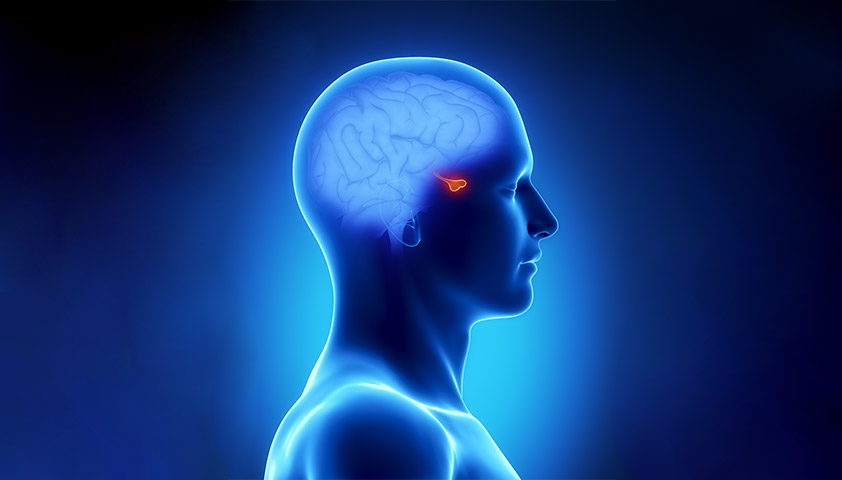
Гипофиз — железа, размером с горошину, находящаяся в основании головного мозга
При нормальном функционировании взаимодействия гипофиза и щитовидной железы организм способен поддерживать оптимальный уровень тиреоидных гормонов. Однако иногда функция щитовидной железы может нарушаться. Недостаточное выделение гормонов щитовидной железой называется гипотиреозом, а избыточное — гипертиреозом (тиреотоксикозом).
Понятие подострого тиреоидита щитовидной железы
Подострый тиреоидит — это воспалительное заболевание щитовидной железы, которое может возникать как осложнение после вирусных инфекций и имеет тенденцию к рецидивам.
Это заболевание имеет сезонный характер: осенью и зимой отмечается значительно больше новых случаев подострого тиреоидита.
Женщины в возрасте от 20 до 50 лет чаще всего страдают от подострого тиреоидита. Есть информация о генетической предрасположенности к развитию данного заболевания.
Первый раз болезнь была описана в 1904 году швейцарским хирургом Фрицем де Кервеном. В его честь ее также называют тиреоидитом де Кервена.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) подострый тиреоидит закодирован как Е06.1.
Причины возникновения заболевания
Считается, что подострый тиреоидит может быть вызван вирусом эпидемического паротита, вирусом Коксаки, аденовирусами, эховирусами, вирусами гриппа, в том числе вирусом свиного гриппа H1N1, вирусом Эпштейна — Барр, а также коронавирусом SARS-CoV-2.
По-видимому, вредные частицы вирусов проникают внутрь клеток щитовидной железы, что вызывает начало производства необычных белков. Иммунная система реагирует на них: она создает антитела, которые уничтожают клетки органа, вызывая воспаление щитовидной железы. Из-за повреждения клеток железа не может должным образом взаимодействовать с гипофизом, что приводит к нарушению ее функций.
Также подострый тиреоидит может возникнуть из-за неконтролируемого приема препаратов йода или левотироксина натрия – синтетического аналога гормона T4 железы.
Типы подострого тиреоидита щитовидной железы
Медики могут различать два заболевания с разной природой подострого тиреоидита. Также повреждение ткани данного органа может иметь различный характер.
Существует заболевание, которое называется подострым, оно характеризуется более длительным проявлением признаков, чем острое заболевание, но при этом не переходит в хроническую форму. В отличие от острой формы заболевания, подострое чаще всего сопровождается умеренным повышением температуры и менее выраженными симптомами.
Подострые заболевания щитовидной железы:
- Подострый гранулёматозный тиреоидит, известный также как тиреоидит де Кервена, характеризуется образованием очагов воспаления внутри щитовидной железы в виде гранулём. Это вирусное заболевание.
- Подострый лимфоцитарный тиреоидит, известный как безболевой или “немой” тиреоидит, проявляется лимфоцитарной инфильтрацией щитовидной железы, то есть проникновением лимфоцитов (иммунных клеток крови) в орган. Это аутоиммунное заболевание.
По международной классификации болезней МКБ-10 подострый тиреоидит имеет код E06.1.
Признаки подострого тиреоидита
Болезнь де Кервена обычно протекает как типичное воспалительное состояние. В начале развития данного заболевания, примерно через 4–6 недель после перенесенной вирусной инфекции, пациенты могут отмечать у себя ранние признаки воспаления.
Ранние признаки подострого тиреоидита:
- слабость,
- усталость,
- легкая лихорадка (37,1–38,0 °C),
- боль в горле и мышцах.
Позднее появляется боль в области шеи спереди (где находится щитовидная железа), которая может отдавать за ухо, в шею, на затылок. Также возможна боль при глотании и повороте головы. В этот период щитовидная железа немного увеличена, болезненна при надавливании пальцами, возможно уплотнение.
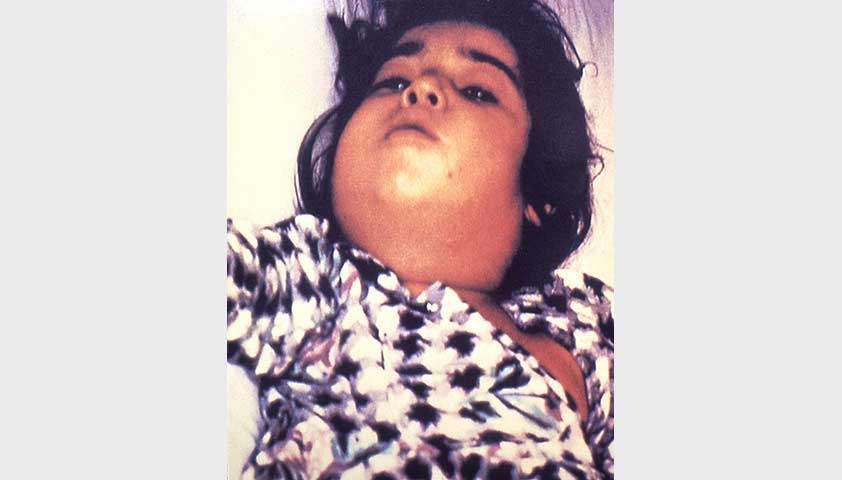
Дискомфорт в области передней поверхности шеи при остром тиреоидите вызван отеком и растяжением капсулы щитовидной железы.
Температура, обычно, повышается до 38–40 °C. Состояние сопровождается слабостью, повышенной потливостью и раздражительностью. При сдаче крови на анализ на этом этапе заболевания, СОЭ может достигать от 40 до 60, иногда даже 100 мм/ч, при нормальном уровне лейкоцитов и незначительном повышении лимфоцитов.
По мере развития заболевания щитовидная железа продолжает увеличиваться, вызывая сильные боли в области передней части шеи. В это время разрушается поврежденная ткань щитовидной железы, и в кровь поступает большое количество тиреоидных гормонов, которые орган синтезировал до начала воспаления. Это состояние называется тиреотоксикозом.
Признаки тиреотоксикоза:
- слабость;
- потливость;
- раздражительность;
- плаксивость;
- беспокойство;
- проблемы со сном;
- ускоренное сердцебиение;
- дрожь рук – дрожь пальцев и запястий;
- повышение температуры тела до 38°C;
- потеря веса.
Ход заболевания. Этапы развития подострого тиреоидита
В редких случаях болезнь протекает очень быстро: достигает пика за 3-4 дня и полностью исчезает за неделю.
Намного чаще подострый тиреоидит проходит последовательно, чередуя несколько стадий.
Этапы развития подострого тиреоидита:
- Период тиреотоксикоза. Продолжительность этого этапа составляет от 3 до 10 недель. В это время происходит временное увеличение уровня гормонов щитовидной железы. После истощения запасов тиреоидных гормонов в крови этот период заканчивается.
- Эутиреоидный период. В среднем длится 1-3 недели. На этом этапе уровень гормонов щитовидной железы в крови стабилизируется.
- Период гипотиреоидной фазы. Продолжительность этого этапа может составлять от 2 до 6 месяцев. В этот период происходит снижение уровня тиреоидных гормонов.
- Фаза выздоровления. Уровень гормонов щитовидной железы возвращается к норме. Клетки органа восстанавливаются, и его функция восстанавливается.
В зависимости от состояния щитовидной железы выделяют несколько стадий болезни.
Этапы воспаления щитовидной железы при подостром тиреоидите:
- В начальной стадии происходит прилив крови к щитовидной железе, увеличение её объема и утолщение оболочки.
- В промежуточной стадии происходит разрыв мембраны фолликулов щитовидной железы, из-за чего их содержимое выходит в окружающее пространство, и на месте разрушенных клеток щитовидной железы образуются очаги воспаления в виде узелков – гранулём.
- В конечной стадии происходит образование фиброза на месте воспаления и рубцевание или восстановление органа.
Подострый тиреоидит может иметь разную степень тяжести.
Степени тяжести течения подострого тиреоидита:
- Мягкая. Небольшая боль в одной из долей щитовидной железы, незначительная слабость и повышение температуры. При этом скорость оседания эритроцитов (СОЭ) увеличивается примерно до 35 мм/ч.
- Средняя. Выраженная боль в щитовидной железе, которая отдается в ухо. Периодические боли в суставах и мышцах и повышение температуры до 38 °C, а также увеличение СОЭ.
- Тяжелая. Острая боль в обеих долях щитовидной железы, которая отдается в уши и нижнюю челюсть. Боль при глотании, температура выше 38 °C. СОЭ более 50 мм/ч.
У некоторых людей (по разным данным, от 5 до 25% пациентов) вместо выздоровления может развиться первичный гипотиреоз – снижение функции щитовидной железы.
Также у части пациентов может развиваться подострый тиреоидит с рецидивирующим течением (то есть возникающий повторно). Такое происходит в 1–4% случаев болезни.
Диагностика подострого тиреоидита
Диагностика подострого тиреоидита врачом осуществляется на основе жалоб пациента, истории заболевания и результатов специальных методов исследования: физического обследования и пальпации щитовидной железы, лабораторных анализов крови и инструментальных процедур.
Сбор истории заболевания при подостром тиреоидите
Подозрение на подострый тиреоидит возникает у врача в случае, если пациент сообщает о последних вирусных инфекциях, после чего появляются признаки тиреотоксикоза, такие как повышенная температура до 38°C, резкое похудение при нормальном питании и здоровом аппетите и другие.
Физическое обследование пациента при подостром тиреоидите
У пациента с подострым тиреоидитом врач может обнаружить увеличение щитовидной железы, а также изменения в ее ткани: некоторые участки становятся более плотными.

В случае подострого тиреоидита объем щитовидной железы может увеличиваться
Однако в процессе глотания железа подвижна и не связана с окружающими тканями, а лимфатические узлы подчелюстной и шейной области не увеличены. При пальпации органа пациент чувствует резкую боль.
Приборные исследования в случае подострого тиреоидита
При подозрении на подострый тиреоидит для дифференциальной диагностики с другими заболеваниями щитовидной железы рекомендуется провести УЗИ органа.
Ультразвуковые признаки подострого тиреоидита:
- увеличение объема щитовидной железы (для мужчин норма – 25 см3, для женщин – 18 см3);
- гетерогенность (неоднородная структура ткани органа) или очаговые зоны сниженной эхогенности в одной или обеих долях щитовидной железы.
Также рекомендуется провести сцинтиграфию щитовидной железы. Этот метод позволяет получить изображение, на котором отображаются изменения в ткани органа. Для этого в вену вводится радиоактивный препарат (натрий пентетат – изотоп радиоактивного металла технеция), который с кровью поступает в щитовидную железу. Железа захватывает этот препарат, а специальный прибор регистрирует его излучение и преобразует в изображение.
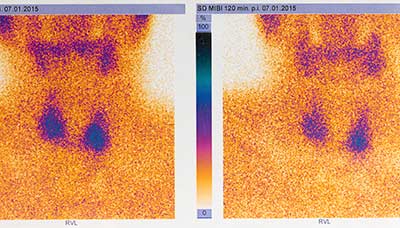
На данной фотографии область воспаления окрашена в синий цвет: она не способна удерживать вещество, что означает потерю своей функции
Лабораторные исследования при подостром тиреоидите
Если подозревается подострый тиреоидит, важно провести анализ крови с определением лейкоцитарной формулы и СОЭ.
Повышенный уровень СОЭ (более 40-60 мм/ч, иногда более 100 мм/ч) указывает на заболевание. При этом уровень лейкоцитов и их формула обычно находятся в норме. В редких случаях уровень лейкоцитов может быть повышен.
Если подострый тиреоидит находится в тиреотоксической стадии, для подтверждения диагноза необходимо сдать анализы на гормоны.
У примерно половины пациентов с острым тиреоидитом заболевание начинается фазой тиреотоксикоза. В это время щитовидный гормоны (Т3 и Т4) в изобилии высвобождаются из поврежденных клеток щитовидной железы и поступают в кровь. Поэтому анализ крови может показать увеличение уровней гормонов Т3 и Т4 и снижение уровня гормона гипофиза ТТГ (иногда – нормальный уровень ТТГ).
Также у большинства пациентов с острым тиреоидитом в течение нескольких недель после появления симптомов заболевания повышается уровень антител к белку тиреоглобулину (АТ-ТГ). Его вырабатывают клетки щитовидной железы, чтобы в дальнейшем синтезировать из этого белка гормоны щитовидной железы.
Через несколько месяцев после болезни антитела к тиреоглобулину обычно исчезают и больше не обнаруживаются в крови.
Рекомендуется провести анализ уровня гормонов ТТГ и Т4 в крови у пациентов, у которых уже есть диагноз подострого тиреоидита.
На основании результатов этих исследований врач сможет определить, есть ли у пациента гипотиреоз (недостаточная функция щитовидной железы), и при необходимости назначить заместительную гормональную терапию.
Критерии диагностики подострого тиреоидита
Для диагностики подострого тиреоидита используются основные и дополнительные диагностические критерии.
Основные диагностические критерии:
- увеличение размеров щитовидной железы и ее болезненность при пальпации;
- увеличение скорости оседания эритроцитов (СОЭ) в общем анализе крови (более 10–12 мм/час).
Дополнительные диагностические критерии:
- уменьшение захвата йода щитовидной железой,
- переходный (временный) тиреотоксикоз,
- узи-картина подострого тиреоидита,
- характерные для подострого тиреоидита результаты тонкоигольной аспирационной биопсии,
- низкое содержание антител к щитовидной железе или их полное отсутствие.
Достоверно диагностировать подострый тиреоидит возможно только в случае, если клинические признаки заболевания у пациента соответствуют обоим основным критериям и любым двум дополнительным критериям из перечня.
Дифференциальная диагностика подострого тиреоидита и других заболеваний щитовидной железы
Для различения подострого тиреоидита от острого (воспаление щитовидной железы, вызванное вирусами, бактериями, грибами или травмой), врач учитывает следующие показатели:
- Перемены в температуре тела: при остром тиреоидите часто наблюдается лихорадка — значительное изменение температуры тела на 3-4°C несколько раз в день; в случае подострого тиреоидита таких колебаний обычно не возникает;
- Боль в области шеи: при остром тиреоидите она сильная, а при подостром менее выраженная.
Для различения острого и подострого тиреоидитов, а также их отличия от анапластической карциномы (агрессивной злокачественной опухоли щитовидной железы) полезна тонкоигольная аспирационная биопсия. Проводят исследование следующим образом: под ультразвуковым контролем специальной тонкой иглой, насаженной на шприц, прокалывают узел щитовидной железы и засасывают его содержимое. Полученный материал наносят на предметные стекла для дальнейшего изучения.
При изучении биопсийного материала при подостром тиреоидите обнаруживаются гигантские клетки (полинуклеарные макрофаги) и эпителиоидные клетки (мононуклеарные фагоциты), что говорит о наличии иммунного ответа на воспаление.
Для различия подострого тиреоидита от тиреоидита Риделя (автоиммунного заболевания щитовидной железы, при котором орган значительно увеличивается в размерах и «припаивается» к окружающим органам и тканям), врач может обратить внимание на болезненность в области щитовидной железы. Если при продолжительном лечении глюкокортикостероидами боль не уменьшается, возможно, это тиреоидит Риделя.
Для различения подострого тиреоидита от других заболеваний щитовидной железы используется тест Крайля. Пациенту назначают прием преднизолона в дозе 20–30 мг в сутки (по 10 мг на 2–3 приема). Затем через 1–3 дня оценивают уменьшение болезненности в области шеи. Если это подострый тиреоидит, то боль должна уменьшиться, а скорость оседания эритроцитов (СОЭ) снизиться.
Методы лечения подострого тиреоидита
Обычно подострый тиреоидит лечат консервативно в соответствии с клиническими рекомендациями: применение нестероидных противовоспалительных препаратов и глюкокортикостероидов. В фазе тиреотоксикоза при необходимости могут использоваться бета-адреноблокаторы.
НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ СРЕДСТВА помогают справиться с болевыми ощущениями и уменьшить воспаление. Если боль в области щитовидной железы у пациента полностью исчезла, температура тела снизилась, а уровень СОЭ стабилизировался, то дозу лекарства постепенно уменьшают, а затем полностью прекращают его прием.
ГЛЮКОКОРТИКОСТЕРОИДЫ – это искусственные аналоги гормонов коры надпочечников. Они помогают прекратить воспалительный процесс, обладают иммуносупрессивным (подавляют иммунную систему) и антиаллергическим действием. При подостром тиреоидите врач назначает такие препараты по определенной схеме примерно на 2-3 месяца.
БЕТА-АДРЕНОБЛОКАТОРЫ – это лекарства, которые воздействуют на сердечную мышцу. На тиреотоксической стадии заболевания пациенты жалуются на частое сердцебиение. Для устранения этого симптома назначают бета-адреноблокаторы.
Антибиотики бесполезны в лечении подострого тиреоидита, так как его вызывают вирусные инфекции, на которые антибиотики не действуют. Если у пациента с подострым тиреоидитом развился гипотиреоз, то целесообразно проводить заместительную гормональную терапию, которая может длиться от 3 до 6 месяцев до восстановления функции щитовидной железы.
Какому врачу обратиться при подостром тиреоидите
Эндокринолог занимается диагностикой и лечением подострого тиреоидита.
Этот специалист занимается лечением заболеваний эндокринной системы, включая железы внутренней секреции, которые вырабатывают гормоны, регулирующие работу органов и внутренние процессы (обмен веществ, поддержание температуры тела и прочее). Среди них щитовидная железа.
При приёме у эндокринолога возможно подозрение на тиреоидит щитовидной железы, выявление симптомов и назначение лечения — обычно после проведения дополнительных исследований: ультразвукового исследования щитовидной железы и анализов крови на гормоны.
Прогноз подострого тиреоидита. Возможные осложнения. Профилактика
У пациентов с подострым тиреоидитом прогноз обычно благоприятный: у большинства (около 90%) болезнь исчезает самостоятельно, и функция щитовидной полностью восстанавливается. Однако ткань органа может измениться: на месте прежних воспаленных участков появляются рубцы.
В редких случаях (2,8–4%) подострый тиреоидит может возвращаться, то есть заболевание может повторяться.
У примерно каждого десятого пациента после перенесённого подострого тиреоидита возникает стойкий гипотиреоз, что означает снижение функции щитовидной железы, при этом орган вырабатывает меньше гормонов, чем необходимо для организма. В случае осложнения, пациенту требуется постоянное приём гормонального препарата. Это лечение позволяет частично компенсировать утраченную функцию щитовидной железы.
Для заместительной гормональной терапии используют препараты на основе левотироксина натрия, что является синтетической формой гормона Т4.
Для предотвращения развития подострого тиреоидита необходимо своевременно лечить вирусные инфекции.
Течение и особенности лечения подострого тиреоидита у беременных
В данном разделе будет рассмотрено как происходит течение подострого тиреоидита у беременных женщин, а также особенности лечения этого состояния. Подробно будут рассмотрены современные методы диагностики подострого тиреоидита и их эффективность в контексте беременности.
| Влияние тиреоидита на беременность | Результаты диагностики | Методы лечения |
| Угроза для здоровья матери и плода | Анализ уровня тиреоидных гормонов | Гормональная терапия |
| Осложнения в период беременности | Ультразвуковое исследование щитовидной железы | Использование препаратов йода |
| Влияние на развитие мозга плода | Тест на антитела к тиреоидной железе | Коррекция питания и образа жизни |
Изучение и применение новых методов диагностики подострого тиреоидита у беременных является важным вопросом в современной медицине. Применение индивидуального подхода к лечению пациенток с учетом их положения может значительно улучшить исходы беременности и здоровья детей.
Современные методы диагностики подострого тиреоидита
- Лабораторные исследования. Одним из основных методов диагностики является анализ крови на уровень гормонов щитовидной железы, таких как тиреотропный гормон (ТТГ), тироксин (Т4) и трийодтиронин (Т3). Эти данные позволяют оценить работу щитовидной железы и выявить возможное нарушение ее функции.
- Ультразвуковое исследование. С помощью ультразвукового сканирования можно оценить размеры и структуру щитовидной железы, выявить возможные изменения, такие как увеличение или уплотнение тканей. Этот метод позволяет более детально изучить состояние железы и выявить патологии.
- Биопсия. В случае выявления подозрительных узлов или образований на шейке щитовидной железы, может быть проведена биопсия. Этот метод диагностики позволяет определить природу образований и исключить возможное злокачественное поражение.
Предпочтение современным методам диагностики позволяет более точно определить состояние щитовидной железы, что в свою очередь помогает в выборе оптимальной стратегии лечения и профилактики подострого тиреоидита. Важно не забывать о регулярном прохождении обследований и консультациях у специалистов для поддержания здоровья щитовидной железы.
Роль питания и образа жизни в профилактике подострого тиреоидита
В данном разделе мы рассмотрим важность правильного питания и здорового образа жизни в предотвращении подострого тиреоидита. Установлено, что некоторые пищевые продукты и недостаток физической активности могут увеличивать риск развития данного заболевания.
- Исключение из рациона быстрых углеводов и жирных продуктов поможет снизить вероятность развития воспаления щитовидной железы.
- Употребление пищи, богатой йодом, также играет важную роль в профилактике тиреоидита. Овощи, морепродукты, йодированная соль должны быть в рационе каждого человека, особенно женщин.
- Регулярные занятия физической активностью способствуют улучшению общего состояния организма и снижению воспалительных процессов, что является важным аспектом профилактики тиреоидита.
Таким образом, рациональное питание и активный образ жизни играют существенную роль в профилактике развития подострого тиреоидита. Соблюдение этих простых правил помогут сохранить здоровье щитовидной железы и предотвратить возможные осложнения.
Эффективность альтернативных методов лечения подострого тиреоидита
В данном разделе мы рассмотрим возможность применения необычных подходов к лечению подострого тиреоидита.
Альтернативные методы лечения подострого тиреоидита становятся все более популярными в современном мире. Такие методы могут включать в себя применение натуральных трав, смену образа жизни, использование техник релаксации и медитации.
Использование альтернативных методов лечения может оказать положительное воздействие на состояние здоровья пациентов с подострым тиреоидитом, улучшая общее самочувствие и снижая уровень воспаления в организме.
Однако, необходимо помнить, что альтернативные методы лечения не всегда могут заменить традиционные медицинские подходы и перед началом применения таких методов необходимо проконсультироваться с квалифицированным врачом.
Видео по теме:
Вопрос-ответ:
Зачем организму нужны тиреоидные гормоны, производимые щитовидной железой?
Тиреоидные гормоны, такие как ТЗ и Т, играют ключевую роль в регуляции обмена веществ, поддержании веса, сердечного ритма и температуры тела, а также синтезе витаминов и других важных процессах в организме.
Какие последствия могут возникнуть при недостатке тиреоидных гормонов?
Недостаток тиреоидных гормонов может привести к снижению обмена веществ, ухудшению функции щитовидной железы, повышению веса, нарушениям сердечного ритма и температуры тела, а также другим проблемам, связанным с работой организма.
Каким образом тиреоидные гормоны влияют на обмен веществ?
Тиреоидные гормоны стимулируют обмен веществ, ускоряя процессы синтеза белков, углеводов и жиров, что способствует поддержанию энергии и нормализации работы органов и систем организма.
Как связана щитовидная железа с поддержанием веса?
Щитовидная железа играет важную роль в регуляции метаболизма, что влияет на уровень энергии и распределение жиров в организме, следовательно, она оказывает влияние на поддержание нормального веса.
Какие симптомы могут возникнуть при нарушениях функции щитовидной железы?
При нарушениях функции щитовидной железы могут возникнуть симптомы, такие как усталость, повышенная чувствительность к холоду, изменения веса, нарушения сердечного ритма, проблемы с памятью и концентрацией и другие.







