Различают отёки ног в зависимости от процессов, происходящих в организме: они могут быть воспалительными или невоспалительными.
Воспалительные отёки часто сопровождаются другими признаками: кожа в месте поражения становится красной и горячей.
По степени распространённости отёки бывают локализованными (местными) и генерализованными – возникают сразу на нескольких участках тела, например на нижних конечностях и лице.
Отёки ног также подразделяются на односторонние (когда отекает только одна нога) и двусторонние, или симметричные (когда затрагивают обе ноги).
Односторонние отёки чаще возникают при тромбозе или травме ног. Двусторонние отёки могут указывать на наличие системной патологии, такой как нарушение работы почек, сердца или сосудов.
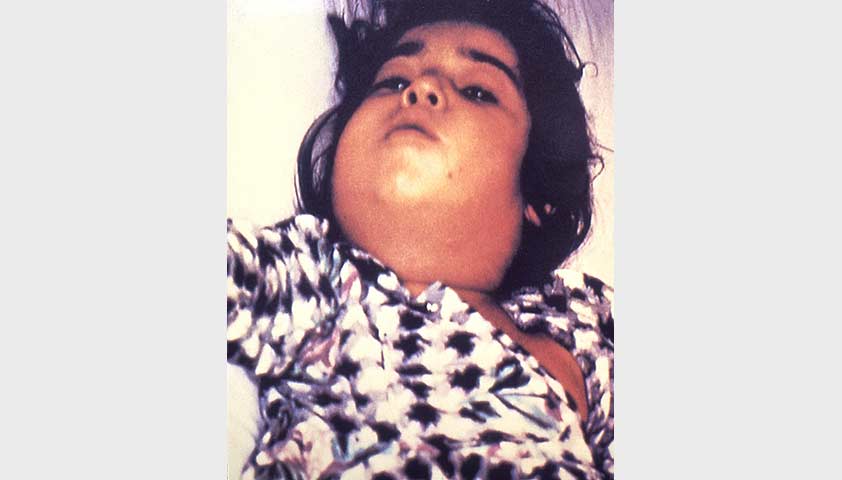
Появление отека в обеих ногах одновременно может указывать на наличие системных заболеваний – патологий, связанных с почками, сердцем и сосудами
В зависимости от причины, существуют различные типы отеков ног. Застойные обычно проявляются у пациентов с хронической сердечной недостаточностью, заболеваниями почек, варикозом, тромбофлебитом – воспалением сосудов с образованием тромбов. Гидремические отеки ног – частое сопровождение гломерулонефрита, пиелонефрита, почечной недостаточности.
Кахексические (голодные) отеки возникают при истощении, когда организму поступает недостаточное количество питательных веществ или они не усваиваются. Обычно такие отеки развиваются у пациентов с злокачественными новообразованиями, тяжелыми патологиями органов ЖКТ, а также с хронической анемией.
Отёки ног могут возникнуть по разным причинам. Например, аллергические отёки обусловлены контактом с аллергенами или укусами насекомых, что приводит к быстрому развитию отёков в сочетании с зудом и сыпью.

Механические отёки ног часто возникают в результате повреждения костей или мягких тканей.
Физиологические причины отёков ног
У здорового человека отёки ног могут возникать вечером после длительной стоячей, сидячей позы или подъёма тяжестей. Факторы риска включают жару, духоту, большое потребление воды, солёную пищу, нахождение на высоте или занимание бегом. Бегунам часто свойственны отёки ног, поэтому им рекомендуется выбирать спортивную обувь на размер больше.

У женщин может появиться отёк ног после ношения неудобной обуви, такой как туфли на высоком каблуке
Физиологические отёки ног обычно симметричны и охватывают стопы и лодыжки, иногда — голени. Они проходят после отдыха или прохладного душа.
Эти отёки являются нормальной реакцией организма и не представляют опасности для здоровья.
Изменения гормонального фона у женщин
У женщин лодыжки могут отекать перед месячными из-за колебаний гормонов: уровень эстрогенов в крови увеличивается, вызывая задержку жидкости в организме.
Признаки отёков ног в период пременструального синдрома:
- Отеки наблюдаются на стопах и голенях;
- Возникают в первые дни цикла и проходят самостоятельно;
- Могут также отекать другие части тела – лицо, живот.
У беременных женщин также часто встречаются отечные ноги. Это связано с действием другого гормона – прогестерона. Его уровень повышается, что приводит к ухудшению тонуса сосудов и застою крови в них. В то же время растущий плод может давить на вены и артерии, особенно в поздние сроки беременности. Это также способствует появлению отеков.
Характеристики отеков ног у беременных:
- Отеки возникают на обеих лодыжках, голенях и на задней стороне стопы;
- По ощупи они мягкие и безболезненные.
Патологические факторы появления отеков ног
Отеки на ногах могут быть признаком серьезных заболеваний, требующих тщательной диагностики и лечения. Обычно в этом случае наблюдается постоянный отек ног, который не уменьшается даже после отдыха или прохладного душа.
Проблемы с функционированием почек
Появление отеков на стопах и голенях часто связано с нарушениями работы почек. В таких случаях отечность обеих конечностей симметричная, отеки мягкие, а кожа ног может приобретать желтоватый оттенок.
Различные заболевания почек, сопровождающиеся отеками на ногах:
- Нефротический синдром — симптомокомплекс, характеризующийся избыточным выведением белка с мочой. При этом в организме накапливается жидкость (что приводит к отекам), уровень жиров в крови увеличивается, а уровень белка, наоборот, снижается. Это состояние может возникать при таких заболеваниях, как системная красная волчанка, сахарный диабет, лейкозы, вирусные и бактериальные инфекции;
- Хроническая почечная недостаточность — снижение функции почек. Обычно развивается на фоне хронических заболеваний почек или после удаления одной из почек;
- Гломерулонефрит — воспаление почечных клубочков;
- Амилоидоз почек — отложение нерастворимого белка амилоида в тканях почек, что приводит к нарушениям и, в конечном итоге, к почечной недостаточности;
- Мембранозный гломерулонефрит — повреждение и утолщение почечных клубочков. Это заболевание чаще всего возникает на фоне системной красной волчанки, гепатита В, гепатита С, сифилиса, рака крови;
- Нефропатия беременных — одна из форм позднего токсикоза, проявляющаяся отеками, артериальной гипертензией и повышенным уровнем белка в моче.
Патологии сердца
Еще один из возможных стимулов набухания голеней — заболевания сердца. Обычно при сердечных недугах отеки голеней бывают значительнее, чем при почечных заболеваниях. Отёки симметричные, плотные. Кожа над ними прохладная, с синеватым оттенком.
Сердечные заболевания, сопровождающиеся отёками голеней:
- Патология сердца, характеризующаяся нарушением способности органа перекачивать кровь, представляет собой сердечную недостаточность. Кроме отеков, данный недуг сопровождается одышкой, хрипами в легких, слабостью и утомляемостью;
- Отложение нерастворимого белка амилоида в мышце сердца (миокарде) приводит к возникновению амилоидоза сердца;
- При кардиосклерозе функциональная ткань сердечной мышцы постепенно замещается соединительной, жесткой и неэластичной;
- Кардиомиопатия характеризуется утолщением миокарда, что приводит к ухудшению циркуляции крови по сосудам;
- Констриктивный перикардит определяется как воспаление околосердечной сумки, сопровождающееся уплотнением и утолщением ткани, покрывающей сердце.
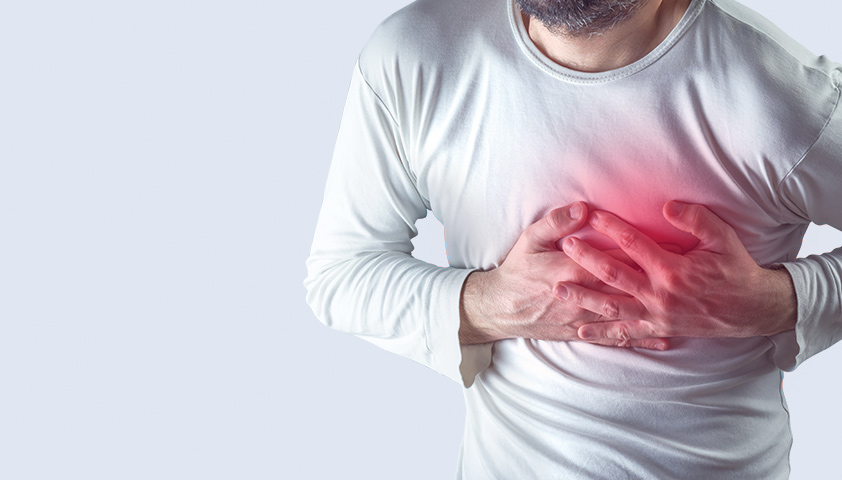
Частым проявлением сердечной недостаточности являются отёки ног
Проблемы сосудов
Отёки в ногах, вызванные заболеваниями сосудов, чаще всего заметны в области лодыжек. Они характеризуются плотностью, устойчивостью и усиливаются после продолжительного нахождения на ногах.
Заболевания сосудов, сопровождающие отёки в ногах:
- варикозная болезнь вен — это заболевание, при котором стенки вен становятся тоньше, просвет сосудов увеличивается, возникают узлы;
- тромбоз глубоких вен — это патология, при которой в венах образуются сгустки крови, которые мешают нормальному кровообращению;
- посттромбофлебитическая болезнь — это нарушение оттока вен из нижних конечностей, которое развивается после перенесенного тромбоза вен.
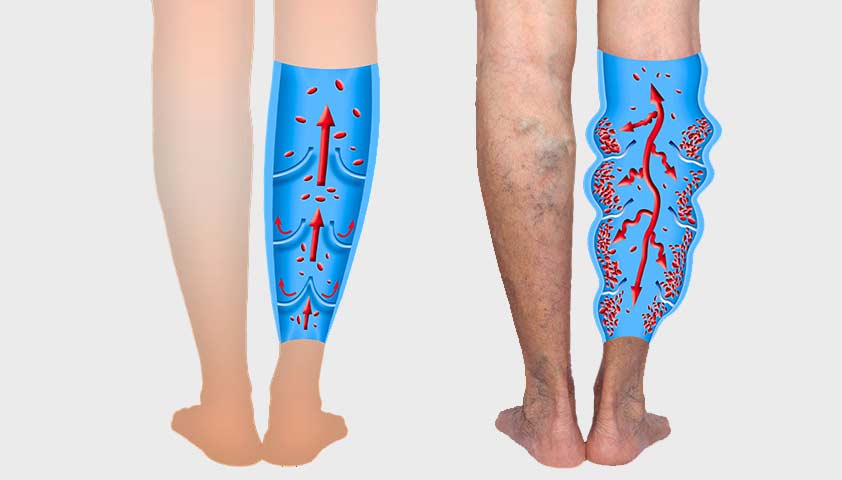
Факторы риска развития варикоза — беременность, лишний вес, малоподвижный образ жизни, генетическая предрасположенность
Заболевания суставов
Среди причин возможного отечества ног можно выделить заболевания суставов, чаще всего это артрит и артроз.
Артрит – это воспаление суставов, которое развивается из-за автоиммунных заболеваний, травм, инфекций, генетической предрасположенности и неправильного образа жизни.
Факторы, увеличивающие вероятность развития артрита:
- возраст старше 40-50 лет;
- травмы – ушибы, вывихи и переломы;
- бактериальные, вирусные или грибковые инфекции;
- автоиммунные заболевания (когда иммунная система по ошибке начинает атаковать собственные ткани организма);
- наследственность.
Помимо отечества ног, артрит проявляется болевыми ощущениями в суставе, отечностью и ограничением подвижности.
Артроз – это хроническое прогрессирующее заболевание, при котором разрушаются суставные хрящи и происходит деформация костей.
Причины, увеличивающие вероятность возникновения артроза:
- пожилой возраст (старше 40–50 лет);
- повреждения и деформации суставов;
- избыточный вес;
- артрит;
- заболевания, связанные с нарушением обмена веществ (например, подагра);
- эндокринные расстройства (в том числе сахарный диабет);
- гемофилия — врожденное нарушение свертываемости крови;
- варикозные вены;
- очаги хронической инфекции;
- генетическая предрасположенность;
- частые переохлаждения.
В начале артроз может протекать длительное время без проявления симптомов. Затем у человека возникает убаюкивающая боль в суставе, которая может усиливаться при изменении погоды, отекать ноги, появляется чувство скованности в суставах ночью и после пробуждения.
Травмы
Отёк — типичный признак травмы мягких тканей, костей и суставов. В данном случае он единичный, сосредоточен в зоне повреждения, может сопровождаться синяками, кровоизлияниями, синюшностью кожи.
Основные типы травм, сопровождающиеся отеком ног:
- удары;
- синяки;
- повреждения связок;
- повреждение мениска — хрящевой ткани, выполняющей функцию амортизатора в суставе;
- перелом;
- вывих.
При незначительной травме отек уменьшается за несколько дней. При серьезных повреждениях отек значительный, увеличивается в течение 3–4 дней и сопровождается внутрикожными и подкожными кровоизлияниями, синюшностью кожи.
Гнойные процессы
Характерные признаки гнойного процесса — сильный быстро нарастающий отек, пульсирующие боли, синюшно-багровая окраска кожи, повышение температуры.
Основные разновидности гнойных процессов, сопровождающихся отёком ног:
- фурункул — гнойное воспаление фолликула (волосяного мешочка);
- карбункул — острое обширное гнойно-некротическое воспаление нескольких волосяных мешочков или сальных желёз;
- абсцесс — воспаление мягких тканей с образованием полости, заполненной гноем;
- флегмона — гнойное воспаление в жировой клетчатке, которое не имеет чётких границ и распространяется на окружающие ткани;
- остеомиелит — гнойное воспаление костей и костного мозга.
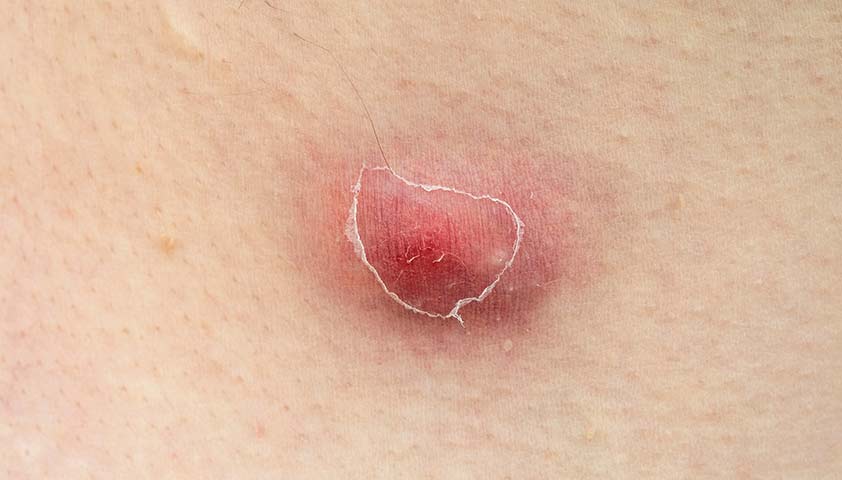
Основной источник появления фурункула — бактериальная инфекция, вызываемая в большинстве случаев золотистым стафилококком
Другие факторы
Отёки ног иногда могут возникать из-за эндокринных нарушений, проблем с нервной системой, а также после приема определенных медикаментов – противодиабетических и сосудорасширяющих средств, нестероидных противовоспалительных препаратов, блокаторов кальциевых каналов (их прописывают при артериальной гипертонии).
Чаще всего отёки ног в таких случаях бывают незначительными, симметричными, мягкими. Они обычно постоянны в течение дня и к вечеру могут усиливаться.
Диагностика
Причины, вызвавшие отёк ног, обычно определяются врачами-терапевтами. При необходимости пациента направляют к специалистам – флебологам и сосудистым хирургам.
Перед началом осмотра пациента врач внимательно выслушивает его жалобы и историю заболевания. На консультации врач узнает, не страдает ли пациент хроническими заболеваниями, какой образ жизни он ведет, когда возникают отеки и что может на них повлиять.
После этого проводится осмотр пациента. Это важный этап диагностики, в ходе которого специалист оценивает состояние нижних конечностей: определяет характер и местоположение отеков, синяков, расширенных сосудов и повреждений кожи, а также нарушений чувствительности и движений. Далее врач проверяет, как отеки изменяются при прикосновении, движении и изменении положения нижних конечностей.
Диагностические процедуры
Для уточнения диагноза часто применяют инструментальные исследования.
Ультразвуковое обследование помогает выявить нарушения кровообращения, лимфотока и признаки воспаления в мягких тканях.
Исследование сосудов нижних конечностей методом доплерографии помогает определить, является ли отёк следствием нарушений кровообращения.
Рентгенография и компьютерная томография позволяют визуализировать кости, сухожилия и суставы. Они проводятся при подозрениях на заболевания опорно-двигательного аппарата.
МРТ используется для оценки воспалительных изменений в суставах, состояния мягких тканей и сухожильного аппарата.
Лабораторные исследования
Общий анализ крови позволяет оценить общее состояние организма и выявить воспалительные процессы.
Биохимический анализ крови помогает оценить работу жизненно важных органов и исключить хронические заболевания, способствующие отёкам ног.
Анализ гликированного гемоглобина помогает исключить диабет.
Изучение мочи помогает оценить работу почек и мочевыделительной системы в целом.
Исследование на уровень холестерина позволяет оценить состояние обмена жиров и риски атеросклероза.
Терапия
Отечность ног – это не самостоятельное заболевание, а лишь симптом, который может указывать на травмы ног, патологии почек, сердца и сосудов, гнойные процессы и некоторые другие заболевания (включая аутоиммунные и эндокринные). Поэтому первостепенная задача – выявить причину и оказать воздействие на нее.
Первая помощь
Если отек ног вызван физиологическими причинами (интенсивными физическими упражнениями во время бега, длительным стоянием или сидением в некомфортной позе, ноской узкой и неудобной обуви), рекомендуется лечь и слегка поднять ноги. Для этого можно использовать подушку или свернутый плед. Иногда помогает прохладный душ.
Если опухание ног вызвано травмой, то перед посещением врача рекомендуется приложить лед к поврежденному месту. При артритах и артрозах лечение подбирается врачом.
Если есть подозрения, что отек ног вызван заболеваниями почек, сердца или сосудов, необходимо обратиться к соответствующему специалисту.
Методы консервативного лечения
Выбор методов лечения зависит от причины, вызвавшей отеки ног. При патологиях почек обычно рекомендуется соблюдать диету с низким содержанием соли. Лечение может включать в себя прием антибактериальных препаратов, диуретиков и препаратов, снижающих давление.
При сердечных заболеваниях обычно назначаются диуретики, сердечные гликозиды, ингибиторы АПФ и антикоагулянты.
Нестероидные противовоспалительные препараты и специфические препараты применяются для лечения заболеваний суставов в зависимости от причины артрита. При наличии варикоза используются венотоники и флебопротекторы, которые укрепляют вены и способствуют улучшению кровообращения.
Схему приема каждого препарата, его дозировку и продолжительность курса назначает врач.
Кроме того, может быть назначено ношение компрессионного белья, проведение физиотерапии, лечебной физкультуры, лимфодренажного массажа.
Необходимость хирургического лечения
Если медикаментозная терапия не приносит результатов, может потребоваться хирургическое вмешательство. Например, при заболеваниях почек может потребоваться проведение трансплантации – пересадки здоровой почки от донора.
При заболеваниях сердца проводятся операции, направленные на устранение дефектов перегородок, камер и клапанов сердца. Также устанавливают кардиостимулятор и выполняют радиочастотную абляцию, при которой электрическим током определенной частоты удаляют измененные патологические ткани.
Для лечения варикоза применяют склеротерапию: специальный препарат – склерозант вводится в пораженный сосуд с помощью тонкой иглы или микрокатетера, который склеивает вену. Это помогает сделать вену невидимой.
При заболеваниях суставов может потребоваться артропластика – вживление искусственного сустава.
Фурункулы, абсцессы, карбункулы и флегмоны хирург вскрывает, удаляет гнойное содержимое и очищает полость, чтобы прекратить выделение гноя.
Источники
- Клинические рекомендации по варикозному расширению вен нижних конечностей: Ассоциация флебологов России, Ассоциация сердечно-сосудистых хирургов России, Российское общество хирургов, Российское общество ангиологов и сосудистых хирургов. 2021 год.
- Клинические рекомендации: Ассоциация сердечно-сосудистых хирургов России, Ассоциация флебологов России, Ассоциация нейрохирургов России. 2020 год.
Симптомы отеков ног
- Отекание и увеличение объема ноги.
- Подтеки и изменение цвета кожи.
- Чувство тяжести и напряжения в ноге.
- Затрудненное или болезненное движение стопы и голени.
- Отеки, усиливающиеся к вечеру или после длительного нахождения в вертикальном положении.
Если вы заметили у себя указанные признаки, необходимо обратиться к врачу для диагностики и назначения соответствующего лечения. Избегайте самолечения, так как отеки ног могут быть результатом серьезных заболеваний, требующих профессионального вмешательства.
Профилактика отеков ног
| Рекомендации по профилактике отеков ног: |
|---|
| 1. Делайте регулярные упражнения для укрепления мышц ног и стимуляции кровообращения. |
| 2. Поднимайте ноги на высокую подушку или специальную опору, чтобы снизить отечность и улучшить циркуляцию крови. |
| 3. Соблюдайте режим питания, богатый витаминами и минералами, чтобы поддерживать здоровье сосудов и предотвращать отеки. |
| 4. Избегайте длительного сидения или стояния, делайте перерывы для разминки и расслабления ног. |
| 5. Используйте компрессионное белье или специальные носки для поддержания оптимального давления и уменьшения отечности. |
Видео по теме:
Вопрос-ответ:
Чем отличаются воспалительные и невоспалительные отёки ног?
Воспалительные отёки ног обусловлены наличием воспалительных процессов в организме, таких как инфекции или травмы, в то время как невоспалительные отёки могут быть вызваны например нарушением работы сердечно-сосудистой системы или почек.
Какие симптомы могут сопровождать воспалительные отёки ног?
Симптомы воспалительных отёков ног могут включать в себя покраснение кожи, повышенную температуру области отёка, болезненность или даже гнойничковые выражения.
Какие причины могут лежать в основе невоспалительных отёков ног?
Невоспалительные отёки ног могут быть вызваны различными факторами, включая сердечную недостаточность, заболевания почек, пролежни, повышенное давление в венах и другие состояния.
Какие методы диагностики используются для выявления воспалительных и невоспалительных отёков ног?
Для диагностики воспалительных и невоспалительных отёков ног могут применяться различные методы, включая общий анализ крови, биохимические анализы, ультразвуковое исследование и другие инструментальные методы.
Каковы возможные методы лечения воспалительных и невоспалительных отёков ног?
Лечение воспалительных и невоспалительных отёков ног может включать применение лекарственных препаратов, физиотерапию, компрессионное бельё, массаж, лечебную физкультуру и другие методы, в зависимости от причины и тяжести состояния.






