Одна из наиболее распространенных причин обращения к врачу во всем мире – острые респираторные заболевания (ОРЗ).
По сути ОРЗ – это не диагноз, а медицинский термин, который объединяет различные инфекционные и неинфекционные заболевания органов дыхания. Название группы болезней происходит от латинского respirare – “дышать, дыхательный”.
Для всех респираторных заболеваний характерно внезапное начало, при этом они могут затронуть как верхние (от носовых пазух до голосовых связок), так и нижние (от голосовых связок до легких) дыхательные пути.
Самой распространенной причиной ОРЗ являются вирусы. В таком случае говорят об образовании острой респираторной вирусной инфекции – ОРВИ.
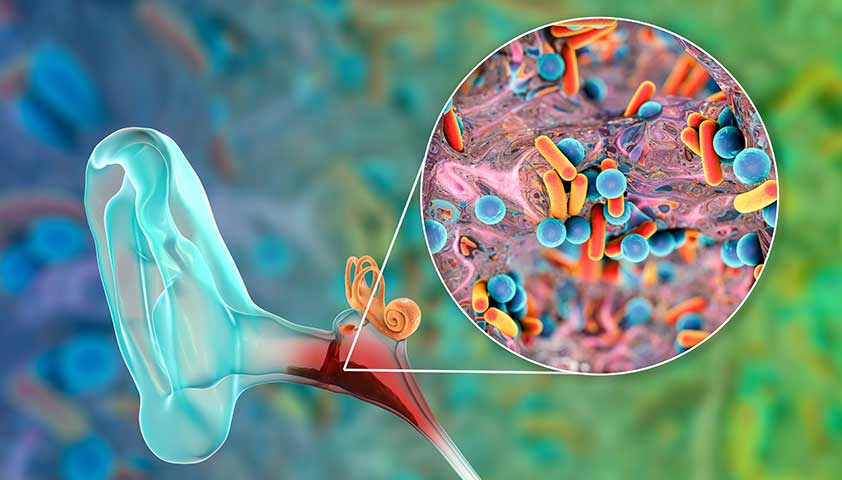
ОРВИ могут возникать в любое время года, однако пик заболеваемости приходится на осень и зиму
МКБ-10 содержит несколько кодов для классификации ОРВИ и связанных с ними проблем.
Особенности кодирования ОРВИ в МКБ-10
J00 — J06 — заболевания верхних дыхательных путей:
- J00 — насморк;
- J01 — синусит;
- J02 — фарингит;
- J03 — тонзиллит;
- J04 — ларингит и трахеит;
- J05 — круп;
- J06 — инфекция верхних дыхательных путей неуточненной локализации.
J09 — J11 — грипп:
- J09 — грипп, вызванный зоонозным или пандемическим вирусом;
- J10 — грипп, вызванный сезонным вирусом;
- J11 — грипп с неопределенным вирусом.
J20 — J22 — различные острые инфекции нижних дыхательных путей:
- J20 — острый трахеит;
- J21 — острый бронхиолит;
- J22 — острая инфекция нижних дыхательных путей неуточнённая.
B34 — вирусная инфекция неуточнённой локализации:
- B34.0 — аденовирусная инфекция;
- B34.2 — коронавирусная инфекция;
- B34.9 — вирусная инфекция неуточнённая.
B97 — вирусные агенты как причина болезней, классифицированных в других рубриках:
- B97.0 — аденовирусы как причина болезней;
- B97.4 — респираторно-синцитиальный вирус как причина болезней.
Источники ОРВИ
Ряд инфекций верхних дыхательных путей могут быть вызваны десятками различных вирусов. Однако способы передачи, механизмы развития болезни и клинические признаки обычно сходны.
Все вирусы, вызывающие ОРВИ, классифицируются на два основных типа по типу генетического материала: ДНК-содержащие и РНК-содержащие. У ДНК-содержащих вирусов генетическая информация хранится в виде двойной спирали, а у РНК-содержащих – в виде одной цепи.
Вирусы с РНК-геномом
Различные инфекционные агенты с РНК вызывают ОРВИ: от риновирусов до гриппа и коронавирусов.
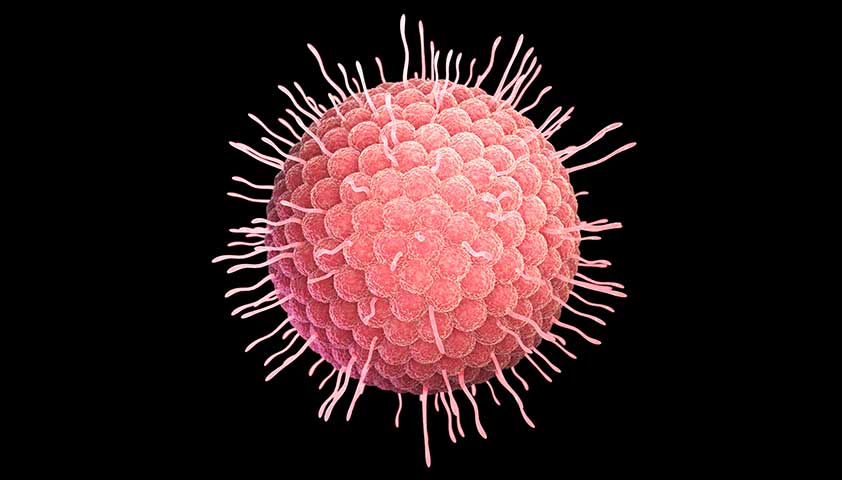
Генетический материал вирусов – молекулы ДНК или РНК – защищен белковой оболочкой от неблагоприятных воздействий внешней среды
Ортомиксовирусы – это семейство вирусов, включающее грипповые вирусы типов A, B и C. Эти вирусы, которые в основном поражают клетки трахеи человека, неустойчивы во внешней среде и могут погибнуть в течение 5 минут под воздействием ультрафиолетовых лучей или дезинфицирующих средств.
Грипповые вирусы изменчивы, распространены повсеместно и представляют опасность для всех возрастных групп, особенно для беременных женщин, детей и пожилых людей. Инфекция часто становится причиной эпидемий, которые особенно активизируются зимой в России.
Парамиксовирусы отличаются низкой стойкостью и быстро гибнут во внешней среде под воздействием высоких температур, солнечного света и антисептиков.
К парамиксовирусам относятся:
- Респираторно-синцитиальный вирус (РС-вирус) вызывает воспаление нижних дыхательных путей у детей до двух лет.
- Вирус парагриппа человека (ВПГЧ) привязывается к клеткам верхних отделов респираторного тракта, поэтому чаще всего из-за него развивается ларингит.
- Метапневмовирус — одно из частых заболеваний нижних дыхательных путей у детей до пяти лет.
Коронавирусы представляют собой семейство разнообразных вирусов, поражающих человека, животных и птиц. Вирусы этого семейства имеют форму шаров с шипами на внешней оболочке, напоминающих солнечную корону под электронным микроскопом, отсюда их название.
До 2002 года коронавирусы были наиболее распространенными возбудителями легкого ОРВИ и приводили к быстрому выздоровлению. Однако из-за мутаций эти инфекционные агенты стали вызывать тяжелые заболевания, которые могут быть смертельными.
Самые опасные коронавирусы включают в себя:
- SARS-CoV – возбудитель атипичной пневмонии;
- MERS-CoV – возбудитель ближневосточного респираторного синдрома;
- SARS-CoV-2 – возбудитель новой коронавирусной инфекции COVID-19.
Атипичная пневмония стала причиной первой пандемии XXI века. В 2002 году эта болезнь распространилась в Китае, а затем в других странах Азии, Америки и Европы.
Существует несколько разновидностей пикорнавирусов, включая энтеро- и риновирусы, относящиеся к одному семейству. Энтеровирусы чаще всего проникают в организм человека через рот, а не через дыхательные пути (например, из-за грязных рук). Появление инфекции сопровождается различными симптомами, но наиболее часто, особенно у детей, возникает простудоподобное заболевание с насморком, кашлем и покраснением горла.
Риновирус атакует слизистую оболочку носа и носоглотки, вызывая сильный насморк, который часто называют заразным: человек очень подвержен риновирусной инфекции, что способствует ее легкому распространению с больного на окружающих.
Вирусы, содержащие ДНК
У человека респираторные инфекции вызывают только два семейства ДНК-вирусов: аденовирусы и парвовирусы.
Аденовирусы – это заболевания, которые атакуют слизистые оболочки верхних дыхательных путей, глаз, кишечника и лимфоидную ткань Лимфоидная тканьМножество клеток в организме человека, отвечающих за иммунитет.. Особенно часто дети и молодежь подвержены аденовирусам.
В окружающей среде эти микроорганизмы живут долго: при комнатной температуре до 2 недель, хорошо переносят замораживание, а на одежде могут сохраняться до 45 дней. Они более чувствительны к ультрафиолету и хлорсодержащим веществам.
Парвовирусы — это наименьшие вирусы без внешней оболочки. Один из наиболее известных представителей этого семейства — бокавирус человека — был обнаружен в 2005 году. По данным исследователей из разных стран, около 20% бокавируса становится основной причиной острых респираторных вирусных инфекций у детей. Наиболее уязвимы к нему младенцы, при этом инфекция может вызывать серьезные симптомы.
Распространение ОРВИ
ОРВИ — самая распространенная из всех инфекционных заболеваний. В России острые респираторные вирусные инфекции ежегодно диагностируют у более чем 30 млн человек. Дети до 5 лет в среднем болеют 6–8 раз, а взрослые – 2–4 раза в год.
По данным Всемирной организации здравоохранения, каждый год от гриппа умирают от 250 до 500 тыс. человек.
Большинство случаев ОРВИ обнаруживается с сентября по апрель. Высшая заболеваемость приходится на февраль и март, а спад всегда происходит летом. В крупных городах эпидемия гриппа может продолжаться около 8 недель, при этом заболевает 4–8% населения.
ОРВИ: пути передачи
ОРВИ передается людьми с симптомами болезни или без них. Вирус может передаваться воздушно-капельным или воздушно-пылевым путем.
Больной, кашляя или чихая, выделяет капельки слюны или мокроты, содержащие возбудитель инфекции. Эти мелкие капли могут долго оставаться в воздухе в виде аэрозоля, а более крупные оседают на поверхностях. Если здоровый человек вдохнет такой воздух или пыль с живыми возбудителями, то заразится.

При чихании выделяется приблизительно 40 тысяч капель слюны, которые разлетаются на расстояние 7-8 метров от источника и образуют облако взвешенных частиц
Заражение может происходить и контактно-бытовым путем. Это происходит, когда капли слюны, содержащие патогены, оказываются на предметах общего пользования: посуде, дверных ручках, игрушках, полотенцах. После этого вирусы могут попасть на слизистые оболочки рта, носа или глаз через загрязненные руки.
В некоторых случаях возможно заражение через пищевой путь – через продукты, зараженные патогеном. Например, так могут передаваться аденовирусы.
Механизмы развития ОРВИ
Входные ворота для острых респираторных инфекций – слизистые оболочки дыхательных путей. При этом чем мельче патогены, тем глубже они проникают: самые маленькие вирусы могут достичь альвеол легких.
После попадания возбудителя в человеческий организм, он оседает на слизистой оболочке и проникает в её клетки. Различные респираторные вирусы имеют свои “любимые” клетки-мишени. Например, для вирусов гриппа это эпителий трахеи, а для риновирусов – слизистые оболочки носа.
Внутри клетки вирус начинает репликацию – создание копий самого себя. Новые копии покидают клетки-мишени, при этом нанося им ущерб и разрушая их, затем захватывают здоровые клетки и также размножаются в них. Этот патологический процесс повторяется снова и снова – инфекция распространяется по всему организму.
В ответ на деятельность вируса активируется иммунная защита организма.
Существуют три варианта развития болезни в зависимости от уровня сопротивляемости организма:
- Защитные силы организма подавляют инфекцию, что приводит к прекращению воспалительного процесса и выздоровлению человека.
- Инфекция остается в определенном месте, что сопровождается легким дискомфортом и незначительными признаками ОРЗ.
- При распространении инфекции по организму появляются выраженные симптомы.
Состояние пациента с острыми респираторными вирусными инфекциями ухудшается не только из-за воспаления, но также из-за продуктов распада клеток, что вызывает интоксикацию и аллергическую реакцию.
Если помимо вирусов в очаг внедрения попадают условно-патогенные микробы, это говорит о том, что к ОРВИ присоединилась бактериальная инфекция.
Попадая в кровь, вирусы вызывают вирусемию, которая может привести к тяжелому течению болезни и развитию осложнений.
Классификация острых респираторных вирусных инфекций
Острые заболевания дыхательных путей различаются в зависимости от их течения на типичные (с проявлениями) и атипичные (без симптомов или смазанные).
По степени тяжести ОРВИ могут быть легкими, умеренными, тяжелыми и очень тяжелыми.
Классификация заболеваний по продолжительности:
- острое – не продолжительное, около 5-10 дней;
- подострое – дольше обычного, 11-30 дней;
- затяжное – более 30 дней, может перейти в хроническую форму.
Симптомы острых респираторных заболеваний
У каждого инфекционного заболевания есть скрытый период, когда патоген уже проник в организм, но симптомов еще нет. Этот период называется инкубационным.
При заболевании ОРВИ время инкубации обычно составляет от одного дня до двух недель. Скорость проявления реакции на вирус зависит от типа возбудителя, его активности и заразности, а также от иммунитета организма.
Основные симптомы ОРВИ
Первые признаки ОРВИ обычно не являются специфичными, поэтому сложно определить, какой именно вирус вызвал заболевание. Поэтому любые респираторные инфекции часто называют простудой.
Общие симптомы ОРВИ:
- Симптомы интоксикации включают общую слабость, повышение температуры до 37–38 °C, головную боль, ломоту в мышцах и суставах;
- Катаральное проявление характеризуется воспалением слизистых оболочек и, как следствие, насморком, кашлем и в некоторых случаях конъюнктивитом;
- Лимфопролиферативная инфекция приводит к увеличению периферических лимфоузлов (лимфаденопатия).
Наиболее выраженная интоксикация наблюдается при гриппе: высокая температура (выше 38 °C) в первые сутки заболевания, боль в глазах при движении, нарастающая слабость, озноб, сильная головная боль.
Специфические симптомы острых респираторных вирусных инфекций
По мере развития инфекции появляются характерные симптомы, связанные с поражением дыхательных путей.
Назофарингит — это воспаление слизистой оболочки носа и глотки. Симптомы включают нарушение носового дыхания, отделение слизи, и многократное чихание. Могут наблюдаться изменения в обонянии и вкусе, а также сухой кашель.

Около трети пациентов с ОРВИ сталкиваются с назофарингитом, вызванным риновирусами
Фарингит — это острое воспаление слизистой оболочки глотки. Сопровождается першением, дискомфортом и болевыми ощущениями при глотании. При осмотре видно покраснение задней стенки глотки и нёбных дужек. Миндалины при этом не поражены.
Когда одновременно воспаляются слизистые оболочки носа и глотки, это называется назофарингитом.
Заболевание миндалин – острое воспаление миндалин. Чаще всего возникает при бактериальных инфекциях, но также может быть вызвано вирусами. При ОРВИ заболевание проявляется легким или умеренным покраснением миндалин. При аденовирусной инфекции возможно увеличение размеров миндалин и появление на них белесоватого налета, который легко удаляется.
Воспаление гортани – воспаление слизистой оболочки гортани. Чаще всего возникает при гриппе, парагриппе и аденовирусной инфекции. Основные симптомы ларингита: хриплый или сиплый голос, сухой лающий кашель, возможна острая боль в горле.
Трахеит — это воспаление слизистой оболочки трахеи, которое обычно возникает при гриппе. Он может развиться, когда воспаление распространяется от глотки, гортани или бронхов. Основные признаки трахеита — дискомфорт за грудиной и сухой кашель.
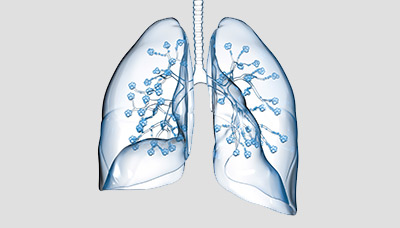
Дыхательные пути представляют собой единую систему с символическими границами, поэтому воспаление легко может перейти из одной области в другую.
Бронхит — это воспаление слизистой оболочки бронхов. Сначала проявляется сухим кашлем, затем через несколько дней кашель становится влажным. При остром респираторном вирусе бронхит может длиться от 2 недель до 1 месяца.
Особенности ОРВИ у детей
Малышам, независимо от возраста, в том числе и только что родившимся, свойственна высокая восприимчивость к респираторным вирусам из-за неполной формировки их иммунной системы.
Один из критериев тяжелого течения ОРВИ у детей – ярко выраженное отравление. Помимо общего недомогания, потери аппетита и лихорадки, у ребенка наблюдается возбуждение или, наоборот, угнетение сознания. При температуре выше 38 °С часто возникают рвота и судороги. Самые ярко выраженные признаки отравления наблюдаются при гриппе.
Особенности ОРВИ у детей в зависимости от возбудителя:
- Риновирусы вызывают не только острый насморк – они способны поражать нижние дыхательные пути и провоцировать острый бронхиолит (воспаление мельчайших бронхов) и обструктивный бронхит;
- Один из частых проявлений аденовирусной инфекции у детей от 6 месяцев до 3 лет – стенозирующий ларинготрахеит. Его основные симптомы: сиплый лающий кашель, хриплость голоса и шумное дыхание из-за сужения просвета гортани;
- Энтеровирусная инфекция помимо респираторных симптомов (заложенность носа, редкий сухой кашель, поднятие температуры) часто сопровождается нарушением стула, тошнотой или рвотой;
- Респираторно-синцитиальные вирусы часто вызывают воспалительный процесс как в верхних, так и в нижних дыхательных путях – у каждого второго ребенка до 2 лет и каждого третьего старше 2 лет к симптомам насморка и назофарингита присоединяется бронхит;
- Бокавирусная инфекция у детей до 3 лет проходит более тяжело, чем у старших детей. У младенцев преобладают симптомы обструктивного бронхита и ларинготрахеита, лихорадка и нарушение пищеварения.
Симптомы острой респираторной вирусной инфекции у детей обычно длится около 10–14 дней
У новорожденных детей с подозрением на респираторную инфекцию можно определить по изменению поведения: избыточная беспокойств и угрызения совести, отказ от грудного вскармливания и ухудшение аппетита в общем. Из-за повышения температуры и интоксикации, они могут стать вялыми.
Последствия ОРВИ
В большинстве случаев острые респираторные инфекции заканчиваются выздоровлением. Однако при тяжелом течении могут возникнуть осложнения. Осложнения бывают специфические и вторичные – из-за присоединения бактериальной инфекции.
Специфические осложнения
Независимо от типа респираторного вируса у пациентов с острыми респираторными вирусными инфекциями может развиться состояние, угрожающее жизни, требующее немедленной госпитализации и специализированной помощи.
Менингизм — это заболевание, вызванное токсическими веществами, которые поражают оболочки головного мозга. Симптомы включают головные боли, тошноту и рвоту. Хотя спинномозговая жидкость не вовлечена в процесс воспаления, прогноз такого состояния благоприятный: симптомы исчезают без последствий при эффективном лечении основного заболевания.
Острая дыхательная недостаточность (ОДН) — это серьезное состояние, которое характеризуется тяжелым одышкой, синюшностью кожи и учащенным сердцебиением. Оно возникает из-за нарушения функций дыхательной системы, которая не обеспечивает кровь достаточным количеством кислорода. ОДН может возникнуть при парагриппе, стенозирующем ларинготрахеите или обструктивном бронхите у детей.
Отёк и набухание мозга – необычное осложнение, вызванное накоплением жидкости в ткани головного мозга. Симптомы включают сильную головную боль, сонливость или возбуждение, тошноту или рвоту, нарушение сознания.
Инфекционно-токсический шок представляет собой серьезные нарушения кровообращения, функций центральной нервной системы, дыхания и обмена веществ. Он возникает при тяжелом течении гриппа.
Респираторный дистресс-синдром взрослых (РДСВ) – это тяжелая форма острой дыхательной недостаточности. Ее характеризует быстрое усиление одышки, обильная синева кожи, снижение артериального давления и возможная потеря сознания.
Острое поражение сердечно-сосудистой системы – это серьезное осложнение, которое может возникнуть у пациентов с хроническими заболеваниями сердца и сосудов, при артериальной гипертонии. Риск сердечно-сосудистого криза – инфаркта, инсульта, тромбоэмболии – самый высокий при гриппе.
Последствия вторичные
Вторичные – бактериальные – осложнения встречаются редко, однако могут серьезно повлиять на ход и исход респираторного заболевания.
Основные последствия ОРВИ:
- острый синусит – воспаление околоносовых пазух;
- острый отит – воспаление наружного или среднего уха;
- острый бронхит – воспаление слизистой оболочки бронхов;
- пневмония – воспаление легочной ткани.
Если кашель и высокая температура сохраняются на протяжении 7-10 дней при ОРВИ, можно подозревать воспаление легких
ОРВИ также могут привести к обострению хронических заболеваний дыхательной системы, таких как бронхиальная астма и хроническая обструктивная болезнь легких (ХОБЛ).
Диагностика ОРВИ
Для диагностики и лечения респираторных заболеваний у взрослых обращайтесь к врачу-терапевту, а у детей – к педиатру. В случае тяжелых и осложненных форм ОРВИ необходимо обращаться к узким специалистам: инфекционисту, пульмонологу, отоларингологу и другим.
Доктор определяет первичный диагноз, руководствуясь жалобами и осмотром пациента. Для оценки тяжести заболевания и выявления осложнений врач назначает лабораторные исследования: анализ крови и анализ мочи.
Если подозревается грипп, рекомендуется провести тест на вирусные антигены. Это поможет быстро обнаружить возбудителя инфекции и выбрать правильное лечение. Для диагностики необходим мазок из слизистых оболочек верхних дыхательных путей.
Для исключения новой коронавирусной инфекции и убеждения в том, что пациент не заразит других людей, необходимо провести исследование на COVID-19.
У детей и взрослых с повышенной температурой (выше 38 °C), но без видимого очага инфекции врач может назначить исследование уровня С-реактивного белка в крови. Это поможет исключить тяжелую бактериальную инфекцию.
Диагностика при помощи инструментов:
- Измерение уровня кислорода в крови с помощью пульсоксиметра позволяет рано выявить осложнения;
- Рентген органов грудной клетки помогает исключить пневмонию у пациентов с продолжительным бронхитом и лихорадкой;
- Рентген пазух носа проводится у пациентов с затрудненным носовым дыханием и подозрением на синусит;
- Электрокардиография (ЭКГ) используется для оценки работы сердца у пожилых пациентов с ОРВИ и у людей с заболеваниями сердечно-сосудистой системы.
Лечение острых респираторных вирусных инфекций
При легкой и умеренной респираторной инфекции пациент лечится дома, при тяжелой и осложненной – в стационаре.
Основная задача терапии – предотвратить усиление воспаления и развитие осложнений. Пациентам рекомендуется соблюдать постельный режим, употреблять полноценное питание, обогащенное витаминами, и пить много жидкости. Теплый чай, отвар шиповника, свежевыжатый сок или компот помогут быстрее выводить токсины из организма и поддерживать терморегуляцию.
Лекарства назначаются врачом в зависимости от симптомов и учета хронических заболеваний, если они присутствуют у пациента.
Основные классы препаратов для лечения ОРВИ:
- препараты, борющиеся с вирусами, укрепляющие защитные функции организма и снижающие воспаление – это противовирусные средства;
- нестероидные препараты, снижающие воспаление (НПВП), рекомендуются при температуре выше 38 ºС, а также при болях в мышцах и суставах;
- капли, сужающие сосуды, применяются в комплексном лечении насморка или синусита как симптоматическое средство;
- препараты, разжижающие мокроту и улучшающие её отделение при влажном кашле, называются муколитиками;
- лекарства от кашля, предназначенные для подавления сухого и изматывающего кашля при ОРВИ, – это противокашлевые средства;
- местные антисептики, уменьшающие воспаление и боль в горле, а также защищающие слизистую оболочку от повторного заражения бактериями.
При ОРВИ применение антибиотиков неэффективно — их прописывают только в случае присоединения бактериальной инфекции.
Перспективы и профилактика
Большинство случаев ОРВИ имеют благоприятный прогноз: заболевание протекает в легкой или умеренно тяжелой форме, и при правильном лечении риск осложнений минимален.
В случае тяжелого течения возможен летальный исход, поэтому вовремя обращение за медицинской помощью крайне важно. Особенно уязвимы дети первых лет жизни, пожилые люди и люди с хроническими заболеваниями органов дыхания и сердечно-сосудистой системы. Каждый год в мире регистрируется около 3,9 миллионов смертей от острых респираторных инфекций.
Дети, страдающие от ОРЗ, подвержены риску развития хронических заболеваний дыхательной системы, аллергических заболеваний и задержки физического развития.
Большинство ОРВИ не поддаются специфической профилактике. Вакцины действенны только против гриппа и коронавирусной инфекции. Прививку от COVID-19 рекомендуется делать в любое время года. Оптимальное время для вакцинации от гриппа – с сентября по ноябрь. Важно, чтобы организм успел выработать антитела до эпидемического сезона гриппа, который обычно начинается в конце осени или начале зимы.
Детям можно делать прививку от гриппа с 6 месяцев.
Иммунитет после вакцинации сохраняется в течение года. Прививка от гриппа не исключает возможности заболеть, однако в случае заболевания привитые люди переносят грипп в более легкой форме и без серьезных осложнений.

Коллективный иммунитет, образованный большим количеством привитых от гриппа людей, препятствует распространению вируса
Профилактика ОРВИ:
- 3-5 раз в неделю заниматься физической активностью или делать прогулки на свежем воздухе по полчаса каждый день: это способствует улучшению кровообращения в легких и повышению общей иммунной системы;
- поддерживать личную гигиену и убирать помещения: регулярно мыть руки, проветривать, убираться влажно и дезинфицировать поверхности, где могут находиться вирусы, играют важную роль в предотвращении респираторных инфекций;
- использовать средства индивидуальной защиты в закрытых помещениях с большим скоплением людей (метро, торговые центры, кинотеатры): медицинские маски или респираторы снижают риск передачи инфекции.
Источники
- Клинические рекомендации по острым респираторным вирусным инфекциям (ОРВИ) у взрослых, опубликованные Минздравом РФ в 2021 году.
- Руководство по лечению острой респираторной вирусной инфекции (ОРВИ) у детей от Минздрава РФ, датированное 2021 годом.
- Клинические рекомендации по гриппу у взрослых, представленные Минздравом РФ в 2021 году.
- Рекомендации по лечению гриппа у детей от Минздрава РФ, датированные 2017 годом.
- Учебное пособие для врачей от Ю.С. Александровича, Е.М. Козловой, Е.Г. Новопольцевой и др. на тему острых респираторных инфекций у детей, осложнений и жизнеугрожающих состояний, изданное в СПб в 2021 году.
- Статья о гриппе и ОРВИ от В.В. Скворцова и О.В. Орлова в журнале “Медицинская сестра” за 2016 год, выпуск №7, с. 3-6.
Риск заражения ОРВИ
Для защиты от заражения ОРВИ важно соблюдать гигиенические правила. Регулярно мойте руки с мылом, особенно после посещения общественных мест, контакта с больными людьми или улицей. Избегайте прикосновения к лицу, особенно к глазам, носу и рту, чтобы не передавать возможные вирусы.
- Избегайте близких контактов с больными ОРВИ.
- Чаще проветривайте помещения, чтобы снизить концентрацию вирусов в воздухе.
- Пользуйтесь одноразовыми салфетками при чихании или кашле.
- Регулярно дезинфицируйте поверхности, которые могут быть заражены вирусами, такие как дверные ручки, лестничные перила и другие общие предметы.
Соблюдение этих простых правил поможет уменьшить риск заражения ОРВИ и защитить себя и близких от неприятных последствий заболевания.
Профилактика ОРВИ в быту
- Регулярно проветривайте помещения, где находятся семейные члены.
- Соблюдайте правила личной гигиены: мойте руки перед едой, после улицы, по возвращении домой.
- Используйте маски, особенно в период эпидемий ОРВИ.
- Обработайте поверхности, которые часто касаются руки, дезинфицирующими средствами.
- Избегайте близких контактов с больными ОРВИ.
Помимо приведенных мер, важным считается вакцинация против основных вирусов, вызывающих ОРВИ. Вакцинация поможет укрепить иммунитет и сделать организм более устойчивым к возможному заражению. Поэтому необходимо проконсультироваться с врачом и прививаться в соответствии с рекомендациями.
Важность вакцинации от ОРВИ
Поддерживать иммунитет организма с помощью вакцинации значительно снижает вероятность заболевания ОРВИ и его осложнений. Вакцины укрепляют защитные силы организма, помогая ему бороться с вирусами более эффективно.
ОРВИ у беременных: особенности и рекомендации
| Особенности | Рекомендации |
|---|---|
| Беременные женщины относятся к группе повышенного риска для развития осложнений от ОРВИ из-за изменений в иммунной системе. | Следует избегать контакта с больными людьми, часто проветривать помещение и соблюдать режим личной гигиены. |
| Повышенный уровень гормонов в организме беременных может усугубить симптомы заболевания и увеличить риск осложнений. | Не следует самолечиться и принимать любые лекарства без консультации с врачом. Важно соблюдать профилактические меры. |
| В случае заболевания ОРВИ, беременным женщинам рекомендуется обратиться к врачу для назначения комплексного лечения. | Иммунизация против гриппа и других вирусных инфекций может снизить вероятность заболевания и уменьшить риск осложнений. |
Видео по теме:
Вопрос-ответ:
Чем вызваны острые респираторные заболевания и как они передаются?
Острые респираторные заболевания вызваны различными вирусами, такими как грипп, аденовирусы, респираторный синцитиальный вирус. Они передаются воздушно-капельным путем, через кашель, чихание, разговоры, а также при контакте с зараженными поверхностями.
Какие симптомы обычно сопровождают острые респираторные заболевания?
Острые респираторные заболевания могут проявляться симптомами, такими как насморк, заложенность носа, боль в горле, кашель, слабость, повышение температуры тела, головная боль, общее недомогание.
Каковы методы профилактики острых респираторных заболеваний?
Для профилактики острых респираторных заболеваний рекомендуется соблюдать гигиену рук, избегать контакта с больными, вакцинироваться против гриппа, проветривать помещения, укреплять иммунитет путем правильного питания и физических упражнений.
Когда стоит обращаться к врачу при подозрении на острое респираторное заболевание?
Если у вас возникают сильные симптомы острого респираторного заболевания, например, высокая температура, затрудненное дыхание, сильный кашель, обращение к врачу должно быть немедленным. Также стоит обратиться за помощью, если симптомы не проходят в течение нескольких дней и ухудшаются.
Какие методы лечения применяются при острых респираторных заболеваниях?
Для лечения острых респираторных заболеваний могут применяться симптоматические препараты для снятия симптомов, обезболивающие, противокашлевые средства. Также важно соблюдать режим покоя, пить много жидкости, чтобы помочь организму бороться с инфекцией.






