Глазное яблоко — глаз — представляет собой трёхслойную структуру, состоящую из внешней, средней и внутренней оболочек.
Наружная оболочка, непрозрачная и белесоватая, называется склерой. В передней части глаза она превращается в прозрачную выпуклую роговицу, которая отвечает за преломление света.
Основная функция внешней оболочки заключается в поддержании внутриглазного давления и сохранении правильной формы глаза. С возрастом эластичность наружной оболочки уменьшается, и она становится более жёсткой.
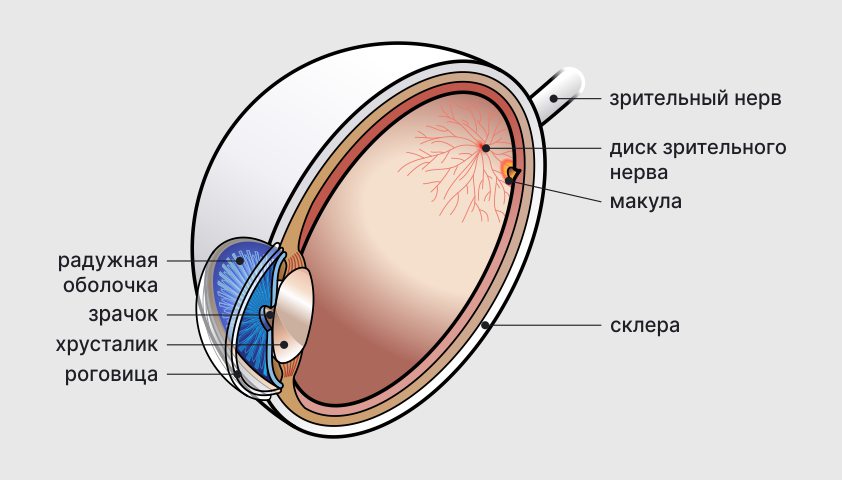
Строение глазного яблока
Передний сегмент средней оболочки формирует радужку с круглым зрачком в центре. Именно зрачок контролирует количество света, проникающего в глаз.
Сверх радуги находится цилиарное тело, которое производит внутриглазную жидкость и удерживает хрусталик — прозрачную биологическую линзу, способную изменять свою кривизну и благодаря этому обеспечивать чёткое изображение.
Пространство между роговицей и ирисом — это передняя камера глаза, а между ирисом и хрусталиком — задняя. Обе камеры заполнены внутриглазной жидкостью (второе название — «водянистая влага»). Эта жидкость необходима для преломления света и также насыщена питательными веществами, необходимыми для нормальной функции органа зрения.
Обе пространства — передняя и задняя камеры — связаны между собой через зрачок. В норме объем глазных камер остается постоянным благодаря балансу поступления и оттока внутриглазной жидкости.
Внутренняя часть глаза, так называемая сетчатка, содержит в себе особые зрительные клетки – колбочки и палочки. Они принимают электрические сигналы, которые затем передаются через зрительный нерв к коре головного мозга.

Колбочки и палочки – это рецепторы сетчатки глаза
Макула (жёлтое пятно) – это центральная область сетчатки, где происходит основная фокусировка света. Макула расположена на заднем полюсе глаза и имеет диаметр около 5,5 мм.
Макула сетчатки глаза – это область наивысшей остроты зрения.
Желтое пятно – другое наименование макулы, которое обусловлено наличием в этой области глаза пигментов желтого цвета (лютеин и зеаксантин). Эти пигменты не синтезируются организмом, а поступают в него с пищей. Основное предназначение данных пигментов – защищать зрительные рецепторы от негативного воздействия ультрафиолетового излучения.
Что такое макулодистрофия
Макулодистрофия (включая возрастную макулярную дистрофию, ВМД) – это хроническое прогрессирующее заболевание, которое нарушает функционирование макулы. Из-за этого человеку становится сложно различать мелкие детали изображения, распознавать контуры предметов и правильно воспринимать цвета.

Так может видеть встречный автомобиль человек, страдающий от макулодистрофии
Виды макулодистрофии
Врачи различают между собой сухую и влажную формы макулодистрофии.
При сухой форме (неэкссудативной) в сетчатке образуются друзы – желтоватые отложения, содержащие белки и липиды. Со временем друзы увеличиваются и превращаются в бляшки, которые препятствуют нормальному кровоснабжению сетчатки.
Из-за недостатка питательных веществ ткани сетчатки истощаются, на них появляются участки атрофии. Макула становится тоньше и перестает выполнять свои функции.
При влажной форме (экссудативной) макулодистрофии кровеносные сосуды в макуле начинают быстро разрастаться – это попытка организма компенсировать недостаток питательных веществ. Однако стенки таких сосудов слишком хрупкие и часто повреждаются, что приводит к отекам и кровоизлияниям в тканях глаза.
В обоих случаях нарушается центральное зрение у человека.
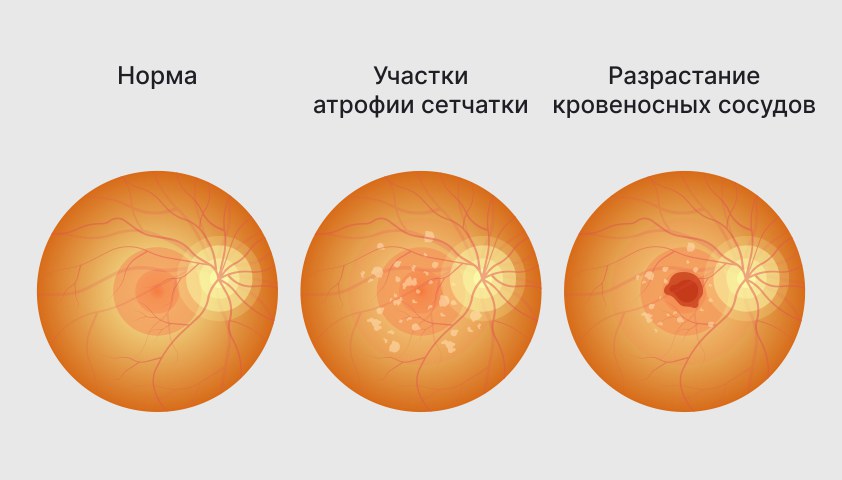
Сухая (неэкссудативная) и влажная (экссудативная) формы макулодистрофии
Основные факторы риска развития заболевания макулы
Точные причины возникновения макулодистрофии пока не определены, однако известны факторы, которые могут увеличить риск развития этого заболевания.
Факторы риска развития возрастной дегенерации макулы:
- возраст старше 55 лет;
- представительство женского пола;
- наличие наследственного фактора (наличие случаев макулодистрофии у близких родственников);
- злоупотребление курением;
- длительное нахождение на солнце;
- этническая принадлежность (согласно статистике, болезнь чаще встречается у представителей европейской расы с голубыми глазами);
- неправильное питание с избытком жирной и жареной пищи;
- недостаток витаминов A, C и E.
Симптомы макулодистрофии
Снижение зрения при макулодистрофии происходит медленно в течение нескольких лет, не сопровождается болями в районе глаз.
По мере развития болезни страдает центральное зрение, возникают трудности при чтении, работе за компьютером, особенно в сумерках или при плохом освещении.
Со временем центральное зрение становится настолько слабым, что человек может видеть предметы только через периферийное зрение, а по центру видит только серое или черное пятно.

Ухудшение зрения при макулярной дегенерации
Основные признаки макулодистрофии:
- снижение остроты зрения;
- трудности с чтением текста, узнаванием лиц людей;
- помутнение зрения;
- появление перед глазами темного пятна;
- искажение форм объектов;
- искажение букв и цифр;
- невозможность определить расстояние до объекта.
Какому специалисту обратиться при признаках макулодистрофии
Диагностика и лечение глазных заболеваний проводит врач-офтальмолог. Если зрение ухудшилось и в глазах появилось помутнение, необходимо как можно скорее обратиться к нему.
Срочно обращайтесь за медицинской помощью в случае появления двоения в глазах, вспышек или мушек, головной боли или боли в глазах.
Для выявления макулодистрофии врач проверит остроту зрения и проведет офтальмоскопию.
Офтальмоскопия — это исследование глазного дна с целью изучения состояния кровеносных сосудов, сетчатки, стекловидного тела и других внутренних структур глаза
Также врач может оценить центральную область зрения при помощи специального теста — сетки Амслера, или, как её ещё называют, решётки Амслера.
Для проведения теста нужно иметь изображение сетки из вертикальных и горизонтальных линий с фокусом в центре. На неё необходимо смотреть с расстояния 40–50 см от глаз, поочерёдно обоими глазами.
В норме все линии сетки должны быть прямыми и не размываться, квадраты — одинакового размера.

При макулодистрофии линии сетки Амслера могут размываться, в поле зрения видны тёмные пятна
Инструментальная диагностика
Самый эффективный метод для выявления макулодистрофии – оптическая когерентная томография (ОКТ).
Окт – это способ исследования, который позволяет увидеть структуру глаза и оценить состояние сетчатки
Во время проведения ОКТ сетчатка сканируется лучом света. Пациенту при этом стоит сосредоточить взгляд на одной точке и по возможности не двигать глазами.
При сухой форме макулодистрофии на снимках можно увидеть области атрофии сетчатки. При влажной форме – новые, патологически измененные сосуды, кровоизлияния и отеки в области макулы.
Для уточнения диагноза врач назначает пациенту дополнительные инструментальные исследования: флюоресцентную ангиографию, ангиографию с индоцианином зеленым, электроретинографию.
Флюоресцентная ангиография (ФАГ) – исследование сосудов сетчатки глаза. Перед процедурой пациенту вводят специальный краситель – флюоресцин и наблюдают, как он движется по сосудам глаза.
Ангиография с индоцианином зеленым – схожая процедура, использующая другой краситель – индоцианин зеленый.
Исследование Реакции Глаза на Световую Вспышку — метод, который позволяет оценить ответ глаза на световой стимул. Во время этой процедуры врач устанавливает два электрода на пациенте: один — на глазе, а другой — на затылке или на мочке уха. После этого пациенту необходимо смотреть прямо на яркий свет. Прибор будет регистрировать ответ глаз на световое раздражение, что поможет врачу выявить любые нарушения в работе сетчатки.
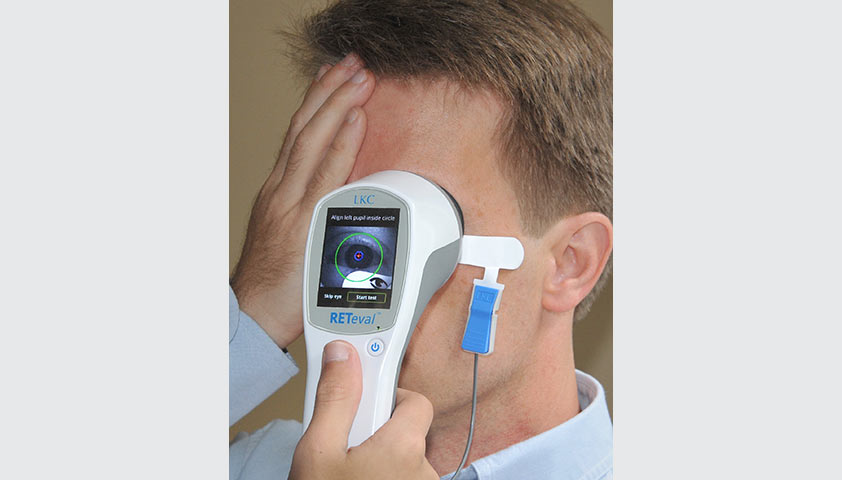
Метод электроретинографии помогает оценить реакцию сетчатки на световое воздействие. Автор: Qdavis, CC BY-SA 4.0, через Wikimedia Commons
Методы лечения макулодистрофии
На данный момент не существует методов лечения, которые могли бы полностью предотвратить возрастную макулярную дегенерацию.
Если риск развития данного заболевания высок или в начальной стадии сухой формы макулодистрофии, врач может назначить пациенту антиоксидантные препараты, которые помогут защитить сетчатку глаза от агрессивных факторов.
Среди препаратов, которые могут помочь в борьбе с макулодистрофией, можно выделить средства на основе каротиноидов (таких как лютеин, зеаксантин), антоцианозидов, витаминов С и Е, цинка, селена и меди.
Для лечения влажной формы макулодистрофии используются препараты, которые препятствуют росту новых аномальных сосудов (анти-VEGF).
Также очень важно для пациента изменить образ жизни: бросить курение, включить в ежедневный рацион продукты, богатые природными антиоксидантами и полиненасыщенными жирными кислотами, поддерживать физическую активность, в солнечные дни обязательно надевать солнцезащитные очки.
Профилактика макулодистрофии
Чтобы снизить риск возникновения макулодистрофии, необходимо придерживаться определенных правил.
Возможные способы замедлить возрастную макулярную дегенерацию:
- Прекратить курение;
- Использовать солнцезащитные очки с тёмными линзами, чтобы защитить глаза от ультрафиолета;
- Дополнить рацион продуктами, содержащими каротиноиды, витамины E и C, цинк, селен и медь;
- Контролировать хронические заболевания, такие как сахарный диабет и артериальная гипертензия.

Природные источники каротиноидов – зеленые листовые овощи (шпинат, петрушка, капуста кале), тыква, кабачки, брокколи, зеленый горошек
Кроме того, важно следить за состоянием глаз и регулярно посещать офтальмолога: специалист может выявить заболевание на ранней стадии – и тогда лечение будет более успешным.
После достижения возраста 40 лет, при отсутствии проблем со зрением, рекомендуется проходить профилактический офтальмологический осмотр каждые 5-10 лет. После 40 лет – каждые 3-5 лет. После 55 лет рекомендуется посещать врача раз в 2 года, а после 65 лет – ежегодно.
Источники
- Нероев В. В. Доклад на VIII Российском общенациональном офтальмологическом форуме // Российская офтальмология онлайн. 2015. №19.
- Rosenfeld P. J., et al. Ranibizumab for neovascular age-related macular degeneration // N Engl J Med. 2006. Vol. 355. P. 1419–1431.
- Офтальмология : клинические рекомендации / под ред. Л. К. Мошетовой, А. П. Нестерова, Е. А. Егорова. М., 2007.
- Кацнельсон Л. А., Лысенко В. С., Балишанская Т. И. Клинический атлас патологии глазного дна. 3-е изд. М., 2004.
Современные методы диагностики макулодистрофии
Одним из основных методов диагностики макулодистрофии является оптическая когерентная томография (ОКТ). Этот метод позволяет получить трехмерное изображение макулы и оценить ее толщину, структуру и состояние тканей. Благодаря ОКТ можно выявить даже мельчайшие изменения в тканях макулы, что увеличивает точность диагностики и позволяет выбрать оптимальное лечение.
Для уточнения диагноза и оценки функционирования сосудов макулы часто используют флюоресцеиновую ангиографию. Этот метод позволяет в реальном времени исследовать кровоток в сосудах сетчатки и макулы, а также выявить участки ишемии и отека. Особенно важным становится проведение флюоресцеиновой ангиографии при планировании хирургического лечения макулодистрофии.
Дополнительным методом диагностики макулодистрофии является мультиспектральная сканированная лазерная офтальмоскопия (МСЛО). С помощью этого метода специалисты могут изучить не только поверхностные слои макулы, но и глубокие структуры, такие как пигментный эпителий и хориоид. Это позволяет более полноценно оценить состояние макулы и определить патологические изменения, которые могут потребовать хирургического вмешательства.
Хирургическое лечение макулодистрофии
- Лазерная фотокоагуляция. Этот метод хирургического лечения макулодистрофии дает возможность остановить возрастание дегенеративных процессов в макуле и улучшить зрительные функции.
- Интревитреальные инъекции. Проведение инъекций препаратов напрямую в стекловидное тело способствует улучшению питания тканей макулы и замедлению прогрессирования заболевания.
- Витрэктомия. Это хирургическое вмешательство направлено на удаление внутриглазных кровоизлияний, ретины или тканей, препятствующих нормальному функционированию макулы.
Хирургическое лечение макулодистрофии требует комплексного подхода и индивидуальной оценки каждого пациента. Специалисты стремятся к максимальному сохранению зрительной функции и улучшению качества жизни при этом заболевании.
Реабилитация при макулодистрофии
В процессе реабилитации используются специальные упражнения для тренировки зрительных функций, улучшения координации движений глаз, а также снижения риска возникновения осложнений. Кроме того, проводятся занятия по обучению пациента специальным приемам и техникам, позволяющим улучшить адаптивные навыки в повседневной жизни.
Важной частью реабилитационного процесса является обучение пациента самостоятельному уходу за глазами, использованию устройств для улучшения зрительной функции, а также соблюдению рекомендаций по образу жизни и диете. Специалисты по реабилитации при макулодистрофии работают индивидуально с каждым пациентом, учитывая его особенности и потребности.
Не менее важным аспектом реабилитации при макулодистрофии является психологическая поддержка пациента. Сложности, с которыми сталкивается человек после диагноза данного заболевания, могут сильно повлиять на его психологическое состояние. Поэтому важно обеспечить пациенту не только физическую, но и эмоциональную поддержку в процессе реабилитации.
Психологическая поддержка пациентов с диагнозом макулодистрофии
Для пациентов с диагнозом макулодистрофии очень важна психологическая поддержка в период заболевания. Это помогает им справиться с эмоциональными трудностями, связанными с потерей зрения и нарушением обычного образа жизни. Важно понимать, что такая поддержка может значительно улучшить качество жизни пациентов и помочь им на пути к выздоровлению.
Основной целью психологической поддержки является помощь пациентам осознать и принять свое заболевание, научиться эффективно справляться с его последствиями и найти новые способы адаптации к измененным условиям жизни.
В рамках такой поддержки специалисты помогают пациентам развивать позитивное мышление, улучшать их самооценку, находить внутренние ресурсы для преодоления трудностей. Кроме того, проводятся индивидуальные и групповые консультации, которые помогают пациентам делиться своими чувствами и опытом с другими людьми, столкнувшимися с подобными проблемами.
Важно помнить, что психологическая поддержка является неотъемлемой частью комплексного лечения макулодистрофии. Специалисты по психологии помогают пациентам не только справиться с эмоциональными трудностями, но и находить новые пути развития и самореализации, несмотря на возникшие ограничения.
Видео по теме:
Вопрос-ответ:
Чем отличается наружная оболочка глазного яблока от внутренней?
Наружная оболочка глазного яблока называется роговицей и прозрачна, а внутренняя оболочка состоит из сетчатки и сосудистой оболочки.
Зачем глаз состоит из трех оболочек?
Трехслойная структура глаза обеспечивает защиту его внутренних структур, поддерживает форму и обеспечивает нормальное функционирование зрения.
Какие функции выполняют средняя и внутренняя оболочки глаза?
Средняя оболочка, называемая сосудистая оболочка, обеспечивает питание и кровоснабжение глаза. Внутренняя оболочка, или сетчатка, отвечает за преобразование световых сигналов в нервные импульсы.
Какие проблемы могут возникнуть при нарушении работы трех оболочек глаза?
Нарушение работы оболочек глаза может привести к различным заболеваниям, таким как катаракта, глаукома, диабетическая ретинопатия и другим серьезным заболеваниям, которые могут угрожать зрению.
Какие факторы могут влиять на здоровье оболочек глазного яблока?
Факторы, влияющие на здоровье оболочек глаза, включают в себя генетическую предрасположенность, возраст, вредные привычки (курение, неправильное питание), длительное напряжение глаз при работе за компьютером и другие внешние факторы.






