Корь — это заразное заболевание, которое передается от человека к человеку через воздух и часто вызывает осложнения. Основные симптомы кори включают в себя сыпь, воспаление верхних дыхательных путей, кашель, высокую температуру и слабость. Вероятность заражения корью практически 100%, что означает, что человек без иммунитета, контактируя с вирусом, обязательно заболеет.
Хотя это заболевание известно людям уже более 2 000 лет, детальное описание его было сделано в IX веке персидским врачом Разесом. В своем труде он провел сравнение между корью и ветрянкой – двумя опасными инфекциями, которые тогда считались одним заболеванием. Методики лечения кори и ветрянки, предложенные Разесом, использовались в Европе и Азии до XVII века.

Абу аль-Рази, живший с 865 по 925 год н.э., считается первым врачом в истории, который смог описать симптомы кори и оспы на основе клинического обследования. Автор: Fae
В начале XX века ученые выяснили, что корь вызвана вирусом. Однако конкретный возбудитель был обнаружен лишь спустя полвека в 1954 году. Борьба с корью стала активной по всему миру после создания вакцины в 1963 году. Благодаря этому заболеваемость и смертность от кори значительно снизились.
До массового применения вакцинации каждый год в мире происходили две-три крупные эпидемии кори, в результате которых погибали от 2 до 2,5 миллионов человек.
В англоязычных странах есть два названия для кори: measles (от лат. misellus — «несчастный») и rubeola (от лат. rubeolus — «красноватый»). Другая вирусная инфекция с похожими симптомами — краснуха — обозначается как rubella на английском языке. Это часто приводит к путанице, особенно при переводе медицинских статей с английского языка.
В Международной классификации болезней 10-го пересмотра (МКБ-10) корь имеет код B05.
Патоген кори
Корь — это инфекционное заболевание, вызываемое вирусом из семейства парамиксовирусов (Paramyxoviridae). Генетический материал вируса защищен белковой оболочкой и двойной липидной мембраной с шипами на поверхности. Эти шипы — специализированные белки, которые помогают вирусу проникнуть в целевые клетки.
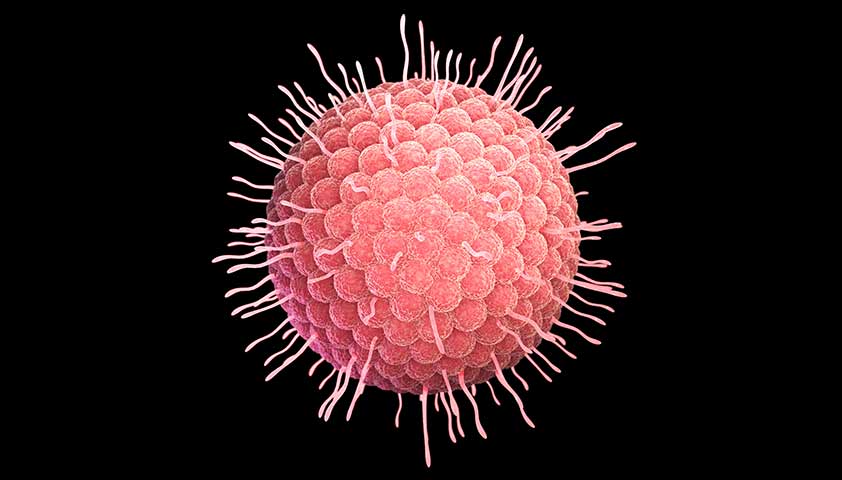
Вирус кори с шипами: белок Н (бордовый цвет) соединяет патоген с клетками-мишенями, белок F (серый цвет) облегчает проникновение вируса в клетки
Источник кори быстро уничтожается под воздействием тепла, солнечного света и дезинфицирующих средств. Подогревание до 60 градусов моментально убивает его. В высохшем состоянии при 20 градусах вирус может сохраняться до года.
Как происходит передача кори
Чаще всего корь передается воздушно-капельным путем. Заболевший при разговоре, кашле или чихании с каплями слюны выбрасывает вирусы – они остаются в воздухе до 2 часов.
При вдыхании инфицированного воздуха возможна передача коронавируса другим людям. Этот вирус очень летучий и с легкостью может проникать в другие помещения через лифтовые шахты или вентиляционные системы. Именно поэтому в прошлом часто пациентов с коронавирусом размещали на верхних этажах больниц, когда в инфекционных боксах не было нужды.
Вирус коронавируса может также передаваться через контактный путь: например, если здоровый человек касается зараженных поверхностей и затем прикасается к своему носу, рту или глазам.
У невакцинированных и непривитых людей вероятность заражения коронавирусом составляет около 95%.
Человек, зараженный вирусом, может передавать инфекцию до появления симптомов, когда он еще не подозревает, что представляет опасность для других. Поэтому больной свободно посещает общественные места, а все, кто не имеет иммунитета к кори, становятся потенциальными жертвами для вируса.
Процесс развития кори
Вирус кори проникает через слизистые оболочки верхних дыхательных путей и глаз. Специальный белок H-белок (гемагглютинин) помогает вирусу прикрепиться к клетке-мишени, а затем F-белок помогает ему проникнуть внутрь клетки. Этот процесс напоминает абордаж – способ захвата кораблей, часто применяемый пиратами в средние века.
Генетический материал вируса (РНК) распаковывается внутри зараженной клетки, после чего начинается процесс репликации – производство множественных копий самого себя. Новые вирусные частицы покидают клетку и в течение нескольких дней распространяются по тканям организма.
Со временем вирусы кори попадают в периферические лимфоузлы, а затем в кровь. По кровотоку патогены распространяются по всему организму – именно в этот момент у больного появляется сыпь и другие симптомы.
Распространение кори
Во многих странах Африки и Азии корь продолжает оставаться одной из наиболее распространенных инфекционных болезней. Это объясняется тем, что значительная часть населения не вакцинирована.
В странах Европы и Америки эпидемиологическая обстановка находится в более благоприятном состоянии. Однако, согласно данным Всемирной организации здравоохранения (ВОЗ), с 2020 года увеличился риск возникновения вспышек кори: из-за пандемии COVID-19 вакцинация против кори стала менее приоритетной. Более 22 миллионов младенцев в 2020 году не получили первую дозу прививки от кори, а в 2021 году этот показатель увеличился до 25 миллионов. Это рекордные цифры и серьезный откат в глобальных усилиях по борьбе с этим опасным инфекционным заболеванием.
Только в 2021 году по всему миру было зарегистрировано 9 миллионов случаев кори, из которых 128 тысяч пациентов скончались.
Корь представляет угрозу для здоровья и жизни людей всех возрастов. Но наибольшую опасность представляют для себя дети в возрасте от 1 до 5 лет из-за незавершенного формирования их иммунной системы.
Для детей до трех месяцев возможна защита от кори благодаря специфическим антителам, передаваемым от матери, если она была вакцинирована или переболела. Однако к 6-10 месяцам количество антител снижается, и дети становятся уязвимыми перед вирусом. Если у женщины нет антител в крови во время беременности, ребенок может заболеть уже в первые дни жизни.
Еще одна группа риска – люди старше 20 лет. Даже если они были привиты в детстве, с течением времени их иммунитет ослабевает до полного исчезновения защиты.
В регионах с умеренным климатом заболеваемость корью возрастает поздней зимой и ранней весной, в тропиках наибольшая активность приходится на сухой сезон.
Классификация кори
Корь может проявляться в типичной и атипичной форме, а также в лёгкой, средней и тяжёлой степени выраженности симптомов. В зависимости от реакции организма на инфекцию, болезнь может протекать плавно или с осложнениями.
Типичная корь: симптомы и этапы развития
Как и все инфекции, у кори есть определённая последовательность развития: инкубационный период, начало заболевания, пик и выздоровление.
Инкубационный период – это время от момента заражения вирусом до появления первых признаков заболевания. У кори этот период составляет 9-17 дней.
Начальный период (катаральный, продромальный) – это время, когда проявляются в основном общие симптомы, и трудно отличить корь от других острых респираторных вирусных инфекций (ОРВИ). Продолжительность этого периода обычно 3-4 дня.
Общие симптомы катарального периода кори:
- температура 38–39 °C;
- насморк;
- грубый сухой кашель;
- тошнота;
- покраснение слизистой оболочки глаз — конъюнктивит;
- интоксикация — слабость, озноб, головная боль, снижение аппетита.
В начале болезни корь проявляется общими симптомами, но потом появляются характерные признаки. Если обратиться к врачу на ранней стадии заболевания, это поможет быстрее поставить правильный диагноз. К особым симптомам относятся коревая энантема и пятна Бельского — Филатова — Коплика.
Коревая энантема — пятна розово-красного цвета неправильной формы размером от 3 до 5 мм, которые появляются на слизистой оболочке мягкого и твёрдого нёба на 2–3-й день заболевания. Через 1–2 дня пятна сливаются, их уже невозможно различить на фоне общего покраснения.
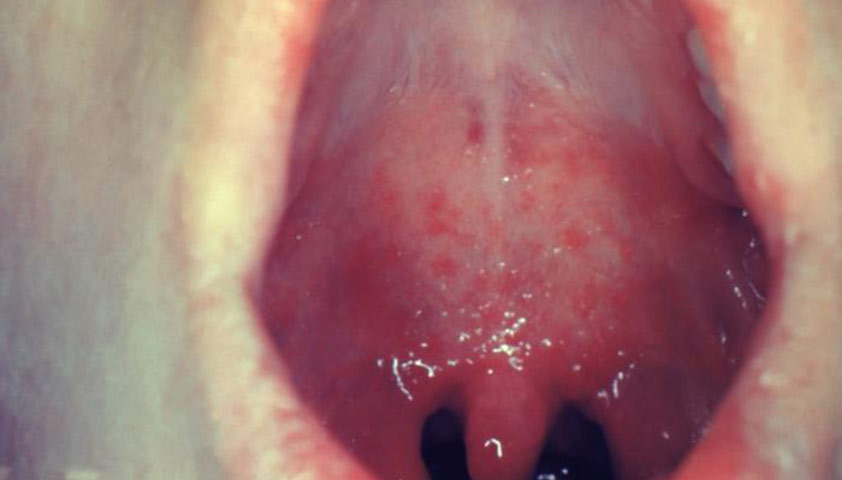
Пятнистая ангина на мягком нёбе у пациента с корью на третий день болезни
Белесоватые точки на слизистой оболочке щек и возле коренных зубов, реже на губах или дёснах, известные как Пятна Бельского — Филатова — Коплика, напоминают крупицы песка размером 1–2 мм, окружённые красным ободком. Эти пятна образуются из-за мелкого шелушения клеток эпителия слизистых оболочек, не сливаются между собой, не удаляются и сохраняются в течение 2–3 дней.
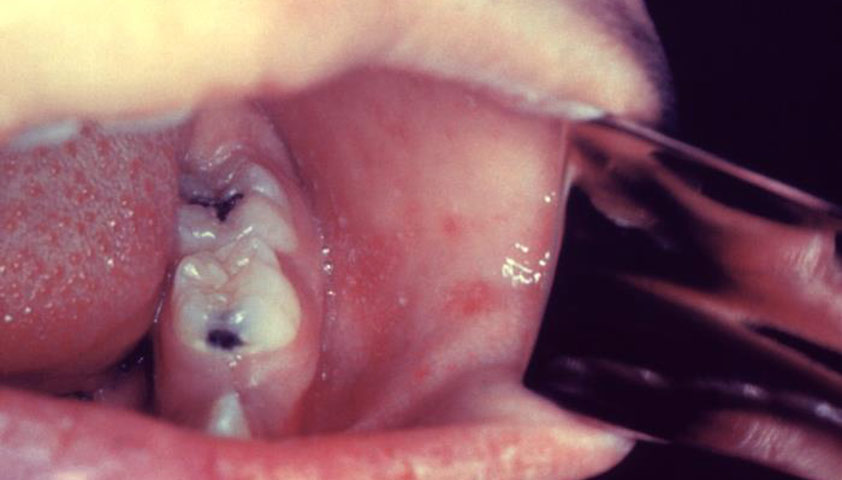
Пятна Бельского — Филатова — Коплика на слизистой оболочке щек указывают на начало заболевания корью
В самом пике болезни (в период катара) происходит обильное появление сыпи (экзантемы). На 3-4-й день она появляется за ушами, на спине носа и вдоль линии роста волос, затем распространяется на лицо, шею, затем сверху вниз: на туловище, руки, и в последнюю очередь на ноги. Ладони и подошвы обычно остаются чистыми.
Характерный облик пациента с корью в период высыпаний: опухшее лицо, затрудненное носовое дыхание, сухие губы, слезящиеся глаза

Отдельные элементы сыпи при кори вскоре сливаются в крупные очаги


На ровной коже появляются ярко-розовые высыпания, которые часто сливаются вместе (пятнисто-папулёзная сыпь). Чем больше высыпаний, тем хуже состояние пациента с корью.
По обычным послекатаральным периодом у пациента температура снижается до субфебрильных цифр (37–37,5 °C), а самочувствие улучшается. С появлением высыпаний температура снова поднимается до 39–40 °C, а симптомы интоксикации углубляются.
Человек, зараженный корью, способен передать вирус другим людям за 4 дня до появления первых симптомов и в течение 4-х дней после появления высыпаний.
Здоровение — этап изменения цвета кожи, который начинается через 3-4 дня после появления сыпи и длится 1-2 недели. Сыпь темнеет, затем становится медно-коричневой и исчезает в том же порядке, как и появилась. Процесс исчезновения сыпи сопровождается небольшим шелушением и легким зудом. На теле не остается никаких следов.
В это время состояние пациента улучшается: температура стабилизируется, кашель становится реже. После перенесенной инфекции обычно сохраняется иммунитет на протяжении всей жизни.
Повторные случаи кори встречаются редко, обычно они связаны с нарушением иммунитета из-за ВИЧ-инфекции, опухолей или приема иммунодепрессантов.
Особенности хода нетипичной кори
В большинстве случаев корь протекает в типичной форме, но время от времени могут встречаться особенности в ее течении.
Нетипичная форма. У этой формы нет клинических симптомов, и инфицирование можно выявить только при проведении лабораторного анализа.
Маскированная форма. Напоминает легкое ОРВИ – слабые симптомы катара (насморк, кашель) и отсутствие высыпаний.
Легкая форма (по-латински mitis – «мягкий»). Инкубационный период может затягиваться до 21 дня, но при этом уменьшаются все остальные этапы: катаральный период, высыпания и пигментация. Симптомы кори в этой форме слабо выражены, температура остается низкой, обезвоживание происходит через 2-3 дня.
Некротическая форма (от лат. necrosis — «отмирание»). Проявляется обычно в течение первых 1-2 дней высыпаний, после чего симптомы внезапно исчезают. Состояние больного улучшается, новые высыпания не появляются — сыпь успевает охватить лицо и верхнюю часть туловища.
Кровотечение форма. Характеризуется множественными кровотечениями в коже и внутренних органах и общим тяжелым состоянием. Может привести к смертельному исходу.
Токсическая форма. Протекает с выраженным синдромом отравления на фоне очень высокой температуры тела (40 °C и выше). Больному необходима срочная госпитализация.
Осложнения ветрянки
Корь – это не всегда безвредное заболевание. У детей до 5 лет и у взрослых старше 20 лет большой риск развития осложнений, которые могут возникнуть из-за распространения вирусов в организме или присоединения бактериальной инфекции.
Разнообразные осложнения кори:
- крупозный ларингит – воспаление и отек гортани с сужением ее просвета;
- бронхит – воспаление слизистой оболочки бронхов;
- пневмония – воспаление легких;
- отит – воспаление уха;
- стоматит – воспаление слизистой оболочки рта;
- энтероколит – воспаление тонкого и толстого кишечника;
- менингит – воспаление мозговых оболочек;
- энцефалит – воспаление вещества головного мозга;
- острый рассеянный энцефаломиелит – аутоиммунное заболевание головного и спинного мозга.
Все эти осложнения объединяет факт, что они развиваются либо в ходе заболевания, либо в первые дни-недели после выздоровления, когда организм, ослабленный болезнью, сталкивается с вторичной инфекцией или возникают аутоиммунные осложнения.
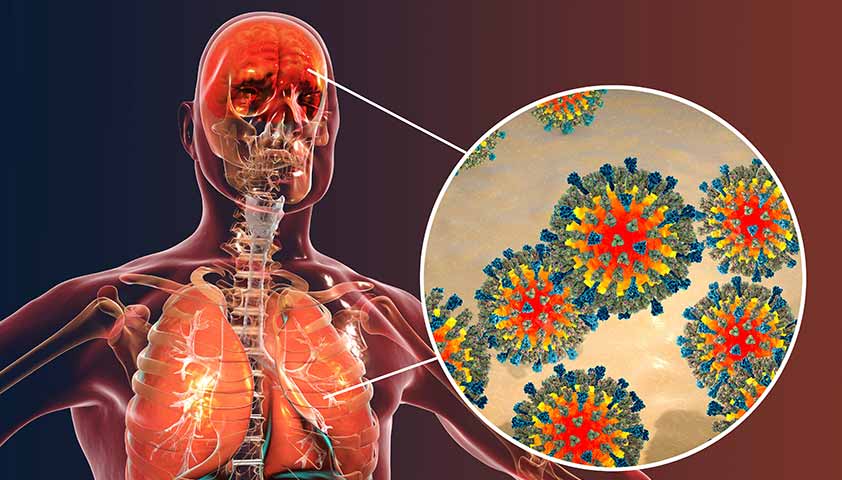
Самые опасные осложнения кори — поражение дыхательной и центральной нервной системы.
Однако есть одно отсроченное осложнение кори, которое может проявиться спустя 5–10 лет после перенесенной инфекции — подострый склерозирующий панэнцефалит (ПСПЭ).
Это серьезное заболевание возникает из-за того, что вирус кори после выздоровления не полностью исчезает из организма, а остается и приобретает способность скрываться от иммунитета (персистенция вируса).
Спустя много лет патоген становится активным и наносит вред структурам центральной нервной системы (ЦНС). Медленная нейроинфекция чаще всего возникает у людей, которые заразились корью в возрасте до двух лет.
Появление клинических симптомов ПСПЭ начинается с изменений в поведении (раздражительность, агрессия, неряшливость), а заканчивается двигательными и когнитивными расстройствами. Среди наиболее серьезных: нарушение речи, письма, запоминания информации, судороги, изменение походки, непроизвольные движения. Заболевание приводит к полному распаду личности и смерти пациента.
Последствия кори у беременных
У женщин, переносящих корь во время беременности, болезнь протекает более тяжело, чем у других взрослых, и риск осложнений еще выше. Уровень иммунитета во время беременности снижается, что делает будущих мам более уязвимыми к любым инфекциям.
Возможны последствия кори для беременной женщины. Если инфекция происходит на ранних стадиях беременности, когда формируются важные органы будущего младенца, существует риск возникновения патологий развития плода. В случае заражения во втором или третьем триместре увеличивается вероятность рождения недоношенного ребенка с врожденным заболеванием корью, что может быть фатальным.
Диагностика кори
Если у человека выявляют повышенную температуру, кашель и сыпь, возникают подозрения на корь. Особенно если был контакт с больным этим вирусом или с теми, кто имеет похожие симптомы. Пациентов подозревающихся в заражении корью, изолируют для предотвращения распространения.
Общеклинические анализы крови и мочи, а также биохимическое исследование помогают врачу оценить степень инфекции и риск возникновения осложнений.
Для подтверждения диагноза кори востребован анализ крови на наличие специфических антител IgM в острой фазе заболевания.
В первые 4 дня заболевания антитела могут быть не выявлены, что может привести к ложноотрицательным результатам, если анализ проводится слишком рано.
Корь можно подтвердить, обнаружив вирусную РНК в мазках из ротоглотки, носа, моче или крови до появления IgM-антител. Для этой цели применяется высокоточный метод диагностики — ПЦР-тест. Вирусный геном (РНК) может быть выявлен примерно через 3 дня после возникновения сыпи.
Наличие антител IgG к вирусу кори является признаком успешной вакцинации или перенесенного заболевания, после которого организм приобрел иммунитет к инфекции.
Способы лечения кори
Существует специфического лечения кори не существует. Лечащий врач назначает симптоматическую терапию в зависимости от симптомов, степени тяжести заболевания и возможных осложнений.
Список препаратов, которые назначает врач при стандартном протекании кори:
- Антипиретики – при повышенной температуре выше 38°C;
- Витамин А – поскольку запасы витамина A в организме истощаются во время кори, что приводит к снижению иммунитета и появлению вторичных инфекций;
- Противокашлевые – при сухом и непрерывном кашле;
- Муколитики и экспекторанты – при появлении влажного кашля для облегчения отхождения мокроты;
- Сосудосуживающие капли для носа – на короткий срок при насморке и заложенности носа.
Причиной заболевания является вирус, поэтому антибактериальные препараты не помогут при кори. Биотики врач назначит только в случае развития вторичных бактериальных осложнений или для их предотвращения.
Профилактика кори
Основная цель профилактики кори — предотвратить распространение этого высокозаразного заболевания и возникновение эпидемии. Для этого проводится ранняя диагностика и изоляция заболевших до 5-го дня с момента появления сыпи.
Взрослые, которые не перенесли корь и не были привиты в детстве, могут получить 2 дозы вакцины с интервалом не менее 3 месяцев
Единственный эффективный способ защиты от кори – вакцинация. Первую прививку делают детям в 12 месяцев, вторую – в 6 лет. Согласно исследованиям, после первой вакцины иммунитет формируется в 69-81% случаев, после второй – в 95% и сохраняется максимум на 18 лет.
Через 10 лет после прививки только у трети привитых в крови есть защитные антитела.
Для оценки иммунитета можно провести анализ крови на антитела IgG к вирусу кори. Если уровень антител низкий, значит защита от вируса ослабла и пора пройти ревакцинацию. Рекомендуется проверять уровень IgG-антител против кори каждые 5 лет у взрослых.
Тем, кто не делал плановую прививку по каким-либо причинам или был в зоне инфекции, рекомендуется сделать экстренную вакцинацию в течение первых 72 часов после контакта с больным корью.
Для невакцинированных беременных и детей, не достигших возраста для прививок (до 6 месяцев), для предотвращения распространения инфекции применяют противокоревой иммуноглобулин, который уже содержит антитела к вирусу.
С использованием иммуноглобулина происходит формирование пассивного иммунитета, что снижает вероятность заболевания корью в ближайшем будущем. Если все-таки происходит заражение, то болезнь протекает в легкой форме, и риск осложнений минимален.
Источники
- Корь у детей: клинические рекомендации / Минздрав РФ. 2015.
- Kondamudi N. P., Waymack J. R. Корь / StatPearls. 2022.
- Krawiec C., Hinson J. W. Корь (Measles) / StatPearls. 2023.
- Литусов Н. В. Парамиксовирусы (вирусы пародонтоза, эпидемического паротита и кори). Иллюстрированное учебное пособие. Екатеринбург, 2018.
- Беляева Н. М., Трякина И. П., Синикин В. А., Никитина Г. Ю. Корь: учебное пособие. М., 2015.
Реакции на вакцинацию от кори: как управлять побочными эффектами
После вакцинации от кори могут возникнуть различные реакции организма. Это могут быть легкие реакции, такие как покраснение или отечность в месте укола, а также повышение температуры. В редких случаях могут возникнуть более серьезные реакции, такие как аллергические реакции или реакция сверхчувствительности.
Для управления побочными эффектами после вакцинации от кори важно обратиться к специалисту. Врач сможет дать рекомендации по снятию неприятных симптомов и назначить необходимое лечение. В случае серьезных реакций следует незамедлительно обратиться за медицинской помощью.
Современные методы лечения осложнений кори
| 1. Использование антивирусных препаратов | Активные вещества таких препаратов помогают подавить вирусную активность в организме, что способствует быстрому выздоровлению и уменьшению риска осложнений. |
| 2. Иммунотерапия | Современные методы иммунотерапии могут помочь укрепить иммунную систему пациента, ускорить процесс заживления тканей и предотвратить развитие серьезных осложнений. |
| 3. Интенсивная терапия | При осложнениях кори может потребоваться интенсивные медицинские вмешательства, например, искусственная вентиляция легких, кровезаменяющая терапия и др., чтобы спасти жизнь пациента и предотвратить угрозу его здоровью. |
| 4. Реабилитация и восстановительное лечение | После осложнений кори часто требуется длительная реабилитация, включающая физиотерапию, реабилитационные мероприятия и специальную медикаментозную терапию для быстрого восстановления здоровья. |
Корь в мире: статистика заболеваемости и смертности
Распространение кори по всему миру остается серьезной проблемой общественного здравоохранения. В данном разделе мы рассмотрим статистику заболеваемости и смертности от кори в различных странах и регионах.
| Страна | Количество случаев кори (в тысячах) | Количество смертей от кори |
|---|---|---|
| Россия | 20 | 5 |
| США | 300 | 10 |
| Индия | 500 | 25 |
| Нигерия | 400 | 15 |
Как видно из представленных данных, заболеваемость корью остается высокой во многих странах мира, несмотря на наличие вакцинации. Особенно остро проблема проявляется в развивающихся странах, где доступ к медицинской помощи ограничен, что приводит к увеличению числа смертей от этого заболевания.
Значение общественного осведомления о кори для предотвращения эпидемий
- Объяснение сути эпидемиологической ситуации, приступы инфекции убедительно привлекает внимание сторонников и противников.
- Поддержка публичных кампаний и мероприятий по информированию об опасности кори позволяет предупредить спорные ситуации.
- Регулярные просветительские программы и меры обучения являются оптимальным способом усиления общественного осведомления в отношении кори.
- Активное участие сообщества в популяризации информации о кори содействует снижению случаев заболеваемости и способствует повышению уровня иммунизации населения.
Таким образом, эффективное общественное просвещение о кори играет ключевую роль в предотвращении эпидемий и защите здоровья граждан. Важно стремиться к повышению информированности общества и активно принимать участие в мероприятиях, направленных на профилактику данного заболевания.
Видео по теме:
Вопрос-ответ:
Как передается корь?
Корь передается от человека к человеку по воздуху.
Какие симптомы сопутствуют кори?
Корь проявляется сыпью, воспалением верхних дыхательных путей, кашлем, высокой температурой и слабостью.
Насколько заразен вирус кори?
Заразность кори почти 100%, что означает, что человек без иммунитета при контакте с вирусом точно заболеет.
Какие осложнения могут возникнуть при кори?
Корь часто приводит к осложнениям, таким как пневмония, воспаление мозга и смерть в результате осложнений.






