Некроз тканей возникает из-за нарушения кровообращения в органе (ишемии), что приводит к инфаркту.
Инфаркт может произойти в различных органах, таких как почки, головной мозг, селезенка, легкие, кишечник и другие. В зависимости от места поражения, это состояние может иметь свое название. Например, инсульт – это инфаркт головного мозга, а тромбоз – инфаркт кишечника. Однако чаще всего под инфарктом понимают инфаркт миокарда.
Миокард – это сердечная мышца, которая сокращается и расслабляется в разных частях сердца – желудочках и предсердиях, обеспечивая его работу и кровоток.
Однако кровь, которую перекачивает сердце, не является источником питания для миокарда. Его кровообращение обеспечивается коронарными сосудами – артериями и венами.
Причины, разновидности и стадии инфаркта миокарда
Инфаркт миокарда (ишемия) — это процесс умирания сердечной мышцы, обычно в левом желудочке, из-за нарушения или прекращения кровотока в коронарной артерии.
Из-за недостаточного поступления кислорода клетки погибают, что приводит к потере функции сокращения и расслабления пораженной области миокарда. Инфаркт может вызвать нарушение работы сердца до его остановки.
Больше шансов на инфаркт миокарда у мужчин после 40 лет и у женщин в период менопаузы. В целом, у женщин данный тип инфаркта происходит реже, чем у мужчин, однако после 70 лет риски выравниваются.
Причины возникновения инфаркта миокарда
Самая распространенная причина инфаркта миокарда — атеросклероз, проявляющийся образованием атеросклеротических бляшек. Эта патология является причиной до 90% всех случаев инфаркта миокарда.
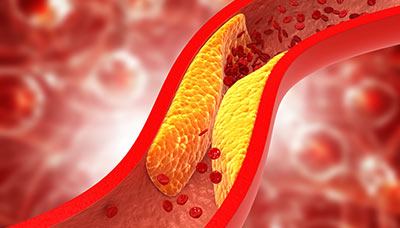
Сужение просвета сосуда при атеросклерозе
Атеросклероз – это процесс образования холестериновых бляшек с тромбами на внутренних стенках сосудов, что может привести к частичному или полному закрытию кровотока.
Другие факторы, способствующие развитию инфаркта миокарда:
- Спазм – это местное сужение артерии, которое может возникнуть, например, при употреблении наркотиков, сильном стрессе или тяжелых физических нагрузках;
- Тромбоз – это закупорка сосуда тромбом, возникающая, например, при разрыве атеросклеротической бляшки или нарушениях свертываемости крови;
- Эмболия – это закупорка сосуда посторонним телом (эмболом), например тромбом, который оторвался и затем застрял в просвете более узкой коронарной артерии. В случае онкологических заболеваний эмболом может быть частью новообразования;
- Гипоксия – это недостаточное поступление кислорода с кровотоком;
- Расслоение аорты или коронарной артерии;
- Наследственные патологии коронарных артерий.
Виды инфаркта миокарда
По симптомам:
- Обычный — с ощущением боли в районе сердца, за грудиной, с холодным потом, повышенной тревожностью и необъяснимым страхом перед смертью;
- Необычный — с нестандартными симптомами боли или без них.
Атипичный инфаркт миокарда с болевыми проявлениями:
- Периферический — с болевыми ощущениями в различных частях тела: рука, спина, нижняя челюсть;
- Абдоминальный — боли в области живота, отдающие в грудную клетку, иногда сопровождающиеся тошнотой и рвотой;

При абдоминальном инфаркте болевые ощущения возникают в области живота и распространяются в грудную клетку
Атипичный инфаркт миокарда без болевых симптомов:
- Симптомы астматического типа напоминают приступ астмы с одышкой;
- Аритмический вид проявляется нарушением сердечного ритма;
- Церебральный симптом связан с нарушением кровообращения в мозге, что может напоминать инсульт. Возможны также тошнота, головокружение, потеря сознания;
- Малосимптомный тип является опасным и неблагоприятным, так как симптомы инфаркта могут быть неявными или вовсе отсутствовать, что затрудняет самостоятельную диагностику и вызов скорой помощи.
По степени поражения:
- Первая форма поражения сердечной мышцы — трансмуральный инфаркт, который затрагивает все слои от внешней оболочки (эпикарда) до внутренней (эндокарда);
- Второй тип поражения — интрамуральный инфаркт, который происходит в толще мыокарда;
- Третий вид — субэндокардиальный инфаркт, который расположен около внутренней оболочки сердечной мышцы;
- И, наконец, четвертый тип — субэпикардиальный инфаркт, который возникает около внешней оболочки сердца.
Трансмуральный инфаркт миокарда, как правило, возникает при полном закупоривании коронарной артерии и прекращении кровоснабжения.
По размерам:
- крупноочаговый,
- мелкоочаговый.
По локализации:
- правожелудочковый,
- левожелудочковый.
По наличию осложнений:
- осложненный,
- неосложненный.
Этапы развития инфаркта миокарда
Независимо от вида, инфаркт миокарда проходит через четыре основных стадии:
- Самое острое время инфаркта – от 10 до 20 минут до 2 часов;
- Острая стадия – от 2 часов до 14 дней;
- Подострая фаза – до 1 месяца;
- Постинфарктный период – от 1 месяца.
Признаки инфаркта миокарда
Инфаркт миокарда – это острой характер, вызванный повреждением области ткани сердечной мышцы. Несмотря на распространенное представление, инфаркт не всегда сопровождается острой болью в левой части груди.
При вторичном случае инфаркта миокарда, а также при наличии сахарного диабета, симптомы инфаркта миокарда могут быть замаскированы.
Общие признаки инфаркта:
- Резкая болезненность в середине груди, с учащенными отдачами в левую лопатку, челюсть, шею, левую руку, плечо или спину;
- Приступообразная зубная боль, дискомфорт в левой стороне челюсти, левом плече, локте или ноге (проявления длительностью 10-15 минут, после исчезают);
- Холодный липкий пот, бледность кожи;
- Постоянный страх смерти (особенно во время приступов), нехарактерная тревожность для пациента, иногда – паническое состояние;
- Ощущение давления или жгучей боли в области сердца (в левой грудной клетке) или пищевода;
- Признаки, схожие с пищевым отравлением: изжога, боли в животе, тошнота и рвота;
- Признаки, сопоставимые с приступом астмы: значительная слабость, головокружение, одышка, чувство нехватки воздуха;
- Резкое необъяснимое повышение температуры до 38,5 °C.
Если у вас есть признаки инфаркта, необходимо немедленно вызвать скорую помощь, а не ждать, что боль пройдет. Позвоните по номеру 103 или 112, сообщите диспетчеру адрес, пол и возраст пациента, а также опишите симптомы.
Инфаркт – это очень опасное состояние. Чем раньше начнется лечение, тем больше шансов на выздоровление.
Как оказать первую помощь при инфаркте миокарда
Основные симптомы инфаркта миокарда – непроходящая боль за грудиной, холодный пот, бледность кожи, тошнота, одышка, чувство страха, головокружение и потеря сознания.
При подозрении на инфаркт следует:
- Срочно вызвать скорую помощь (103 или 112) и оперативно сообщить адрес, пол и возраст пациента, а также все симптомы для направления специализированной бригады.
- Попросить помощи у родственников, соседей или случайных прохожих.
- Открыть перед врачами скорой помощи входные двери или калитку.
- Включить свежий воздух, открыв окно в помещении.
- Поставить больного в полусидячее или лежачее положение, избегая резких движений. Не перегружать физически и эмоционально, воздерживаться от ходьбы, еды и курения. Родственникам не стоит пугать пациента диагнозами.
- Не пить нитроглицерин, чтобы не вызвать резкий скачок давления. Возможно, разжевать аспирин – 250 мг (половина таблетки), при отсутствии аллергии.
- Подготовиться к госпитализации, собрав вещи и необходимые лекарства.
Осложнения инфаркта миокарда
Одной из основных причин смертности при инфаркте миокарда являются осложнения, вызванные им. Если оказать медицинскую помощь не в первые часы после начала инфаркта, то осложнения чаще всего приводят к летальному исходу.
Наиболее часто возникающие осложнения включают в себя развитие сердечной недостаточности с кардиогенным шоком, отек легких, разрывы межжелудочковой перегородки и миокарда, аневризмы миокарда, нарушение сердечного ритма, воспаление перикарда и постинфарктный синдром (синдром Дресслера).
Острое нарушение сердечной деятельности – это нарушение, при котором миокард не способен нормально сокращаться. Это состояние может привести к отеку легких, тромбоэмболическим осложнениям и кардиогенному шоку.
Кардиогенный шок — крайняя стадия сердечной недостаточности левого желудочка, ответственного за перекачку артериальной крови. Это патологическое состояние приводит к снижению артериального давления и полному нарушению кровообращения. Смертность при кардиогенном шоке составляет от 50% до 90%.
Разрыв межжелудочковой перегородки возникает у 1–3% пациентов в первые сутки после инфаркта. Без хирургического вмешательства в течение первой недели умирает более 50% пациентов, а за год — 92%.
Отёк лёгких — это скопление жидкости в лёгких из-за нарушения или полной остановки кровообращения. Это приводит к одышке, которая проявляется хриплым дыханием и посинением (цианозом) конечностей.
Порвание стенки левого желудочка (также известное как разрыв миокарда или сердца) возникает у 1-3% пациентов в период от первых суток до 3 недель. В основном это происходит в первые 24 часа или на 4-7-й день с начала инфаркта. Разрыв миокарда приводит к заполнению внешней оболочки сердца кровью (гемоперикард) и смерти в течение нескольких минут.
Аневризма левого желудочка представляет собой истончение и выпячивание поврежденной некрозом сердечной стенки. Это значительно увеличивает риск разрыва миокарда.
Острая недостаточность митрального клапана встречается в незначительной степени у половины пациентов. Выраженная степень проявляется у 4% больных, но без оперативного вмешательства в 24% случаев приводит к смерти.
Расстройство ритма сердца или фибрилляция желудочков, известное как “трепетание”, хаотические сокращения желудочков с прекращением кровообращения. Это состояние эквивалентно смерти и приводит к ней, если не начать реанимацию.
Синдром после инфаркта, или синдром Дресслера, представляет собой автоиммунную реакцию организма на измененные после инфаркта белки в составе миокарда. Это приводит к воспалению левого плечевого сустава, перикарда (перикардит) и отдельных частей легких – оболочки (плеврит) и альвеол (пневмония). Обычно этот синдром контролируется приемом препаратов, как и другие автоиммунные заболевания, но не поддаётся полному излечению.
Ишемический инсульт является осложнением инфаркта миокарда примерно в 2% случаев. Он может вызвать различные нарушения функций мозга и при отсутствии своевременного лечения привести к смертельному исходу.
Методы диагностики инфаркта миокарда
Подтверждение диагноза инфаркта содержит следующие этапы:
- проведение анамнеза и выявление жалоб пациента;
- проведение электрокардиографии (ЭКГ);
- проведение экспресс-теста крови на тропонин I, миоглобин, КФК МВ;
- анализ на тропонин Т;
- эхокардиография;
- проведение коронарной ангиографии.
При подтверждении диагноза инфаркта врачу необходимо оценить общее состояние пациента и установить наличие симптомов. В случае, если у пациента ранее выявлялись проблемы с сердцем, информацию об этом необходимо предоставить врачу. Также важно иметь при себе всю медицинскую документацию (выписки из больниц, результаты исследований), если таковая имеется.
Исследование сердца с помощью ЭКГ помогает оценить характер и степень функциональных изменений в работе сердечной мышцы. Но на начальных этапах при некоторых видов инфаркта ЭКГ может не выявить отклонений от нормы. Поэтому при подозрении на инфаркт врач также проводит экспресс-анализ крови на тропонин I, миоглобин и креатинкиназу МВ, которые являются основными маркерами повреждения сердечной мышцы. Положительный результат анализа подтверждает диагноз.
Коронарография и эхокардиография проводятся в стационаре. Для проведения коронарографии в вену вводится контрастное вещество, которое на изображении позволяет увидеть кровеносные сосуды, обнаружить тромб и определить дальнейшие шаги лечения.
Эхокардиография используется для оценки состояния тканей сердечной мышцы, чтобы уточнить насосную функцию сердца, исключить патологии (кардиомиопатии, перикардиты, кардиомегалия, эндокардиты), обнаружить осложнения инфаркта миокарда, такие как разрыв межжелудочковой перегородки или аневризмы.
Методы лечения инфаркта миокарда
При инфаркте миокарда необходима срочная госпитализация, строгий постельный режим, применение фибринолитических средств, антикоагулянтов и антиагрегантов для растворения существующих тромбов и предотвращения новых.
Чем раньше начнется лечение инфаркта миокарда, тем больше шансов на выздоровление.
Прежде всего необходимо обеспечить обезболивание. Боль увеличивает нагрузку на сердце, повышает артериальное давление и приводит к рефлекторному сужению сосудов, что еще более ухудшает кровоснабжение сердечной мышцы.
При снижении насыщения крови кислородом проводится оксигенотерапия, которая насыщает кровь кислородом и помогает замедлить развитие некроза.
Также для выбора терапии рекомендуются различные лабораторные исследования.
Во многих случаях для восстановления кровотока в миокарде применяется хирургическое лечение. К основным оперативным методам относятся стентирование, ангиопластика и шунтирование коронарных артерий.
Стентирование
Стентирование – это метод лечения внутри сосуда, направленный на искусственное расширение суженного участка артерии. Операция проводится под рентгеновским контролем в режиме реального времени.
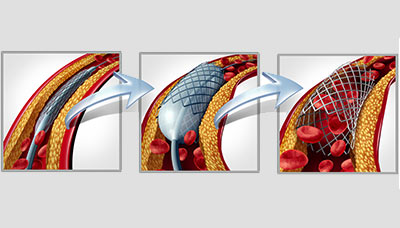
Стентирование коронарной артерии
При стентировании коронарной артерии врач вводит специальный проводник с баллоном и металлическим стентом через сосуд на бедре или руке. Стент способен изменять свои размеры, чтобы соответствовать размерам баллона и корригировать суженные участки.
Когда устройство достигает нужного места в артерии, врач раздувает баллон жидкостью, чтобы стент расширился и встал плотно внутри сосуда. Это позволяет восстановить нормальное кровообращение. После успешной установки стента проводник с баллоном удаляется.
После процедуры пациент остаётся в стационаре на несколько дней для наблюдения врачей. Стентирование является относительно безопасным и малотравматичным методом с минимальным риском осложнений.
Ангиопластика
Метод ангиопластики – это вариант лечения сосудов, который похож на метод стентирования, но менее эффективен. Суть процедуры заключается в том, что баллон без стента подводится к месту сужения артерии и раздувается, расширяя просвет сосуда.
Ангиопластика может выполняться отдельно или совместно со стентированием, лили после него, чтобы скорректировать прилегание стента к стенкам артерии. В случаях, когда подходящий стент недоступен, применяется баллонная ангиопластика.
Когда невозможно выполнить ангиопластику и стентирование (например, из-за плохого состояния сосудов, через которые нельзя получить доступ к коронарной артерии), применяется шунтирование.
Шунтирование
Шунтирование – это метод восстановления кровотока в обход пораженного участка сосуда. Он применяется в случаях, когда степень поражения артерий не позволяет использовать другие методы лечения. Суть процедуры заключается в трансплантации части собственного здорового сосуда (шунта). Маленький разрез делается на главной артерии – аорте, к которому присоединяется один конец шунта, а другой конец пришивается к разрезу на коронарной артерии ниже участка сужения или закупорки. Таким образом, кровь обходит проблемный участок и поступает к миокарду через шунт.
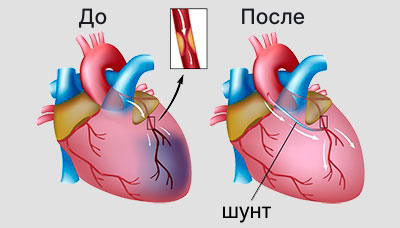
Суть процедуры шунтирования заключается во восстановлении кровотока в обход пораженного участка с помощью трансплантации собственного здорового сосуда.
Для проведения шунтирования необходимо иметь прямой доступ к сердцу через разрез или несколько отверстий в грудине (для эндоскопии).
Операцию можно провести под общим наркозом при работающем сердце, но в случаях тяжелого поражения требуется его остановка с применением аппарата искусственного кровообращения, что увеличивает риск осложнений и исключает применение эндоскопии.
Даже после успешного лечения отмерший участок миокарда не восстанавливается и превращается в рубец, а сердце становится слабее.
Меры по профилактике инфаркта миокарда и прогноз
Профилактика инфаркта миокарда включает:
- соблюдать умеренную физическую активность и здоровый образ жизни;
- отказаться от курения и употребления алкоголя;
- питаться правильно, увеличивая потребление овощей и уменьшая употребление соленой и жирной пищи;
- обеспечивать себе полноценный отдых;
- регулярно контролировать артериальное давление и уровень глюкозы в крови;
- проходить периодические обследования у терапевта или кардиолога, включая проведение ЭКГ, даже если нет жалоб на самочувствие. Это особенно важно в случае наличия инфарктов у близких родственников.
После перенесенного инфаркта миокарда необходимо:
- выполнять все предписания лечащего доктора и правильно принимать назначенные препараты вовремя;
- уделить внимание умеренным физическим нагрузкам;
- избавиться от вредных привычек полностью;
- питаться правильно, ограничивая употребление соленой и жирной пищи;
- контролировать артериальное давление и немедленно обращаться к специалисту при его отклонениях от нормы;
- проводить регулярные обследования: проверять маркеры хронических заболеваний сердца (NT-proBNP), делать общий анализ крови, проверять уровень железа и электролитов, биохимические показатели крови, углеводный и липидный обмен, уровень гормонов щитовидной железы, сдавать анализ мочи, проходить ЭКГ и эхокардиографию;
- контролировать сопутствующие хронические заболевания, если они присутствуют (сердечно-сосудистые заболевания, атеросклероз, сахарный диабет).
Примерно 30% случаев инфаркта миокарда заканчиваются смертью до госпитализации в течение часа. Смертность в первый месяц после госпитализации составляет 13–28%. Наибольшее количество смертей наблюдается среди пожилых людей.
<p Прогноз развития инфаркта миокарда зависит от типа заболевания, времени до получения медицинской помощи, метода и скорости восстановления кровотока, а также наличия сопутствующих заболеваний. Важно также следовать рекомендациям кардиолога. В каждом конкретном случае прогноз будет индивидуальным и должен быть дан только специалистом.
Комплексная реабилитация после инфаркта миокарда
- Одним из основных направлений в реабилитации после инфаркта миокарда является физическая активность. Специально разработанные комплексы упражнений помогают восстановить работоспособность сердца, укрепить мышцы и сосуды.
- Диетотерапия также имеет важное значение в реабилитации. Правильно составленное питание способствует снижению холестерина, улучшению обмена веществ и нормализации веса.
- Лекарственная терапия играет ключевую роль в предотвращении повторных сердечно-сосудистых заболеваний. Применение современных препаратов помогает контролировать артериальное давление, уровень холестерина и предотвращает образование тромбов.
Важно помнить, что реабилитация после инфаркта миокарда должна быть индивидуально подобрана и наблюдаться под постоянным контролем врачей. Только комплексный подход и соблюдение всех рекомендаций специалистов помогут пациенту быстрее вернуться к полноценной жизни и избежать возможных осложнений.
Современные технологии в лечении инфаркта миокарда
В современной медицине активно развиваются новые методы и технологии для борьбы с инфарктом миокарда. Эти инновационные подходы позволяют значительно улучшить результаты лечения и повысить выживаемость пациентов. Благодаря современным технологиям возможно быстро и эффективно восстановить кровоснабжение сердечной мышцы, минимизировать осложнения и улучшить прогноз заболевания.
Один из ключевых инновационных методов в лечении инфаркта миокарда – это использование стентирования. Технология стентирования позволяет восстановить просвет коронарной артерии и предотвратить повторное возникновение тромба, что является важным шагом в реабилитации пациента. Кроме того, широко используются современные лекарственные препараты, направленные на улучшение функции сердца и предотвращение возникновения новых инфарктов.
Важным достижением в лечении инфаркта миокарда стало применение телемедицины. Современные технологии позволяют врачам оперативно контролировать состояние пациентов и назначать необходимое лечение дистанционно. Это значительно сокращает время лечения и повышает шансы на полное восстановление после инфаркта.
Причины летальности в результате инфаркта миокарда
Когда речь идет о исходе инфаркта миокарда, необходимо учитывать различные факторы, которые могут привести к летальному исходу. Понимание этих причин поможет разработать более эффективные методы предотвращения смертности у пациентов после инфаркта.
- Нарушение кровоснабжения сердца: Одной из основных причин смертности при инфаркте миокарда является нарушение кровоснабжения сердечной мышцы. Этот фактор может привести к серьезным осложнениям, включая остановку сердца.
- Аритмии сердца: Инфаркт миокарда может вызвать нарушения ритма сердца, что ведет к серьезным осложнениям и возможной летальности. Неконтролируемые аритмии могут стать причиной смерти у пациентов после инфаркта.
- Повреждение сердечной мышцы: Последствия инфаркта миокарда могут быть настолько серьезными, что приведут к значительному повреждению сердечной мышцы. Это может снизить функциональность сердца и увеличить риск летального исхода.
Изучение данных причин смертности при инфаркте миокарда позволяет лучше понимать механизмы патологических процессов, происходящих в организме пациента после инфаркта. Это позволяет разрабатывать более эффективные методы лечения и реабилитации, направленные на снижение смертности и улучшение прогнозов для пациентов с данной патологией.
Видео по теме:
Вопрос-ответ:
Что такое инфаркт и как он возникает?
Инфаркт – это некроз тканей, вызванный нарушением кровоснабжения определенного органа или ткани. Происходит он из-за ишемии, то есть нарушения кровотока в сосудах.
Какие факторы могут способствовать развитию инфаркта?
Развитию инфаркта могут способствовать такие факторы, как атеросклероз, тромбоз, эмболия, артериальная гипертензия, диабет и другие заболевания, повреждения сосудов.
Каковы признаки инфаркта и как их можно распознать?
Признаки инфаркта могут быть различными в зависимости от органа, который поражен. Общие симптомы – сильная боль в области пораженного органа, тошнота, потеря сознания, слабость. Распознать инфаркт можно по симптомам и проведению специальных анализов и исследований.
Каковы последствия инфаркта и как их можно предотвратить?
Последствия инфаркта могут быть серьезными, включая нарушение функций органа, его отказ и даже летальные исходы. Для предотвращения инфаркта рекомендуется вести здоровый образ жизни, отказаться от вредных привычек, следить за своим здоровьем и вовремя обращаться к врачу.
Как происходит лечение инфаркта и какие методы применяются?
Лечение инфаркта зависит от его типа и степени развития. Обычно применяются методы реанимации, лекарственная терапия, хирургическое вмешательство (если необходимо), реабилитация и контроль состояния пациента.