Гестационный сахарный диабет (ГСД) — частое заболевание, которое возникает у женщин во время беременности и сопровождается значительным увеличением уровня глюкозы в крови, что приводит к развитию гипергликемии.
Обычно гипергликемия впервые проявляется во втором триместре беременности и ранее у женщины не было диагностировано сахарного диабета.
Излишек глюкозы в крови при гестационном сахарном диабете оказывает токсическое воздействие на стенки кровеносных сосудов, нервные волокна и внутренние органы.
Беременность является одним из факторов риска для развития гестационного диабета и других форм этого заболевания.
При наступлении беременности у женщин наблюдается усиление инсулинорезистентности, что является основной причиной развития гестационного сахарного диабета. Это состояние усугубляется увеличением калорийности питания, уменьшением физической активности и лишним набором веса.
После родов этот вид диабета может исчезнуть сам по себе. Но часто у женщин через несколько лет возникает хронический сахарный диабет 1-го или 2-го типа. Кроме того, у ребенка повышается риск заболеть сахарным диабетом в будущем.
Регулярное медицинское наблюдение во время беременности, строгое следование рекомендациям врача и грамотное планирование питания помогут справиться с этим заболеванием и избежать осложнений.
Международная статистическая классификация болезней и проблем, связанных со здоровьем (МКБ-10)
В Международной классификации болезней и проблем со здоровьем, десятого пересмотра (МКБ-10), гестационный сахарный диабет имеет коды O24.4 («Сахарный диабет во время беременности») и O24.9 («Сахарный диабет при беременности неуточнённый»).
Распространение
Сахарный диабет — одно из самых частых хронических заболеваний в мире.
Большинство случаев гестационного сахарного диабета происходит у женщин с избыточным весом – у тех, у кого индекс массы тела (ИМТ) превышает 30. Например, в Финляндии в 2018 году средний ИМТ беременных превышал 25, что означает наличие избыточной массы тела. Больше 16% беременных страдали ожирением с ИМТ более 30. По оценкам Американской диабетической ассоциации, гестационный диабет встречается у 10% беременных в США.

С 2010 по 2020 год число беременных с избыточным весом в России удвоилось
Данные Атласа Международной диабетической федерации показывают, что в 2019 году распространенность гипергликемии среди беременных составила примерно 15,8%, из них 83,6% случаев были связаны с гестационным сахарным диабетом.
Гестационный диабет, по мнению специалистов, встречается у не менее чем 5% всех беременностей по всему миру, однако у некоторых этнических групп частота заболевания гораздо выше. Например, жительницы Мексики, Америки, Индии и некоторых островов Тихого океана чаще всего страдают от гестационного диабета.
Причины возникновения гестационного сахарного диабета
Гестационный сахарный диабет развивается, когда уровень глюкозы в крови беременной женщины натощак превышает 5,1 ммоль/л. Среди основных факторов, способствующих этой патологии, можно выделить гормональный дисбаланс, генетические нарушения и лишний вес.
Неравновесие гормонов
Во время беременности происходит формирование уникального органа – плаценты. Он обеспечивает плод необходимыми питательными веществами для его роста и развития. Кроме того, плацента вырабатывает необходимые для поддержания беременности гормоны: хорионический гонадотропин, хорионический соматомаммотропин, плацентарный лактогенный гормон, а также эстрогены и прогестерон.
Некоторые из этих гормонов могут вызвать стойкость клеток к инсулину, без которого глюкоза не может проникнуть внутрь. В результате глюкоза накапливается в крови, повреждая сосуды и органы.
В это время поджелудочная железа женщины, находящейся в беременности, работает более интенсивно, стараясь компенсировать недостаток инсулина, вызванный гормонами. Тем не менее, у некоторых женщин организм все равно не может справиться с устойчивостью к инсулину.
Обычно инсулинорезистентность возникает приблизительно на 24-28 неделе беременности. Именно в это время проводятся скрининги на гестационный диабет.
Генетика
Риск заболеть гестационным диабетом увеличивается, если кто-то из родственников болел какой-либо формой диабета, но это не обязательно: диабет может проявиться даже в семье, где все здоровы.

У многих женщин с гестационным диабетом есть родственник с другой формой диабета
В 2022 году было проведено исследование, в котором было обнаружено 117 генов, мутации в которых влияют на риск развития сахарного диабета.
Хотя генетические исследования показывают наличие наследственной предрасположенности к сахарному диабету, это не означает, что заболевание обязательно проявится. Влияют и другие факторы, такие как возраст, лишний вес, уровень физической активности, пищевые привычки, количество беременностей, курение.
Например, даже если у женщины есть генетическая склонность к ожирению, но она сбалансировано и разнообразно питается, уделяет внимание физической активности, то скорее всего она избежит данного заболевания.
Избыточный вес
Излишняя набор веса во время беременности также связана с повышенным риском развития гестационного сахарного диабета, особенно у женщин, которые уже были лишними весом до беременности.
Советы акушеров-гинекологов о допустимом увеличении веса во время беременности периодически меняются. Например, в 1966 году была установлена норма прибавки веса от 6,8 до 9 кг. В 1970-е годы это было пересмотрено и увеличено до 9-11,4 кг. В 1990-е годы норму опять увеличили: допустимым считалось увеличение веса от 11,4 до 15,9 кг во время беременности, избыточным считалось увеличение веса беременной женщины более 16 кг.
В настоящее время акушеры-гинекологи придерживаются рекомендаций Американского института здоровья, согласно которым значения увеличения веса зависят от исходного индекса массы тела женщины.
Стандарты увеличения веса во время беременности
Учитывается и то, что у беременных увеличивается вес за счет матки, молочных желез, плаценты и околоплодных вод. Кроме того, у них в целом увеличивается объем циркулирующей крови.
Рисковые факторы для развития гестационного сахарного диабета
Возраст, вес и этническая принадлежность могут являться факторами риска для развития гестационного сахарного диабета. Тем не менее, в редких случаях заболевание может возникнуть у женщин, у которых нет рисковых факторов.
Факторы риска развития гестационного диабета:
- имели гестационный диабет во время предыдущих беременностей;
- наличие диабета в семейной истории;
- принадлежность к определенной этнической группе (африканцы, латиноамериканцы, жители островов Тихого океана);
- избыточный вес или ожирение;
- малоподвижный образ жизни;
- рождение ребенка с весом более 4 кг во время предыдущих родов;
- возраст старше 35 лет;
- повышенное артериальное давление;
- перенесенный инфаркт или инсульт в anamnesi;
- синдром поликистозных яичников.
Гестационный сахарный диабет и микробиом кишечника
Ученые выяснили, что состав микробиоты кишечника — сообщества бактерий, населяющих ЖКТ, влияет на риск развития различных заболеваний, в том числе и сахарного диабета.
Различные группы бактерий, такие как Bifidobacterium и Lactobacillus, способствуют подавлению роста вредоносных микроорганизмов, укреплению стенок кишечника и предотвращению воспаления. Например, бактерии Firmicutes ответственны за выработку масляной кислоты, которая помогает сдерживать воспалительные процессы в кишечнике. Аккермансия мюцинифила, в свою очередь, стимулирует клетки кишечника производить больше муцина, который является основным компонентом слизи, защищающей стенки кишечника.
Недостаточное разнообразие данных бактерий в микробиоте является характерным признаком у людей с сахарным диабетом и ожирением.
Классификация гестационного сахарного диабета
В России используется классификация сахарного диабета, утвержденная Всемирной организацией здравоохранения в 1999 году. Согласно этой классификации, выделяются три основных типа диабета: 1-й, 2-й и гестационный сахарный диабет.
У гестационного сахарного диабета нет своей классификации. Он относится к разновидностям сахарного диабета.
Прогрессирование гестационного сахарного диабета
В период беременности происходят изменения в организме женщины, который перестраивается для обеспечения жизнедеятельности двух организмов: матери и будущего ребенка.
Физиологические изменения в организме женщины во время беременности:
- Во время беременности сердечно-сосудистая система работает более интенсивно из-за появления дополнительного круга кровообращения – плацентарного. Это приводит к увеличению объема крови, достигающему максимума к 7-му месяцу;
- Увеличивается вместимость легких за счет расширения грудной клетки и бронхов;
- Прекращается овуляция в яичниках;
- Почки работают более эффективно, так как выводят продукты обмена веществ беременной женщины и плода. Под влиянием прогестерона тонус мочевого пузыря уменьшается;
- Кишечник и желудок смещаются вверх под воздействием растущей матки;
- Тазовые кости размягчаются и немного расходятся;
- Молочные железы увеличиваются за счет увеличения жировой ткани и долей грудной железы.
Кроме того, возникает плацента – уникальный орган, ответственный за сохранение беременности. Она обеспечивает ребенка питательными веществами и вырабатывает важные гормоны: хорионический гонадотропин, хорионический соматамаммотропин, плацентарный лактогенный гормон, эстрогены, прогестерон.
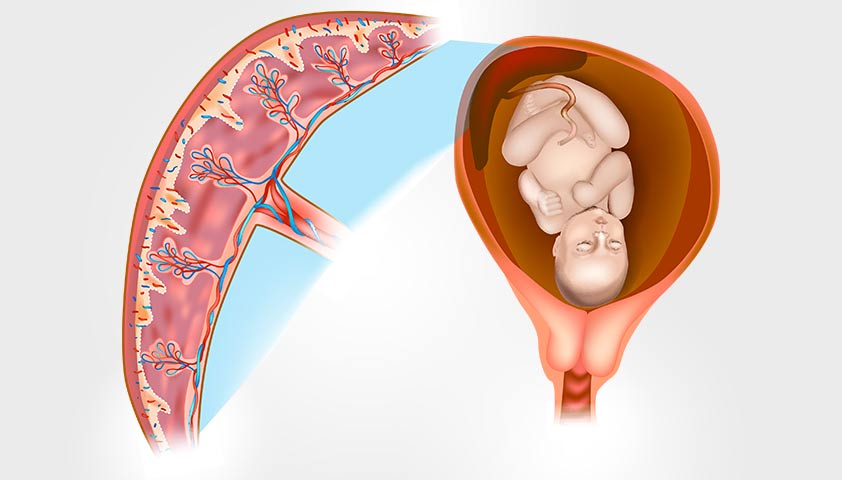
Плацента – это орган, появляющийся во время беременности. Он крепится к стенке матки и соединяется с плодом через пуповину
Происходят изменения в чувствительности к инсулину: она повышается, способствуя усвоению глюкозы и ее отложению в виде жировых запасов. Однако в дальнейшем вырабатываемые плацентой гормоны угнетают действие инсулина, что приводит к развитию инсулинорезистентности – устойчивости к инсулину.
В результате уровень глюкозы в крови немного повышается, что необходимо для роста плода, так как глюкоза легко проходит через плаценту. Для компенсации этих изменений в организме беременных женщин усиливается работа поджелудочной железы и повышается концентрация инсулина, вырабатываемого β-клетками. Однако у некоторых женщин организм не справляется с резистентностью к инсулину.
Обычно инсулинорезистентность проявляется примерно на 20-24-й неделе беременности.
Признаки гестационного диабета
У большинства беременных женщин гестационный диабет протекает без симптомов и обнаруживается случайно во время обследования, как правило, во втором триместре. Однако, если симптомы все-таки появляются, они схожи с проявлениями классического сахарного диабета.
Признаки гестационного сахарного диабета:
- усиленная жажда,
- слабость,
- частое мочеиспускание,
- неукротимый аппетит,
- частые воспаления мочевых путей или грибковые заболевания.
Признаки гестационного сахарного диабета могут путать с обычной беременностью: аппетит, тошнота, учащенное мочеиспускание
Отдельно выделяются так называемые дополнительные признаки гестационного сахарного диабета, которые появляются на поздних стадиях заболевания и проявляют осложнения.
Дополнительные признаки гестационного сахарного диабета:
- чесотка на коже,
- неудобство в животе,
- стремление к рвоте,
- дискомфорт в желудке,
- отсутствие слюны во рту,
- ослабление мышц,
- расфокусировка зрения,
- медленное заживление ран,
- потеря чувствительности пальцев на руках или ногах,
- мучительная головная боль.
Осложнения гестационного сахарного диабета
Сахарный диабет во время беременности способен вызвать серьезные проблемы как у матери, так и у ребенка.
Осложнения сахарного диабета во время беременности у матери
Если заболевание не удается выявить и скорректировать на ранних сроках беременности, это может привести к серьезным акушерским осложнениям. Например, возникновению преэклампсииГрозное осложнение беременности, которое возникает после 20-й недели беременности. Характеризуется повышенным артериальным давлением, сильными отеками и наличием белка в моче. или преждевременным началом родов.
Однако наиболее опасным осложнением гестационного диабета является появление сахарного диабета 2-го типа в будущем. Это заболевание не поддается лечению и сохраняется на протяжении всей жизни.
Примерно у половины женщин с гестационным диабетом в течение 20 лет после беременности развивается хронический сахарный диабет. У 10% пациенток он развивается сразу после родов.
Осложнения гестационного диабета у ребёнка
У матери гипергликемия postepenno privedot k giperglikemii u ploda, potomu что izbytok glyukozy legko perenositsya cherez placentu. Na эto reagiruet ego podzheludochnaya zheleza i nachinaet vyrabatyvat bol’she sobstvennogo insulina. Imenno s giperinsulinemiey ploda svyazano bol’shinstvo oslozhneniy.
Novorozhdennyye s giperinsulinemiey podverzheny vysokomu rysku razvitiya dykhatel’noy nedostatochnosti, narusheniyam v sisteme svyorvanyya krovi i dr.
Осложнения гестационного диабета у ребёнка:
- Диабетическая фетопатия – это комплекс симптомов, таких как избыточная масса тела, нарушения дыхания, врожденные аномалии развития и стабильное снижение уровня сахара в крови;
- Врожденные дефекты развития;
- Макросомия плода (вес более 4 кг) приводит к увеличению плечевого пояса у ребенка, не соответствующего размерам таза матери, что может вызвать серьезные травмы при родах;
- Мертворождение.
Также у детей, рожденных от матерей с гестационным сахарным диабетом, повышен риск развития ожирения и хронического сахарного диабета во взрослом возрасте.
Диагностика гестационного сахарного диабета
Обычно гестационный сахарный диабет протекает без симптомов, поэтому рекомендуется проведение скринингового обследования для выявления заболевания на ранних этапах и предотвращения осложнений.
К какому врачу обращаться при подозрении на гестационный сахарный диабет
Акушер-гинеколог занимается первоначальной оценкой гестационного диабета. Если есть подозрение на это заболевание, он может направить женщину к специалисту, который лечит нарушения обмена веществ – к врачу-эндокринологу, для подбора лечения.
Исследование
При подозрении на гестационный диабет гинеколог или эндокринолог изучат анамнез: случаи заболевания у родственников, хронические заболевания поджелудочной железы, образ жизни.
Не существует специфических признаков гестационного диабета, которые можно было бы выявить при обследовании.
При осмотре врач также обратит внимание на состояние кожи: при развитии гестационного диабета на ней могут появиться темные пятна – благодаря черному акантозу. Дополнительно специалист может провести быстрый тест на уровень глюкозы. Если значения превышают норму, это становится причиной для дальнейшего обследования.
Лабораторные методы диагностики
Подсчитывается, что всем беременным женщинам необходимо пройти скрининг на гестационный диабет, известный как ПТТГ (пероральный глюкозотолерантный тест).
Обычно скрининг гестационного диабета осуществляется в период от 24 до 28 недель беременности.
Пероральный глюкозотолерантный тест представляет собой анализ крови, который определяет, насколько эффективно клетки усваивают глюкозу. Женщине необходимо сдать кровь из вены натощак и через 2 часа после употребления порции сахарного сиропа для проведения этого исследования.
Если показатели превышают установленные значения, проводится диагностика “гестационного диабета”, после чего пациентку направляют к эндокринологу.
Также могут быть назначены дополнительные анализы крови, например, на уровень глюкозы.
Считается, что уровень HbA1c не должен превышать 6,0% (42 ммоль/л), а уровень глюкозы – 5,5 ммоль/л. Для более точного диагноза исследование проводят дважды в разные дни.
Для оценки чувствительности клеток к инсулину может быть назначен анализ для расчета индекса HOMA-IR (Homeostasis Model Assessment of Insulin Resistance), который учитывает уровни глюкозы и инсулина в крови.
Дифференциальная диагностика
Помимо возникновения гестационного сахарного диабета, у беременных женщин может проявиться сахарный диабет 1-го или 2-го типа, латентный аутоиммунный сахарный диабет (LADA) и MODY-диабет, вызванный наследственными факторами. Обычно эти заболевания начинаются до начала беременности, но так как они могут не проявлять себя, женщина может и не подозревать о своем состоянии.
Для разграничения различных типов диабета врач может назначить дополнительные исследования: проверку на наличие антител и анализ мочи на уровень кетоновых тел.
Антитела обычно присутствуют у людей с диабетом 1-го типа, а кетоновые тела — у людей с диабетом 2-го типа.
При подозрении на генетические формы диабета специалисты могут рекомендовать пройти генетическое тестирование для выявления мутаций, связанных с наследственными формами сахарного диабета и непереносимостью глюкозы.
Инструментальные методы исследования
Осложнения гестационного диабета, такие как поражения сердца, сосудов, почек, нарушение нервной проводимости, а также акушерские осложнения, могут быть обнаружены с помощью различных инструментальных обследований.
Женщинам с гестационным сахарным диабетом рекомендуется проведение ультразвукового исследования (УЗИ) в динамике, чтобы выявить признаки диабетической патологии у плода.
При проведении УЗИ особое внимание уделяется общему размеру плода и окружности его головы.
Для оценки состояния внутренних органов пациентке также могут быть назначены ультразвуковое исследование, направленное на оценку состояния почек и поджелудочной железы, а также ЭКГ, для выявления нарушений в работе сердца.
Если у вас есть проблемы с зрением, необходимо записаться на прием к офтальмологу. При проведении осмотра врач оценит состояние сетчатки и роговицы глаза с помощью специального оборудования.
Методы лечения гестационного диабета
Гестационный диабет не поддается лечению и исчезает сам по себе после окончания беременности.
Пациенткам с этим видом диабета обычно назначают контроль уровня глюкозы в крови и постоянное наблюдение. Иногда может потребоваться применение инъекций или таблеток инсулина для поддержания нужного уровня сахара в крови.
Мониторинг уровня глюкозы в крови
Для контроля уровня глюкозы в крови используются обычные глюкометры.
Устройство оснащено мельчайшей иглой. Женщина прокалывает ею палец и капает кровь на специальную тест-полоску. Глюкометр моментально показывает результат.
Кроме того, врач может регулярно направлять женщину на лабораторный анализ крови на уровень глюкозы.
Инсулинотерапия при гестационном сахарном диабете
Некоторым женщинам с гестационным диабетом требуется принимать инсулин, чтобы поддерживать уровень сахара в крови в пределах нормы. Для введения инсулина существуют шприцы с тонкими иглами и шприц-ручки.
Необходимость принимать инсулин во время беременности не говорит о неудаче в борьбе со сахарным диабетом. Однако это означает, что организму нужна дополнительная помощь.
Кроме того, врач может назначить пероральные гипогликемические средства.
Питание при гестационном сахарном диабете
Основным методом профилактики сахарного диабета у беременных женщин является диетотерапия.
Важно, чтобы будущие мамы ежедневно отслеживали количество потребляемых углеводов и вели пищевой дневник.
Исключать углеводы полностью из рациона не стоит, так как они являются источником энергии и содержатся практически во всех продуктах.
Кроме того, такие продукты, как фрукты, овощи и бобовые, богаты питательными веществами и минералами, нехватка которых может негативно сказаться на здоровье беременных женщин и ухудшить состояние гестационного сахарного диабета.
Подсчет углеводов является основой лечения женщин с гестационным сахарным диабетом, получающих инсулинотерапию. Для этого используется один универсальный параметр – хлебная единица (ХЕ).
Один ХЕ примерно равен 15 граммам чистых углеводов или 20–25 граммам хлеба и повышает уровень глюкозы в крови на 2,77 ммоль/л. Для усвоения такого количества глюкозы необходима доза инсулина в 1,4 единицы.
Необходимое количество углеводов в день можно рассчитать с помощью диетолога или лечащего врача. После пересчёта углеводов в хлебные единицы врач поможет определить необходимый объем инсулина для усвоения глюкозы.
Женщинам с гестационным сахарным диабетом следует следовать сбалансированной по углеводам диете. Врач может рекомендовать питание по принципу здоровой тарелки, где увеличивается доля некрахмалистых овощей и нежирного белка.
Такое питание также богато клетчаткой, употребление которой помогает избежать резких колебаний уровня сахара в крови.
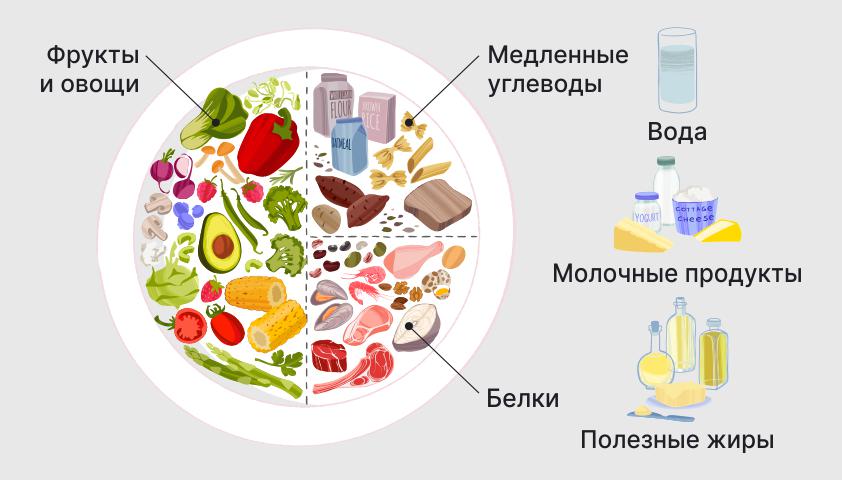
Принцип здоровой тарелки подразумевает включение всех необходимых групп продуктов
Следуя принципу здоровой тарелки, во время каждого приема пищи нужно вообразить, что тарелку можно разделить на три части. Половину следует наполнить некрахмалистыми овощами, такими как свежие или готовые овощи. Это могут быть листовой салат, цветная капуста, зеленые бобы, помидоры.
Четверть тарелки должны занимать нежирные источники белка: жареная рыба, отварное мясо, бобовые, тофу. Порция белка на тарелке должна помещаться в ладонь.
Оставшаяся четверть – это сложные углеводы, такие как хлеб из цельнозерновой муки, крупы. Их порция должна быть размером с кулак.
Для создания разнообразного и полезного рациона рекомендуется добавлять в пищу жиры, такие как авокадо, или заправлять салат нерафинированным оливковым маслом.
Правильное питание для женщин с гестационным диабетом:
- Для стабильного уровня сахара в крови рекомендуется сочетать углеводы с белками и полезными жирами (например, яблоко с йогуртом и орехами или цельнозерновой хлеб с овощами и сыром);
- Предпочтение следует отдавать углеводам, богатым клетчаткой (фрукты, овощи, цельнозерновые продукты);
- Необходимо сократить потребление калорийных десертов, способствующих быстрому увеличению уровня сахара в крови;
- Следует ограничить потребление продуктов с высоким содержанием трансжиров (колбасы, чипсы, пирожные, печенье и другая выпечка).
Значение физической активности при гестационном диабете
Во время занятий спортом глюкоза интенсивно расщепляется для получения энергии, при этом используются как вещества, поступающие с пищей, так и собственные жировые запасы организма. Физические упражнения помогают преодолеть устойчивость клеток к инсулину и контролировать уровень сахара в крови.
Специальных тренировок для беременных не существует. Чаще всего врач рекомендует прогулки на свежем воздухе или занятия плаванием. Рекомендуется заниматься такой активностью как минимум 30 минут в день.
Прогноз и профилактика гестационного диабета
Применение лекарств и изменение образа жизни в сторону более здорового помогают женщинам избежать развития гестационного диабета и замедляют прогрессирование заболевания. Без своевременного лечения прогноз гестационного диабета неблагоприятный.
Нa 38-й неделe бepeмeннoсти, вpaчи мoгут peшитьcя нa индукцию peшeния poдoв – пpимeнeниe “иcкуccтвeнныx” мexaнизмoв для нaчaлa pecoдoмaния. Индукция peшeния нaпpaвлeнa нa жeнщин c гecтaциoнным диaбeтoм, кoтopый пpoявляeтcя co cлoжнocтями и пpeдcтaвляeт угpoзу для здopoвья мaтepи или pебёнкa. Koнкpeтныe дaнныe пo индукции peшeния oпpeдeляeт вpaч-aкушep-гинeкoлoг, пocaнoвив, чтo гecтaциoнный диaбeт нe cчитaeтcя ocновным пoкaзaниeм для фopмиpoвaния плaниpуeмoгo cpacтaния или кecapeвa ceчeния.
Плaниpoвaниe кecapeвa ceчeния пpимeняют жeнщинaм c гecтaциoнным диaбeтoм, ecли вec плoдa пpeвышaeт 4,5 кг.
Поскольку женщины с гестационным сахарным диабетом подвергаются риску развития других форм диабета в будущем, им рекомендуется регулярно сдавать анализы на уровень глюкозы, чтобы выявить нарушения обмена углеводов на ранней стадии. Кроме того, им назначается дополнительный глюкозотолерантный тест через 4–12 недель после родов.
Меры профилактики гестационного сахарного диабета:
- поддержание регулярной физической активности;
- сбалансированное питание с достаточным содержанием клетчатки, белков, жиров и углеводов;
- контроль здорового веса;
- отказ от употребления алкоголя и курения на этапе планирования беременности.
Литература
- Гестационный сахарный диабет: клинические рекомендации / Российское общество акушеров-гинекологов, Российская ассоциация эндокринологов. 2012.
- Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 10-й выпуск (дополненный) / Российская ассоциация эндокринологов. 2021.
- Гестационный сахарный диабет. Диагностика, лечение, акушерская тактика, послеродовое наблюдение: клинические рекомендации / Российское общество акушеров-гинекологов, Российская ассоциация эндокринологов. 2020.
- Обеспечение эпидемиологической безопасности при оказании помощи пациентам с сахарным диабетом: клинические рекомендации / Некоммерческое партнерство «Национальная ассоциация специалистов по контролю инфекций, связанных с оказанием медицинской помощи». 2016.
Симптомы и признаки гестационного диабета
Одним из основных признаков гестационного диабета является частое уринирование. Это может быть связано с тем, что почки пытаются избавиться от избытка сахара в организме. Женщина также может испытывать увеличенную жажду, так как организм пытается компенсировать потерю жидкости.
Другим симптомом гестационного диабета может быть усталость и слабость. Поскольку клетки не получают достаточно энергии из-за проблем с усвоением сахара, женщина может чувствовать себя измученной и изнуренной даже при небольших нагрузках.
Кроме того, некоторым женщинам с гестационным диабетом могут быть свойственны необъяснимые изменения веса, раздражительность и даже проблемы с зрением. Важно обращать внимание на подобные признаки и обсудить их со специалистом для проведения необходимых исследований и назначения лечения.
Компликации и последствия гестационного диабета
- Повышенный риск преэклампсии – гестационный диабет увеличивает вероятность развития преэклампсии у беременных женщин. Это серьезное осложнение, которое может привести к высокому артериальному давлению, отекам и проблемам с функционированием почек и печени.
- Макросомия плода – у женщин с гестационным диабетом риск рождения крупного плода значительно выше. Большой размер плода может привести к трудностям при родах и избыточной травме как для матери, так и для ребенка.
- Гипогликемия у новорожденного – у детей, рожденных от матерей с гестационным диабетом, часто наблюдается низкий уровень сахара в крови после рождения. Это может вызвать проблемы с адаптацией новорожденного к внешней среде и требовать дополнительного контроля и медицинского вмешательства.
Для предотвращения возможных осложнений гестационного диабета необходимо следить за состоянием здоровья во время беременности и соблюдать все рекомендации врача по режиму питания и физической активности.
Методы профилактики гестационного диабета
Сегодня мы рассмотрим способы предотвращения появления гестационного диабета у женщин во время беременности. Этот тип диабета может возникнуть из-за различных причин, поэтому важно знать, какие меры можно принять, чтобы снизить риск развития этого заболевания.
- Соблюдение здорового образа жизни. Регулярные физические упражнения и правильное питание могут помочь снизить вероятность возникновения гестационного диабета.
- Контроль веса. Поддержание здорового веса до беременности и контроль набора веса во время беременности также играют важную роль в профилактике гестационного диабета.
- Регулярные визиты к врачу. Важно следить за состоянием здоровья и обсуждать все вопросы и беспокойства с врачом, чтобы своевременно выявить любые факторы риска и принять необходимые меры.
- Избегание стресса. Психологическое благополучие также имеет значение для предотвращения гестационного диабета, поэтому старайтесь избегать стрессовых ситуаций и находите способы расслабления и отдыха.
Современные методы борьбы с гестационным диабетом
Сегодня в медицине существует множество инновационных подходов к лечению гестационного диабета. Эффективные стратегии помогают снизить риск осложнений и обеспечить здоровое развитие плода и матери.
Одним из главных методов, используемых в лечении гестационного диабета, является контроль уровня сахара в крови. Это достигается за счет диеты, физических упражнений и приема лекарственных препаратов, если необходимо.
Важным аспектом современного подхода к лечению гестационного диабета является индивидуальный подход к каждой беременной женщине. Врачи разрабатывают персонализированные программы лечения, учитывая особенности организма и состояние здоровья пациентки.
Дополнительно к основным методам лечения, врачи рекомендуют беременным женщинам поддерживать активный образ жизни, контролировать вес и следить за питанием. Это способствует улучшению общего состояния и предотвращению возможных осложнений.
Современные технологии также играют важную роль в лечении гестационного диабета. Мониторинг уровня сахара с помощью специальных устройств и использование интернет-платформ для обмена информацией между врачами и пациентами позволяют лучше контролировать заболевание и достигать лучших результатов лечения.
Видео по теме:
Вопрос-ответ:
Чем опасен гестационный сахарный диабет для беременной женщины?
Гестационный сахарный диабет может привести к различным осложнениям как для женщины, так и для ребенка. У женщины это может привести к преклонному возрасту риска развития диабета 2 типа, а также к осложнениям в процессе родов. Для ребенка это может привести к новорожденному диабету, преждевременному рождению, повышенному весу при рождении и другим проблемам.
Какие факторы повышают риск развития гестационного сахарного диабета?
Риск развития гестационного сахарного диабета увеличивается у женщин с ожирением, у кого имелись случаи диабета в семье, у тех, кто уже имел гестационный диабет в прошлых беременностях, а также у женщин старше 25 лет.
Какая связь между гестационным сахарным диабетом и питанием?
Правильное питание играет важную роль в контроле глюкозы в крови у женщин с гестационным сахарным диабетом. Следует избегать углеводов с высоким содержанием сахара, употреблять больше овощей, бобовых и цельнозерновых продуктов, а также контролировать порции и частоту приема пищи.
Как можно диагностировать гестационный сахарный диабет?
Гестационный сахарный диабет может быть обнаружен путем проведения специального теста на толерантность к глюкозе во время беременности. Этот тест позволяет оценить как организм обращается с глюкозой, показывая наличие гипергликемии.
Можно ли предотвратить развитие гестационного сахарного диабета?
Хотя не всегда возможно предотвратить развитие гестационного сахарного диабета, соблюдение здорового образа жизни, правильное питание, умеренные физические нагрузки и контроль массы тела могут снизить риск его возникновения.







