Нейроны в головном мозге взаимодействуют между собой посредством электрических импульсов. Два контролирующих их системы – возбуждающая и тормозящая, поддерживают их активность. При возникновении эпилепсии баланс между этими системами нарушается, возбуждающая начинает преобладать, и группы нейронов в различных областях мозга генерируют мощные электрические разряды, передающие сигналы к нервным центрам и мышцам тела. Это является причиной эпилептического приступа, который обычно сопровождается судорогами, неординарными движениями конечностей и потерей сознания.
Эпилептический припадок можно сравнить со стихией в природе или кратковременным замыканием в электрической цепи.
Происхождение слова “эпилепсия” связано с древнегреческим ἐπίληπτος – “схваченный, пойманный, застигнутый”.
Возникновение заболевания возможно в любом возрасте, как у взрослых, так и у детей. Есть виды эпилептических синдромов, которые проявляются только в детстве (они называются возрастзависимыми): в таких случаях судороги начинаются с рождения, а к 18-19 годам наступает самопроизвольное выздоровление.
У части пациентов с эпилепсией (по разным данным, у 10-45% людей) судороги происходят исключительно в ночное время. Неофициально это называется ночной эпилепсией. Припадки возникают в глубокой фазе сна, при внезапном ночном пробуждении, при раннем, особенно насильственном, пробуждении, также их может спровоцировать недостаток сна.
По данным Всемирной организации здравоохранения, годовой диагноз эпилепсии ставится у 5 миллионов человек. В странах с высоким уровнем дохода ежегодно зарегистрировано 49 новых случаев заболевания на 100 тысяч человек. В странах с низким и средним уровнем дохода это число может составлять до 139 случаев на 100 тысяч человек. Причиной этого является недостаточное развитие медицины, высокая распространенность инфекций, которые могут вызвать эпилепсию, вредные привычки и более высокий уровень травматизма.
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10), эпилепсию обозначают кодами в рубриках G40 (“Эпилепсия”) и G41 (“Эпилептический статус”).
Основные причины возникновения эпилепсии
Различные факторы могут стать провокаторами патологической активности клеток головного мозга, приводящей к развитию эпилепсии.
Генетические факторы. Согласно различным источникам, вероятность унаследовать заболевание от родителей составляет от 3 до 10 процентов. Эпилепсия может быть симптомом различных наследственных патологий, вызванных генетическими и хромосомными мутациями, таких как синдромы Дауна, Ангельмана, нейрофиброматоза, туберозного склероза.
Последствия травм и токсикозов во время беременности и родов. Развитию заболевания могут способствовать кислородное голодание (гипоксия) плода, воздействие алкоголя и наркотиков на организм матери, а также травмы, полученные в процессе родов.
Повреждения головного мозга в течение жизни. Эпилепсия может быть вызвана черепно-мозговыми травмами, инфекциями (менингит, ВИЧ, вирусный энцефалит), острыми или хроническими отравлениями (алкоголем, наркотиками, угарным газом, ртутью; интоксикация организма при тяжелых заболеваниях печени и почек), инсультом, опухолями головного мозга.
Признаки эпилепсии
Главный признак эпилепсии – приступ.
Раньше эту болезнь называли “падучей” из-за того, что во время приступа человек падает на землю.
Для большинства людей слово «эпилепсия» ассоциируется с образом человека, который страдает судорогами и изо рта идет пена. Однако не все эпилептические приступы проявляются так ярко, иногда их трудно определить как симптомы заболевания. Поэтому важно обращать внимание на необъяснимые эмоции, боли в голове и теле, а также нарушения памяти и сознания.
Признаки эпилептического приступа могут быть следующими:
- головная боль;
- расфокусировка взгляда и потеря концентрации;
- нарушения в восприятии личности;
- навязчивые мысли, неадекватное поведение, эйфория;
- необоснованная тревога, раздражительность, нервозность;
- судороги;
- утрата сознания;
- галлюцинации.

Существуют древние записи о приступах эпилепсии, которые были сделаны задолго до нашей эры. Изображение: Коллекция Веллком, CC BY 4.0
Разновидности эпилептических приступов
Эпилептические приступы подразделяют на две основные группы – фокальные и генерализованные.
Фокальные припадки возникают из-за расстройства в определённом участке мозга и часто начинаются с определённых повторяющихся ощущений, которые называют аурой: тревожностью, изменениями вкусов и запахов, головокружением, повышением температуры тела, дежавю ДежавюОшибкой мозга, который перестраивает кратковременную память в долгосрочную. В результате настоящий момент воспринимается как воспоминание и возникает ощущение, что человек уже когда-то это видел..
Иногда эпилептические припадки бывают легкими (при сохранении сознания) или тяжелыми (с потерей сознания). В обоих случаях человек с приступами эпилепсии может испытывать необоснованную злость, страх или тревогу, сталкиваться с визуальными или слуховыми галлюцинациями, слышать звон в ушах, ощущать непривычный вкус во рту или жжение и зуд по всему телу. Во время припадка он может неосознанно дергать руками и ногами, поворачивать или бросать голову, бессвязно произносить слова.
Генерализованный приступ происходит, когда оба полушария мозга вовлечены в процесс, поэтому симптомы могут быть самыми разнообразными. В отличие от фокального приступа, у генерализованного не бывает “ауры”, он происходит внезапно.
Генерализованные припадки делятся на следующие виды:
- Абсансы (от франц. absence — “отсутствие”) — вид эпилептических припадков без судорог. Бывают типичные и сложные. Во время типичного абсанса человек замирает, его взгляд становится неподвижным, на внешние стимулы не реагирует. Сложные абсансы могут сопровождаться закатыванием глаз, автоматическими движениями языком, губами, конечностями. После нескольких секунд сознание возвращается, и он не помнит о приступе. Такие припадки могут повторяться десятки или даже сотни раз в течение дня, чаще у детей и подростков, реже у взрослых;
- Миоклонические припадки — непроизвольные подергивания и сокращения группы мышц или всего тела, чаще всего длится несколько секунд;
- Атонические припадки — припадки, при которых мышцы тела резко расслабляются на короткое время. Человек может упасть и получить травму;
- Клонические припадки — быстрые и нерегулярные мышечные сокращения. Человек может откинуть руки назад, быстро мигать, бросать голову, совершать непроизвольные жевательные движения;
- Тонические припадки — резкие и длительные (до минуты) сокращения мышц. Тело может выгнуться в дугу назад, застывая в этой позе;
- Тонико-клонические припадки — припадки, которые проходят через две фазы. Во время тонической фазы тело судорожно вытягивается, человек может вскрикнуть, челюсть сжимается, дыхание замедляется, он теряет сознание. Во время судорожной фазы у него дергаются конечности, язык, иногда идет пена изо рта, происходит непроизвольное мочеиспускание и дефекация. Этот припадок может продолжаться несколько минут.
Припадки могут начаться внезапно,но иногда их появление может быть вызвано ярким мигающим светом, громкой музыкой с усиленным ритмом, резкими звуками, теплой или холодной водой, высокой температурой, умственным напряжением, определенными движениями.

Недомогания, кратковременная амнезия, запутанные мысли и нарушение внимания могут свидетельствовать о наличии эпилепсии
Категоризация эпилепсии
Эпилепсия бывает идиопатической (врождённой), симптоматической (приобретённой) или криптогенной (с неустановленной причиной). В первом случае у человека отсутствуют органические поражения мозга или патологии, вызывающие заболевание, и имеется генетическая предрасположенность к болезни. Во втором случае приступы происходят из-за органических повреждений головного мозга – опухолей, аномалий развития, травм, инсультов, алкогольной или наркотической зависимости. Криптогенная эпилепсия, при которой даже тщательное обследование не способно выявить причину, является одной из самых сложных патологий ЦНС.
Болезнь классифицируется по причине возникновения и по характеру припадков.
По типу приступов:
- фокальная эпилепсия;
- генерализованная;
- комбинированная (объединяет признаки генерализованной и фокальной);
- неуточнённая.
Причины развития эпилепсии могут быть разнообразны:
- Генетические факторы и наследственные заболевания могут спровоцировать возникновение эпилепсии.
- Структурные нарушения мозга, вызванные травмой, инсультом или опухолью, также могут быть причиной заболевания.
- Метаболические нарушения, такие как неправильный обмен веществ, могут привести к неправильной работе мозга, что вызывает эпилепсию. Например, нарушение обмена аминокислот, уремия или порфирия могут быть факторами развития этого заболевания.
- Инфекционные заболевания, такие как менингит, СПИД или вирусный энцефалит, могут стать причиной инфекционной эпилепсии.
- Иммунные нарушения, когда иммунная система атакует собственные клетки, могут также вызвать появление эпилепсии.
- Есть и случаи, когда причина эпилепсии остается неизвестной.
Существует несколько уровней классификации эпилепсий:
- Определяется вид приступа (генерализованный, фокальный или неизвестного происхождения).
- Определяется вид эпилепсии (фокальная, генерализованная, комбинированная или неизвестного происхождения).
- Устанавливается эпилептический синдром (состояние, которое возникает при повреждении или заболевании мозга).
- Определяется причина нарушения.
Диагностика эпилепсии
Не каждый приступ судорог, включая потерю сознания, означает наличие эпилепсии: согласно данным ВОЗ, 10% людей переживают подобные приступы по разным причинам хотя бы один раз в жизни. Они могут быть вызваны, например, высокой температурой. Диагноз эпилепсии ставится, если человек перенес как минимум два приступа, между которыми прошло менее 24 часов. Лечением этого заболевания занимаются неврологи или эпилептологи.
Обследование
Будет лучше, если пациент придет на прием к врачу в сопровождении человека, который был свидетелем приступа. Так врачу будет легче собрать достоверные и подробные данные о ситуации. Кроме того, рекомендуется записать видео приступа на смартфон, чтобы показать специалисту.
Во время приема врач может задать следующие вопросы:
- Когда начались эпилептические приступы?
- Под какими условиями и с какой периодичностью они возникают?
- Каковы признаки и продолжительность приступов?
- Есть ли случаи эпилепсии среди близких родственников?
- Какие другие заболевания имеет пациент?
- Какие лекарства принимает сейчас и сохраняются ли при этом приступы?
- Были ли в прошлом травмы и заболевания, которые могли спровоцировать эпилепсию?
Методы диагностики исследования
Главный метод диагностики эпилепсии – электроэнцефалография (ЭЭГ). Устройство для проведения ЭЭГ регистрирует электрические импульсы, возникающие в мозге. Они передаются от электродов, закрепленных на голове пациента, к компьютеру и отображаются на экране в виде волн – энцефалограммы. Она помогает специалисту распознать признаки эпилептической активности в мозге и увидеть, в каких его участках располагаются патологические очаги, даже в то время, когда у человека нет приступа.
Сначала пациенту делают 30-минутную рутинную запись ЭЭГ. Если она не содержит достаточно информации, невролог направит на ночной мониторинг. Он проводится в условиях стационара, во время исследования врач следит за спящим пациентом и контролирует работу датчиков. ЭЭГ безопасна как для взрослых, так и для детей, у этого метода исследования почти нет противопоказаний.
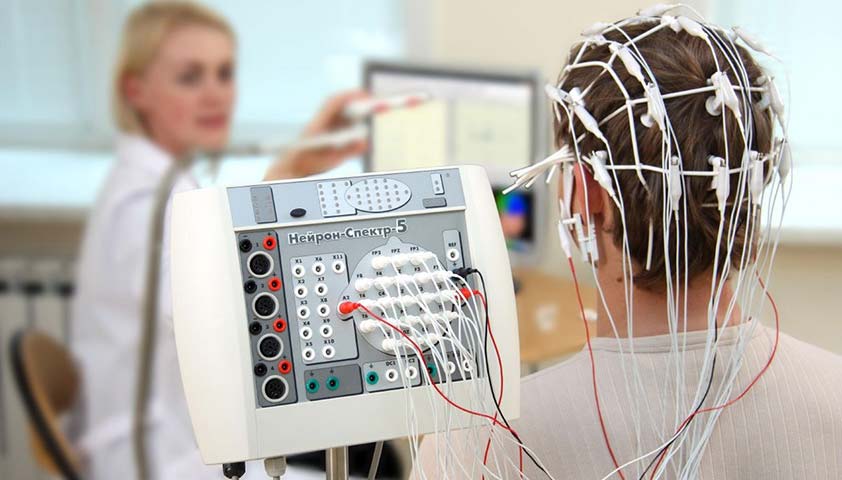
Исследование энцефалограммы является безвредным и практически не имеет противопоказаний. На фото: Baburov, CC BY 4.0
Для уточнения диагноза часто назначается компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) головного мозга. Эти методы позволяют выявить опухоли, следствия инсульта и травмы, аневризмы и другие патологии, которые могут быть связаны с развитием эпилепсии. Также в рамках диагностики могут применяться реоэнцефалография и ангиография сосудов головного мозга. С помощью этих исследований возможно выявить нарушения кровообращения в области мозга.
Лабораторная диагностика
Отсутствует характерных биомаркеров для диагностики эпилепсии. Однако врач может назначить специальные исследования, чтобы оценить общее состояние пациента и исключить другие заболевания, которые могут быть причиной необычной активности нейронов в мозге.
Эпилептический приступ может возникнуть из-за острой интоксикации психоактивными веществами или абстинентного синдрома при наличии зависимости от алкоголя.
При подозрении на инфекционное происхождение эпилепсии врач может назначить дополнительные анализы.
Если у пациента есть признаки клещевого энцефалита или болезни Лайма, или если в прошлом он переносил такие инфекции, рекомендуется провести целенаправленные обследования.
Последствия и осложнения эпилепсии
По данным медицинской статистики, люди, страдающие от эпилепсии, умирают в молодом возрасте в 2-7 раз чаще, чем средний показатель в популяции. Причиной этого являются осложнения заболевания, высокий риск получения травм и суициды. Без адекватного лечения эпилепсия прогрессирует, припадки становятся более частыми.
Эпилепсия может вызвать следующие осложнения:
- депрессия, тревожные расстройства и нарушения личности;
- гипоксия и отёк мозга, возникающий из-за повреждения нервных волокон во время приступов;
- аспирационная пневмония, которую вызывают слизь, кровь и рвотные массы, попадающие в дыхательные пути во время припадка.
Кроме того, люди, страдающие от этого заболевания, могут быть подвержены синдрому внезапной смерти при эпилепсии (СВСЭП) — смерть без очевидной причины. В основном он угрожает молодым пациентам, у мужчин этот синдром встречается чаще, чем у женщин.
Эпилептический статус
Эпилептический статус – это длительное проявление или последовательность припадков, длительностью более 30 минут. Это состояние встречается у 15-20 человек на 100 тысяч. После припадков организм не возвращается к нормальному состоянию. Во время судорог нарушается дыхание и кровообращение, что может привести к кислородному голоданию и отеку мозга. Повышение температуры тела и ацидоз, вызванный длительным напряжением мышц, приводят к нарушениям в крови. Человек с эпилептическим статусом требует госпитализации, так как это состояние непосредственно угрожает его жизни!
Осложнения после приступов эпилепсии
Во время приступа человек лишает себя контроля над своим телом и, упав, может получить ушибы, переломы, черепно-мозговые травмы. Люди, страдающие от эпилепсии, чаще подвергаются ожогам, а также тонут – приступ может привести к смерти во время купания не только в море, но и в собственной ванной. Кроме того, согласно исследованиям, пациенты с эпилепсией в 3-5 раз чаще совершают самоубийство.
Категории инвалидности при эпилепсии
Часто люди, страдающие от эпилепсии – как дети, так и взрослые – могут вести нормальную жизнь, хоть и с некоторыми ограничениями: учатся, работают, создают семьи, отдыхают.
Однако некоторые формы эпилепсии требуют оформления инвалидности. Это происходит в следующих случаях:
- частые эпилептические приступы;
- изменения в поведении, нарушения психики, ухудшение когнитивных функций;
- сочетание эпилепсии с нарушениями зрения, слуха или двигательными нарушениями.
Для получения инвалидности проводится медико-социальная экспертиза.
Группы инвалидности по результатам экспертизы:
- 3-я группа инвалидности назначается при частоте генерализованных приступов 2-3 раза в месяц, фокальных – 3-4 раза в день, эпилептического статуса – 1 раз в 4-6 месяцев. Внимание и память умеренно снижены, уменьшается работоспособность и продуктивность;
- 2-я группа инвалидности назначается при частоте генерализованных приступов 4 и более раз в месяц, фокальных – 5 и более раз в день, эпилептического статуса – 1 раз в 2-3 месяца. Показатели внимания значительно ухудшаются, память умеренно снижена;
- 1-я группа инвалидности присваивается при резком снижении памяти и внимания, потере прежних навыков и знаний, неспособности ухаживать за собой, неадекватном поведении, апатии, галлюцинациях. Частота приступов в данном случае не имеет значения.
Группировки присваиваются только взрослым лицам старше 18 лет, младенцам же назначается статус «ребенок-инвалид».
Подходы к лечению эпилепсии
Различные формы эпилепсии успешно реагируют на терапию – количество приступов уменьшается или исчезает полностью, наступает продолжительный период ремиссии. Врачи называют это явление “разрешением” эпилепсии. Этого можно достичь, если у пациента нет приступов более 10 лет и он прекратил прием противоэпилептических препаратов более 5 лет. В случае эпилептического синдрома, связанного с возрастом, ремиссия может наступить естественным путем по мере взросления.
Подходы к фармакотерапии
Препараты от эпилепсии (ПЭП) могут помочь у 60-70% пациентов достичь стойкой ремиссии или существенно снизить частоту приступов. В России зарегистрировано более 20 таких препаратов. Медицинский специалист подбирает лекарственное средство и дозировку для каждого пациента индивидуально. Рекомендуется начать с приема одного препарата: монотерапия менее токсична и дает хороший результат. Однако, если при длительном приеме одного препарата происходит привыкание и лечебный эффект уменьшается, то лекарство заменяют или комбинируют с другими ПЭП.
Лечение проводится по следующему плану:
- Подбор препаратов и дозировок. Начинают с одного препарата и небольших доз, постепенно подбирая оптимальную (этот процесс может занять от 1 до 6 месяцев).
- Регулярное лечение (3-5 лет).
- Постепенное снижение доз препаратов при отсутствии приступов в течение длительного времени и нормализации данных ЭЭГ (до 5 лет).
Решение о выборе препарата, изменении дозировки или отмене лекарств должен принимать лечащий врач. Не стоит самостоятельно отменять препараты или уменьшать дозу, так как это может вызвать приступ эпилепсии.
Пациентам с диагнозом эпилепсии рекомендуется проводить терапевтический лекарственный мониторинг, чтобы корректировать лечение индивидуально. Этот мониторинг необходим для определения оптимальной дозы, если существуют подозрения на токсичность лечения из-за высокой концентрации препарата, при беременности, переходе в другую возрастную группу и в случае продолжения эпилептических припадков при соблюдении всех медицинских рекомендаций.
Хирургическое лечение
В 20-30% случаев лечение лекарствами не приносит ожидаемого результата. Это состояние известно как фармакорезистентность, когда организм не реагирует на медикаменты. Для таких пациентов рекомендуется пройти обследование в специализированных центрах по эпилепсии или нейрохирургии, где принимается решение о возможной операции на мозге. Хирурги могут удалить определенную область мозга или новообразование, вызывающие судороги. Однако это возможно только в случае, если определен участок с нарушениями электрической активности.

Результативность операции зависит от возраста: молодые пациенты лучше реагируют на лечение
Операцию не проводят, если:
- зона эпилепсии не определена;
- у пациента имеются серьезные психические заболевания;
- выявлены прогрессирующие сопутствующие заболевания: острая или тяжелая почечная недостаточность, неуправляемый сахарный диабет, декомпенсированная дыхательная и сердечная недостаточность и другие.
Другие методы лечения
В случае невосприимчивости пациента с эпилепсией к лекарственным препаратам и невозможности проведения стандартной операции, могут быть назначены VNS-терапия (электростимуляция блуждающего нерва) и DBS-терапия (стимуляция ядер таламуса, отдела головного мозга, ответственного за передачу информации от органов чувств).
При проведении ВНС-терапии на шее пациента устанавливается небольшой генератор, который отправляет электрические импульсы в блуждающий нерв, а затем они направляются в области мозга, отвечающие за приступы. При ДБС-терапии электроды вживляются в головной мозг. Электростимуляция помогает активизировать тормозные нейромедиаторы, что позволяет уменьшить или совсем устранить аномально повышенную активность нейронов.
Рекомендации по питанию при эпилепсии
Есть точка зрения, что эпилептические припадки могут быть вызваны неправильным питанием, поэтому пациентам, особенно тем, у кого фармакорезистентная эпилепсия, могут посоветовать кетогенную диету и её варианты. При таком рационе жиры увеличиваются, а белки и углеводы, наоборот, уменьшаются. Жиры в процессе переработки превращаются в кетоновые тела, которые обеспечивают мозг энергией и снижают судорожную активность. Эту диету рекомендуется дополнять витаминами и минералами. По большей части этот метод помогает детям, но иногда его также рекомендуют и взрослым.
Оказание первой помощи при приступе эпилепсии
Любой может оказаться свидетелем эпилептических судорог. Для неподготовленного человека это может показаться страшным. Очень важно знать базовые правила, чтобы помочь в случае припадка и не усугубить ситуацию.
Что делать в случае эпилептического припадка у человека:
- Обеспечить поддержку, чтобы предотвратить падение;
- Уложить на ровную поверхность, освободить дыхательные пути от стесняющей одежды, например, развязать галстук или расстегнуть воротник рубашки;
- Положить человека в дренажное положение, повернув голову и туловище набок. Если судороги не позволяют это сделать, нужно повернуть голову набок. Таким образом предотвратится задыхание рвотными массами, слюной, пеной или кровью;
- Убрать из зоны доступа твердые, острые и другие опасные предметы, которые могут нанести вред пациенту случайно;
- Если пострадавший не знаком и нет подтверждения диагноза “эпилепсия”, необходимо сразу вызвать скорую помощь. Для этого следует сообщить диспетчеру адрес, пол, возраст пострадавшего (приблизительно) и наблюдаемые симптомы. Некоторые опасные для жизни заболевания могут проявиться симптомами, похожими на эпилептический припадок. Если пострадавший знаком и диагноз “эпилепсия” подтвержден, скорую помощь следует вызывать, если припадок длится более 5 минут;
- Засечь время начала и окончания припадка.
Какие действия следует избегать в любом случае:
- Не следует пытаться разжать челюсть твёрдым предметом, так как это может повлечь за собой серьёзные травмы: сломанную челюсть, выбитые зубы и прикушенные пальцы спасателя;
- Не стоит ни пытаться напоить пострадавшего или обрызгать его водой. В первом случае человек может захлебнуться, а во втором раздражающий фактор может усилить припадок;
- Не рекомендуется давать лекарства без соответствующего назначения врача. Неправильное применение медикаментов может ухудшить состояние пострадавшего и даже привести к его смерти;
- Не следует пытаться привести пострадавшего в чувство, проводить искусственное дыхание и фиксировать его тело. Рекомендуется держать только голову пострадавшего, чтобы избежать возможных черепно-мозговых травм. Подложить можно что-то мягкое под затылок;
- Не оставляйте человека без присмотра. Во-первых, он может получить дополнительные травмы, а во-вторых, свидетель может запомнить длительность и симптомы приступа, что полезно для последующей консультации с врачом.
Техника безопасности при эпилепсии
Большинство детей и взрослых с проблемами эпилепсии могут вести обычный активный образ жизни, особенно если им удалось достичь ремиссии благодаря препаратам или операции. Однако им все равно нужно следовать определенным правилам безопасности, чтобы избежать возможных травм для себя или окружающих.
Людям, страдающим от эпилепсии, не рекомендуется:
- управлять транспортом;
- находиться на высоте без страховки, около открытого огня, у водоемов и движущихся механизмов;
- принимать ванну и находиться в водоемах без страховки из-за риска утонуть во время приступа;
- употреблять алкоголь и энергетические напитки;
- служить в армии, обращаться с оружием, работать в экстренных службах или тюрьмах;
- использовать электроприборы рядом с водой.
Чего избегать при наличии эпилепсии:
- медитативные занятия, йога, плавание, ходьба;
- замена чая и кофе на зеленый чай или травяные настои;
- полезные замены алкоголя на свежие соки и полезные напитки;
- устойчивый, регулярный сон и отказ от переутомления;
- установление режима дня, контроль за психоэмоциональным состоянием;
- загар в умеренных дозах, прогулки на свежем воздухе.
Рекомендации для пациентов с эпилепсией:
- Необходимо точно следовать предписаниям врача и принимать лекарства регулярно;
- Важно придерживаться рекомендуемой диеты;
- Стоит обязательно рассказать о себе и методах первой помощи при приступах всем окружающим – коллегам, учителям, друзьям и близким. Для надежности рекомендуется носить специальное украшение с информацией о заболевании;
- Необходимо создать безопасную обстановку в доме: избегать острых углов в мебели и использовать ковры на полу;
- Ограничить время работы за компьютером или просмотра телевизора, делая перерывы каждые 30 минут на 10–15 минут. Монитор следует располагать на расстоянии вытянутой руки и использовать дополнительный свет для уменьшения контрастности;
- Регулярно и умеренно заниматься физическими упражнениями.
Меры по предотвращению приступов эпилепсии
По оценкам Всемирной организации здравоохранения, до 25% случаев развития эпилепсии можно предотвратить.
Рекомендации по профилактике эпилепсии:
- Снизить уровень травматизма: например, избегать опасных видов спорта, минимизировать риск ДТП;
- Своевременно диагностировать и лечить инфекции;
- Минимизировать или исключить любые интоксикации, в том числе курение, злоупотребление алкоголем и прием наркотических веществ;
- Полноценно отдыхать, избегать переутомления и стрессов;
- Обращаться к врачам во время беременности и родов, чтобы снизить вероятность травмирования ребенка;
- Проходить полноценную реабилитацию после инсультов, черепно-мозговых травм, операций на головном мозге;
- Вакцинироваться от инфекций, которые могут в резидуальном периоде вызвать эпилепсию (например, от клещевого энцефалита).
Эпилепсия и беременность
Возможность забеременеть при наличии эпилепсии сохраняется, однако прием противоэпилептических препаратов повышает вероятность развития врожденных патологий у плода. Существует риск наследственности эпилепсии. Перед началом беременности необходимо подобрать оптимальную терапию для женщины и добиться устойчивой ремиссии. Беременность будет противопоказана, если эпилепсия не поддается медикаментозному лечению или у будущей мамы выявлены сопутствующие психические нарушения.
Источники
- Эпилепсия и эпилептический статус у взрослых и детей: клинические рекомендации / Всероссийское общество неврологов, Ассоциация нейрохирургов России, Ассоциация специалистов по клинической нейрофизиологии, Общероссийская общественная организация «Союз реабилитологов России», Российская противоэпилептическая лига. 2022.
- Парфенова Е. В., Ридер Ф. К., Герсамия А. Г. Социокультурные аспекты и различные виды стигматизации при эпилепсии // Неврология, нейропсихиатрия, психосоматика. 2018. № 10(1S). С. 89–95.
- Белоусова Е. Д., Заваденко Н. Н., Холин А. А., Шарков А. А. Новые международные классификации эпилепсий и эпилептических приступов Международной лиги по борьбе с эпилепсией (2017) // Журнал неврологии и психиатрии им. С. С. Корсакова. 2017. № 117(7). С. 99–106.
- Колягин В. В. Эпилепсия. Иркутск, 2013.
Психологическая поддержка при эпилепсии
В данном разделе мы рассмотрим важность психологической помощи для пациентов, страдающих эпилепсией. Неврологическое заболевание, такое как эпилепсия, может оказать существенное воздействие не только на физическое, но и на психическое состояние человека. Психологическая поддержка играет ключевую роль в облегчении страданий и помощи пациенту справиться с негативными эмоциями и стрессом, связанным с болезнью.
В процессе лечения эпилепсии психологическая помощь может включать консультации специалистов, психотерапию, групповые сессии поддержки, обучение методам релаксации и медитации, а также помощь в преодолении стигматизации и негативного отношения окружающих к заболевшему.
| Приемущества психологической поддержки: | 1. Улучшение психического благополучия пациента. |
| 2. Помощь в справлении с эмоциональными трудностями. | |
| 3. Обучение эффективным стратегиям управления стрессом. | |
| 4. Поддержка в принятии диагноза и совместных решений по лечению. |
Важно отметить, что психологическая поддержка при эпилепсии не только помогает пациенту справиться с негативными последствиями болезни, но и улучшает эффективность медицинского лечения, способствуя быстрой адаптации и возвращению к полноценной жизни.
Психологическая поддержка при эпилепсии
Психологическая поддержка при эпилепсии играет важную роль в обеспечении пациентов всесторонней помощи и поддержки в борьбе с заболеванием. Эпилепсия может оказывать значительное воздействие на психическое состояние человека, вызывая стресс, тревогу и депрессию. Поэтому необходимо обеспечить пациентам не только медицинскую помощь, но и психологическую поддержку в процессе лечения и адаптации к жизни с эпилепсией.
Психологическая поддержка может включать в себя консультирование специалистов, проведение групповых и индивидуальных сеансов психотерапии, а также участие в групповых занятиях по релаксации и управлению стрессом. Важно помнить, что психологическая поддержка должна быть индивидуализирована и адаптирована к конкретным потребностям и особенностям пациента.
- Одним из важных аспектов психологической поддержки при эпилепсии является помощь пациентам в преодолении стигматизации и негативных представлений о заболевании.
- Важной частью психологической работы является поддержка родственников и близких пациентов, так как они также могут испытывать стресс и тревогу в связи с заболеванием близкого им человека.
- Психологическая поддержка также включает в себя обучение пациентов стратегиям справления с стрессом, улучшения самооценки и укрепления психологической стойкости в процессе борьбы с эпилепсией.
Систематическая психологическая поддержка при эпилепсии способствует улучшению качества жизни пациентов, помогает им лучше адаптироваться к заболеванию и повышает эффективность лечения. Именно поэтому психологическая поддержка является неотъемлемой частью комплексного подхода к лечению эпилепсии.
Профилактика эпилептических приступов
Для предотвращения возникновения эпилептических приступов необходимо принимать определенные меры, соблюдать рекомендации врача и следовать здоровому образу жизни. Эффективная профилактика поможет уменьшить вероятность возникновения судорожных приступов и улучшить качество жизни пациента.
- Правильное лечение основного заболевания, страдая от которого возникают эпилептические припадки.
- Регулярное посещение врача-невролога для контроля состояния и регулирования лечения.
- Избегание стрессовых ситуаций и усталости, которые могут спровоцировать эпилептический приступ.
- Соблюдение регулярного режима дня, здорового сна и питания, что способствует укреплению нервной системы.
- Избегание употребления алкоголя, наркотиков и других веществ, способных ухудшить состояние пациента.
Профилактика приступов эпилепсии является важным компонентом комплексного подхода к лечению этого заболевания. Соблюдение рекомендаций специалиста, забота о собственном здоровье и здоровый образ жизни помогут снизить риск возникновения эпилептических приступов и обеспечить пациенту более комфортные условия жизни.
Влияние эпилепсии на качество жизни пациента
При эпилепсии пациент сталкивается с рядом негативных последствий, которые могут значительно ухудшить его качество жизни. Эта патология влияет на психическое и физическое благополучие человека, негативно сказывается на его социальной жизни и взаимоотношениях с окружающими.
- Ограничение в повседневных делах. Пациенты с эпилепсией могут столкнуться с проблемой самостоятельного выполнения обычных задач из-за риска приступов в любой момент.
- Психологические проблемы. Постоянный страх перед возникновением нового приступа, ощущение беспомощности и бесконечный круг мыслей могут привести к депрессии и тревожным расстройствам.
- Социальная изоляция. Наличие эпилепсии может стать причиной отчуждения со стороны окружающих, что усложняет коммуникацию и формирование отношений.
- Ограничение в выборе профессии. Некоторые профессии могут быть недоступны из-за риска для здоровья в случае приступа во время работы.
В целом, эпилепсия имеет серьезные последствия для психического и физического здоровья пациента, а также оказывает негативное влияние на его социальную жизнь и психологическое состояние. Правильное лечение, психологическая поддержка и соблюдение профилактических мер позволяют улучшить качество жизни человека, страдающего от эпилепсии.
Видео по теме:
Вопрос-ответ:
Чем вызвано нарушение баланса между возбуждающей и тормозящей системами нейронов в случае эпилепсии?
Эпилепсия может быть вызвана различными причинами, такими как генетическая предрасположенность, травма головы, инфекции или опухоли в мозге. В результате нарушения баланса возбуждающей и тормозящей систем возникают мощные электрические разряды, приводящие к эпилептическим приступам.
Как проявляется эпилептический приступ и какие симптомы сопровождают его?
Эпилептический приступ обычно сопровождается судорогами, беспорядочными движениями конечностей, потерей сознания. Возможно также появление мимических и мышечных сокращений, потеря координации движений и изменения сознания.
Каковы основные механизмы лечения эпилепсии?
Основными методами лечения эпилепсии являются прием противоэпилептических препаратов, диетотерапия, нейрохирургическое вмешательство и стимуляция через имплантированные устройства. В некоторых случаях пациентам показана терапия с использованием специальных устройств, например, вагусного нервного стимулятора.
Могут ли причины возникновения эпилепсии изменяться в зависимости от возраста человека?
Да, причины возникновения эпилепсии могут различаться в зависимости от возраста человека. У детей часто причиной эпилепсии являются генетические факторы или поражения мозга при родах, взрослые чаще сталкиваются с травмами головы, инсультами или опухолями мозга.
Какие меры первой помощи следует предпринять при эпилептическом приступе?
При эпилептическом приступе необходимо обеспечить безопасность пострадавшего, удалить острые предметы из его окружения и подложить что-то мягкое под голову. Не следует пытаться удерживать пострадавшего или вставлять предметы в его рот. После приступа важно обратиться к врачу для оценки состояния и назначения дальнейшего лечения.
Что происходит в мозге при эпилептическом приступе?
При эпилептическом приступе возбуждающая система нейронов начинает доминировать, создавая мощные электрические разряды, что приводит к судорогам, беспорядочным движениям конечностей и потере сознания.
Какие системы контролируют активность нейронов в мозге?
Активность нейронов в мозге контролируют две системы – возбуждающая и тормозящая. При эпилепсии баланс между этими системами нарушается, что приводит к возникновению приступа.






