Диабетическая стопа (синдром диабетической стопы, СДС, диабет-стопа) — одно из наиболее распространённых осложнений сахарного диабета, которое встречается приблизительно у каждого пятого пациента с таким диагнозом.
Около 90% случаев диабетической стопы связано со сахарным диабетом 2-го типа.
Сахарный диабет (СД) — группа заболеваний, связанных с нарушением обмена веществ. Люди с сахарным диабетом испытывают трудности с усвоением углеводов, что приводит к резкому увеличению уровня глюкозы (сахара) в крови.
При СДС нарушается кровоток в кровеносных сосудах. На коже, подкожной ткани, в мышцах ног возникают язвы. На поздних стадиях болезни появляются трофические (не заживающие хорошо) язвы и гнойно-некротические раны на стопах, что может привести к гангрене, а затем к ампутации конечности.
Обычно диабетическая стопа возникает через 15–20 лет после диагностики сахарного диабета. Большинство пациентов с данным осложнением – люди старше 60 лет, у которых имеются сопутствующие хронические заболевания: атеросклероз, ишемическая болезнь сердца, артериальная гипертензия, ретинопатия (поражение сосудов сетчатки глаза), нефропатия (поражение почек, обусловленное сахарным диабетом).
Причины возникновения диабетической стопы
Основной причиной развития диабетической стопы является сахарный диабет.
Развитие сахарного диабета обусловлено продолжительным избытком глюкозы в крови. При этом нарушается проходимость кровеносных сосудов, повреждаются периферические нервыНервы, соединяющие центральную нервную систему с органами и тканями тела. Периферические нервы контролируют ощущения, движения и передают полученную информацию в мозг., что может привести к присоединению инфекции.
Ангиопатия – это нарушение проходимости кровеносных сосудов. При сахарном диабете в сосудах образуются атеросклеротические бляшки, которые сужают и в некоторых случаях перекрывают кровоток. В результате кровоснабжение тканей ухудшается, возникает кислородное голодание – ишемия.
Первыми при поражении ангиопатией страдают капилляры – самые мелкие сосуды. Именно поэтому язвы сначала появляются на пальцах ног, ступнях, а затем распространяются на голени и доходят до бедер.
Нейропатия – это повреждение периферических нервов, связанное с их недостаточным кровообращением. Из-за нейропатии чувствительность в ногах уменьшается. Травмы ног (ушибы, порезы, трещины, потертости) при этом редко сопровождаются болью и человек просто не обращает на них внимания.
Со временем в рану неизбежно попадают болезнетворные микроорганизмы и начинают там активно размножаться. Бактериальная инфекция приводит к тому, что даже мелкие раны на стопе превращаются в глубокие язвы.
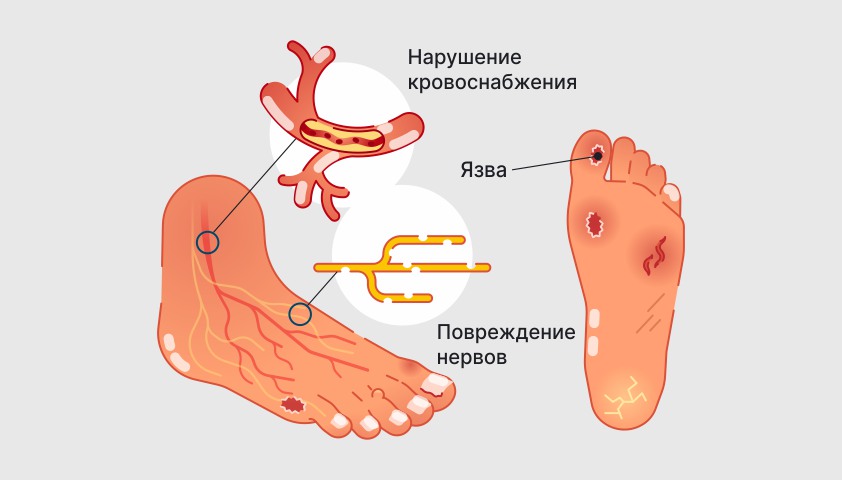
Повреждение нервов и нарушение кровотока, осложненные бактериальной инфекцией, приводят к развитию диабетической стопы
Опасности развития диабетической стопы
Помимо основного фактора возникновения диабетической стопы, существует множество других факторов, увеличивающих вероятность появления данного синдрома.
Опасности развития диабетической стопы:
- ношение неудобной обуви – слишком тесной, не подходящей по размеру, с поврежденной стелькой и подошвой, не соответствующей климатическим условиям;
- избыточный вес, повышающий нагрузку на суставы стопы;
- мелкие травмы (раны, уколы, царапины);
- образование мозолей, вросших ногтей;
- грибковая инфекция стоп (микоз).

Даже малейшие повреждения стопы могут серьёзно увеличить вероятность развития СДС
В группе риска для СДС находятся люди с проблемами со зрением, пожилые люди и те, кто увлекается алкоголем. У этих групп риск получить травму ноги и не заметить повреждений гораздо выше.
Типы и этапы развития диабетической стопы
Одной из самых широко распространенных систем классификации диабетической стопы является та, которая была разработана группой исследователей, изучающих данное заболевание (Группа исследователей диабетической стопы Группа исследователей диабетической стопыМеждународное сообщество специалистов-эндокринологов, диабетологов, ортопедов, сосудистых хирургов и прочих специалистов, занимающихся проблемами лечения диабетической стопы.), и была принята Консенсусом по диабетической стопе в 2015 году. Она учитывает основные причины повреждения тканей.
Различные клинические формы СДС:
- нейропатическая — главным фактором является повреждение периферических нервов;
- ишемическая — связана с поражением сосудов;
- нейроишемическая — смешанная форма, объединяющая повреждения как нервов, так и сосудов.
Классификация по Вагнеру
Уже более полувека назад доктор Ричард Вагнер разработал классификацию, которая до сих пор остается актуальной. Основана она на оценке степени повреждения тканей стопы.
Прогрессия диабетической стопы по системе Вагнера:
- Нулевая стадия – деформация стопы, образование мозолей, участков утолщенной кожи;
- Первая стадия – язвы на коже стопы;
- Вторая стадия – углубление язв, включение сухожилий стоп в патологический процесс;
- Третья стадия – абсцедирование (распространение гнойного процесса на подкожную клетчатку) и остеомиелит (гнойное воспаление костного мозга);
- Четвертая стадия – гангрена пальцев на ногах;
- Пятая стадия – гангрена стоп и голеней.
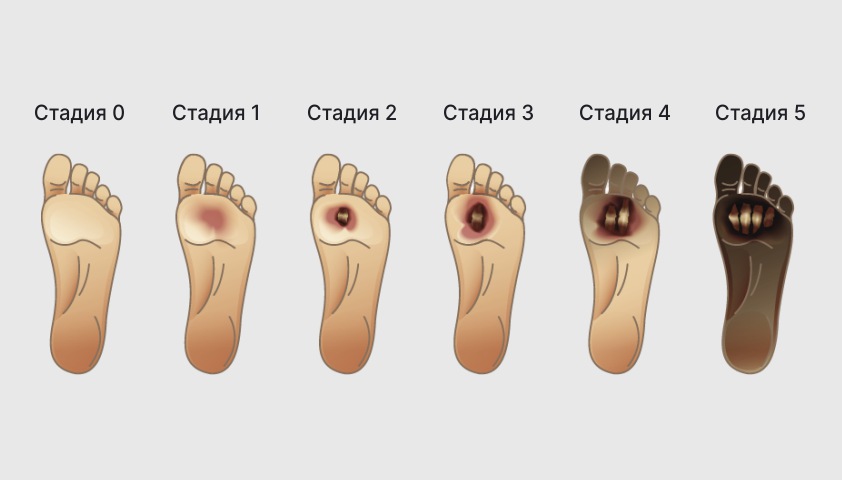
Этапы развития диабетической стопы согласно системе классификации Вагнера
Классификация I Международного симпозиума по диабетической стопе
В 1991 году на I Международном симпозиуме по диабетической стопе была предложена классификация, включающая три основные формы СДС.
Разновидности СДС в соответствии с классификацией I Международного симпозиума по диабетической стопе:
- нейропатическая инфицированная стопа (снижение чувствительности в стопах, отсутствие боли, сохраненное пульсирование на артериях стоп);
- ишемическая гангренозная стопа (сохраненная чувствительность в стопах, выраженная боль, сниженное пульсирование на артериях стоп);
- смешанная — нейроишемическая.
Классификация Техасского университета
В 1996 году была разработана система классификации Техасского университета. Она основана на оценке язв с учетом их инфицирования и риска ампутации конечности.
Классификация Техасского университета:
- 0-я стадия – истончение кожи на ногах;
- 1-я стадия – язва мягких тканей (без участия костей и сухожилий);
- 2-я стадия – язва, затрагивающая суставную капсулу или сухожилия;
- 3-я стадия – язва, затрагивающая суставы и кости.
У всех стадий, начиная с 0-й, есть четыре степени тяжести: A, B (с признаками инфицирования раны), C (с признаками нарушения кровоснабжения конечности) и D (с признаками инфицирования и нарушения кровоснабжения).
Например, 1A — диабетическая стопа, при которой язва затронула только мягкие ткани, но не распространилась на кости и сухожилия, 3D — язва захватила суставы и кости, при этом у пациента есть признаки нарушения кровоснабжения и инфицирования раны.
Классификация WIFI
Классификация WIFI учитывает три основные характеристики диабетической стопы, у каждой из которых есть четыре степени тяжести: язва (W, wound), нарушение кровоснабжения (I, ischemia), инфекция стопы (FI, foot infection).
Каждой из характеристик присваиваются баллы — от 0 до 3, в зависимости от степени проявления дефекта.
Рана (wound):
- Отсутствие язвы, только боли в ноге, даже в покое – 0;
- Поверхностная язва (до 10 кв.см) без гангрены – 1;
- Глубокая обширная язва (более 10 кв.см) с поражением сухожилий, суставов, костей или гангреной как минимум у трех пальцев стопы – 2;
- Глубокая язва, распространяющаяся на всю толщину пятки и достигающая пяточной кости, обширная гангрена – 3.
Нарушение кровоснабжения (исхемия):
- Пальцевое давление (давление крови в пальцевых артериях) более 60 мм рт.ст., давление в берцовых артериях более 100 мм рт.ст. – 0;
- Пальцевое давление 40-59 мм рт.ст., давление в берцовых артериях 70-100 мм рт.ст. – 1;
- Пальцевое давление 30-39 мм рт.ст., давление в берцовых артериях 50-70 мм рт.ст. – 2;
- Пальцевое давление менее 30 мм рт.ст., давление в берцовых артериях менее 50 мм рт.ст. – 3.
Заражение стопы (инфекция стопы):
- отсутствие симптомов инфекции или наличие только двух из перечисленных: местный отёк; покраснение кожи в радиусе 2 см вокруг язвы; местное повышение температуры; умеренная болезненность поврежденных тканей; гнойное отделение из раны – 0;
- как минимум два из вышеперечисленных – 1;
- признаки гнойного поражения кожи и подкожно-жировой клетчатки (абсцесс, флегмона, остеомиелит) – 2;
- общая системная воспалительная реакция организма – 3.
Признаки диабетической стопы
Повреждение нервов (диабетическая нейропатия) приводит к потере чувствительности в ногах. Из-за этого человек может не заметить появления волдырей, порезов и язв. При этом если присоединится бактериальная инфекция, то раны будут очень плохо заживать.
По прошествии времени длительное воспаление, а также нарушение кровообращения в ногах приведут к гангрене — отмиранию тканей.
Признаки диабетической стопы:
- появление мозолей, ран на ногах;
- изменение цвета кожи;
- увеличенное потоотделение на стопах;
- появление красных вен, «клякс» на коже;
- толстая ногтевая пластина, изменение формы и цвета;
- грибок на ногах;
- боль, покалывание, жжение в стопах;
- выпадение волос на стопах и голенях;
- изменение температуры стоп и голеней (кожа становится слишком горячей или, наоборот, слишком холодной);
- хромота при ходьбе;
- трофические язвы, не заживающие в течение длительного времени;
- деформация стоп;
- потеря чувствительности в стопах.
Изменение оттенка кожи в области стоп
Нажмите, чтобы посмотреть.
Язва на коже
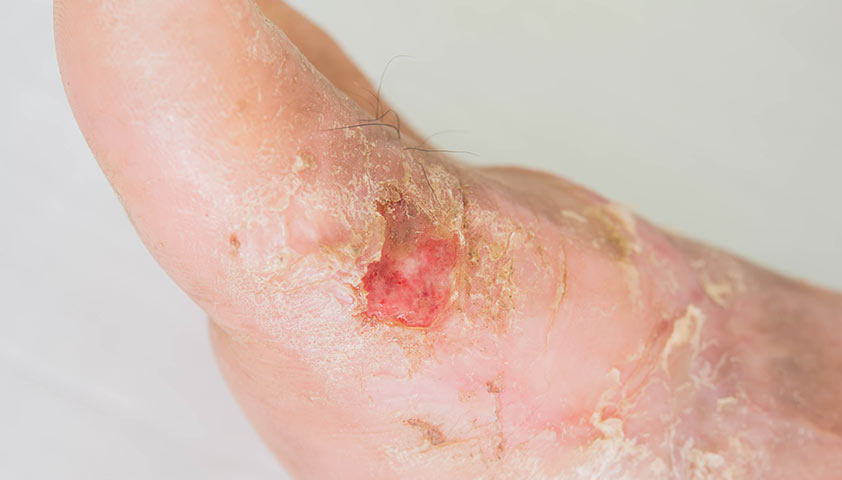
Нажмите, чтобы увидеть.
Длительно не заживающие раны на стопах



Осложнения диабетической стопы
Если не начать лечение вовремя, диабетическая стопа может вызвать серьезные осложнения, включая возможность ампутации конечности на уровне стопы, голени или бедра.
Последствия диабетической стопы:
- остеомиелит – гнойное поражение кости и окружающих тканей;
- абсцесс – гнойное воспаление мягких тканей с образованием гнойной полости;
- деформация стопы;
- стопа Шарко (диабетическая остеоартропатия) – разрушение сустава и кости, что может привести к инвалидизации;
- гангрена – некроз тканей.
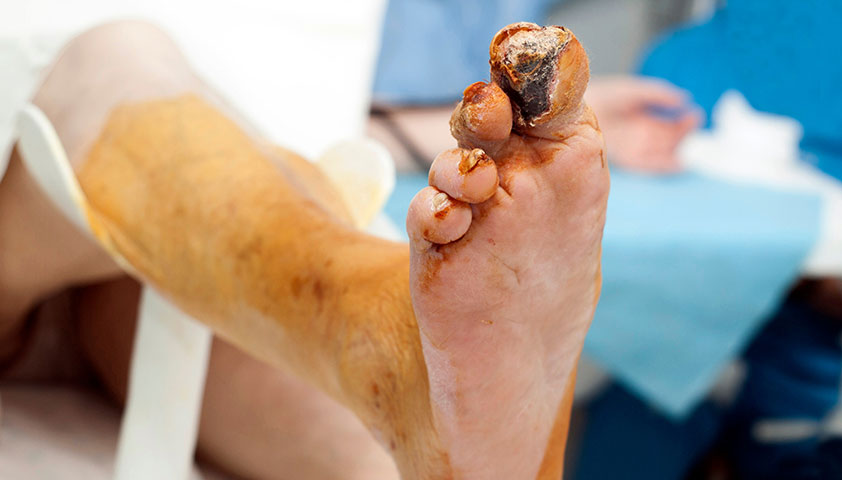
Нажмите, чтобы увидеть.
Гангрена — одно из наиболее опасных осложнений диабетической стопы
К каким специалистам обратиться при диабетической стопе
При возникновении признаков диабетической стопы необходимо как можно скорее обратиться за помощью к эндокринологу или хирургу. При необходимости также будут привлечены сосудистый хирург, ортопед, дерматолог, невролог, подолог.
При посещении врача будет проведен сбор информации о состоянии здоровья пациента, в том числе о диабете, его продолжительности, применяемом лечении и эффективности. Затем специалист осмотрит стопы, изучит состояние кожи, ногтей, обнаруженные раны, определит температуру кожи на ногах путем пальпации.
Лабораторная диагностика
Для оценки углеводного и липидного обмена в организме необходимы анализы гликированного гемоглобина, уровня глюкозы на голодный желудок и после еды, общего холестерина и его фракций.
Выявить возбудителя инфекции в ране помогает бактериологическое исследование. Для анализа рекомендуется брать образцы из разных участков раны, так как микрофлора может различаться.
Инструментальная диагностика
Для оценки состояния костных структур и выявления очагов разрушения костей применяется рентгенография. В ряде случаев также назначаются МРТ (магнитно-резонансная томография) и МСКТ (мультиспиральная компьютерная томография).
Ультразвуковая допплерография, рентгеноконтрастная или магнитно-резонансная ангиография помогают изучать периферический артериальный кровоток.
Методы лечения диабетической стопы
Лечение диабетической стопы проводится комплексно и включает несколько направлений.
Очень важно снять нагрузку с нижних конечностей. Для этого могут быть назначены разгрузочная повязка, разгрузочный полубашмак и в некоторых случаях костыли.
Также необходимо следить за уровнем глюкозы в крови. Избыток сахара приводит к активации бактерий в ране, что только усиливает воспалительный процесс.
Медикаментозное лечение
Для борьбы с диабетическими язвами следует применять разнообразные лекарственные средства. Результаты зависят от степени тяжести заболевания. Так, легкие и умеренные формы СДС улучшаются в 80–90% случаев после лечения, в то время как в случае тяжелых форм этот показатель снижается до 60–80%.
Лекарства, используемые для лечения диабетической стопы:
- Гипогликемические препараты: уменьшают уровень сахара в крови;
- Ангиопротекторы: улучшают микроциркуляцию крови в тканях;
- Препараты против агрегации тромбоцитов: предотвращают образование тромбов;
- Антидепрессанты – помогают справиться с тревожными расстройствами и болевым синдромом;
- Противосудорожные средства;
- Антибиотики: подавляют рост и размножение патогенной микрофлоры;
- Препараты, улучшающие обмен веществ.
Хирургическое вмешательство
Если лекарственное лечение не приносит результатов или у пациента начинают появляться осложнения, связанные с диабетической стопой, хирург может решить провести хирургическое вмешательство.
Показания к операции при диабетической стопе:
- наличие глубоких гнойных язв на стопах;
- размягчение и потемнение пальцев и стоп;
- сильные боли в стопах, которые могут беспокоить как при движении, так и в покое;
- отсутствие положительной динамики от медикаментозного лечения.
Объем выполненной операции зависит от степени поражения конечности. Иногда возможно приостановить гангрену и при этом сохранить ногу. В таких ситуациях пациенту чаще всего выполняют сосудистые операции, которые помогают восстановить нормальное кровообращение в области поражения — проводится шунтирование (создание обходного пути для кровотока при помощи трансплантата), баллонная ангиопластика (расширение сосудов пациента при помощи специального баллона, вводимого в поврежденный сосуд), или симпатэктомию (удаление или блокирование нервных волокон, вызывающих сжатие сосудов).
В запущенных стадиях гангрены неизбежна ампутация.
Типы операций в зависимости от сроков выполнения:
- экстренные — проводятся в течение 6 часов после поступления пациента в стационар;
- срочные — в течение 24 часов;
- отсроченные — в течение 2–14 дней.
Разновидности процедур в зависимости от объема операции:
- ампутация пальцев на ноге,
- отрезание стопы,
- удаление голени,
- отсечение на уровне бедра.
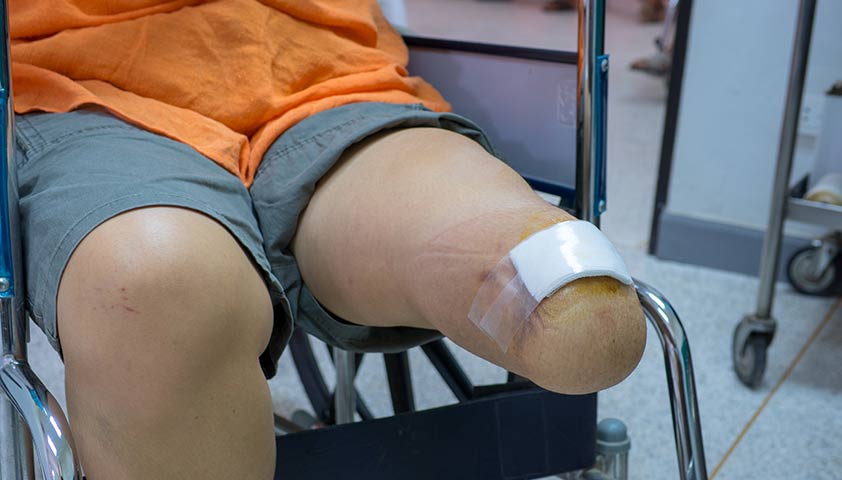
Нажмите, чтобы просмотреть.
Отсечение голени проводят при развитии диабетического синдрома стопы
Методы физиотерапевтического лечения
Физиотерапевтические процедуры часто используются на этапе реабилитации после операции. Эти методы способствуют улучшению обмена веществ, снижению уровня глюкозы в крови, нормализации кровообращения и снятию боли в конечности.
Основные методы физиотерапевтического лечения при диабетической стопе:
- магнитотерапия — воздействие магнитного поля;
- УВЧ-терапия (ультравысокочастотная) — воздействие высокочастотных токов;
- теплотерапия — воздействие дозированным теплом;
- СМТ-терапия — воздействие модулированными токами;
- светолечение — воздействие ультрафиолетовыми и инфракрасными импульсами;
- фонофорез — введение лекарственных препаратов через кожу с помощью ультразвука.
Лечение раны при диабетической стопе
Обработка раны помогает удалить некротическую ткань и инородные частицы. Для промывания обычно используют антисептические растворы.
Действия при обработке диабетической стопы 1–2-й стадии:
- Для обработки раны следует использовать антисептический раствор, например мирамистин или хлоргексидин;
- Затем на рану необходимо наложить абсорбирующую влажную повязку или марлевую салфетку, пропитанную водным раствором йода или мазью на водной основе;
- Наконец, сверху следует накрыть фиксирующей повязкой.
При обработке диабетической стопы 2-й стадии (с раной, зараженной):
- Необходимо обработать рану антисептическим раствором, например мирамистином или хлоргексидином;
- После этого следует нанести гель для удаления некротических участков на пораженные участки;
- Затем покрыть пораженные участки адгезивной или полиуретановой повязкой (на следующий день ее необходимо снять);
- При наличии воспаления на стопе следует накрыть ее антисептической абсорбирующей повязкой.
При обработке диабетической стопы 3-й стадии:
- Первый вариант (в ране имеются омертвевшие ткани, но из раны нет обильного отделяемого): необходимо разложить некроз с помощью гелей, наложить сверху полиуретановую повязку, через несколько дней снять ее вместе с омертвевшими тканями и наложить антисептическую повязку;
- Второй вариант (нет некроза, но имеется обильное отделяемое из раны): следует наложить губчатую абсорбирующую повязку, а затем поверх нее – полиуретановую или адгезивную повязку.
Последовательность действий при лечении диабетической стопы 4-й стадии:
- Промыть рану физиологическим раствором (0,9% раствором хлорида натрия);
- Удалить отмершие ткани;
- Наложить губчатую повязку;
- Поставить антисептическую повязку, а затем, если из раны выделяется гной, дополнительно наложить абсорбирующую повязку.
Прогноз при диабетической стопе
Если своевременно обратиться к врачу и начать лечение, возможно спасти конечность с вероятностью 85%. В случае развития гангрены, существует высокий риск летального исхода до или после операции по ампутации ноги.
Факторы, неблагоприятно влияющие на прогноз диабетической стопы:
- системная генерализованная инфекция;
- тяжелые нарушения кровообращения в конечности;
- гангрена;
- остеомиелит – инфекционно-воспалительное поражение костной ткани, костного мозга, надкостницы и окружающих мягких тканей;
- отсутствие хирургической помощи;
- распространение инфекции на голени, бедра и выше.
Профилактика синдрома диабетической стопы
Для предотвращения диабетической стопы необходимо контролировать уровень сахара в крови и ежедневно осматривать ноги на наличие ран и порезов.
Рекомендации по профилактике диабетической стопы:
- Ежедневно осматривать ноги, включая промежутки между пальцами;
- Правильно ухаживать за стопами: регулярно их мыть, использовать увлажняющий крем с антисептическими свойствами;
- Использовать носки из натуральных материалов;
- Избегать тесной и неудобной обуви;
- Поддерживать нормальную температуру ног и не перегревать их;
- Отказаться от использования антимозольных пластырей;
- Контролировать уровень сахара в крови;
- Питаться правильно – уменьшить потребление простых углеводов;
- Избегать вредных привычек – курения и употребления алкоголя;
- Не ходить босиком по лесу, пляжу или городу;
- Поддерживать ежедневную физическую активность;
- Выбирать обувь без грубых швов, с липучками или шнурками для регулирования поддержки;
- При наличии ран, язв или порезов на стопе немедленно обратиться к врачу.
Источники
- Юрков А. В. Диабетическая стопа // Журнал медицинских сестер. Год издания: 2017. № 6. Страницы: 24–245.
- Осина С. Н. Синдром диабетической стопы // Журнал БМИК. Год издания: 2013. № 3. Страницы: 793.
- Клинические рекомендации по синдрому диабетической стопы от Российской ассоциации эндокринологов и Московской ассоциации хирургов. Год издания: 2015.
Уход за ногами при диабетической стопе
При диабетической стопе особенно важно обеспечить правильный и качественный уход за ногами, чтобы предотвратить развитие осложнений и сохранить здоровье. Диабетическая стопа требует особого внимания и заботы, поэтому необходимо знать основные рекомендации по уходу за ногами у пациентов с этим заболеванием.
- Ежедневно осматривайте ноги, обращая внимание на наличие порезов, трещин, мозолей или других повреждений.
- Будьте очень осторожны при стрижке ногтей, избегайте травмирования кожи и ногтей.
- Избегайте горячих ванн и нагревания ног, чтобы избежать ожогов.
- Пользуйтесь специальными средствами для ухода за кожей ног, чтобы предотвратить ее сухость и трещины.
- Носите удобную и правильно подобранную обувь, избегая тесноты и трения.
- Посещайте врача регулярно для профилактических осмотров и консультаций.
Следуя этим рекомендациям, вы сможете сохранить здоровье ног и предотвратить развитие осложнений при диабетической стопе. Важно помнить, что уход за ногами является неотъемлемой частью лечения этого заболевания и требует постоянного внимания и бережного отношения.
Рекомендации по уходу за ногами при диабетической стопе
Прежде всего, необходимо ежедневно проверять ноги на наличие порезов, царапин, желудочков, мозолей и других повреждений, так как при диабете они могут заживать медленнее и приводить к серьезным осложнениям. При обнаружении даже незначительных повреждений необходимо незамедлительно обратиться к врачу.
Важно помнить о егодневной гигиене ног, увлажнении кожи и предотвращении ее сухости. Используйте специальные смягчающие кремы и избегайте обильного применения мыла, чтобы не нарушить естественный защитный барьер кожи.
Помимо этого, нельзя забывать о правильном подборе и носке обуви. Обувь должна быть комфортной, не давить и не натирать ноги, предоставлять достаточно пространства для движения пальцев и обеспечивать хорошую поддержку стопы.
И, конечно же, регулярные визиты к врачу и специалистам помогут контролировать состояние ног, а также своевременно выявлять и лечить любые осложнения. Следуя этим рекомендациям, можно значительно уменьшить риск развития серьезных проблем со здоровьем при диабетической стопе.
Реабилитация и последующее наблюдение у пациентов с диабетической стопой
После диагностики диабетической стопы и начала лечения очень важно обеспечить правильную реабилитацию и дальнейшее наблюдение за пациентом. Это поможет предотвратить возможные осложнения и сохранить здоровье ног.
В рамках реабилитации пациенту могут быть назначены физиотерапевтические процедуры, массаж, лечебная гимнастика. Они помогут укрепить мышцы ног и улучшить кровообращение, что особенно важно при диабетической стопе. Пациенту также могут быть рекомендованы специальные ортопедические стельки или обувь для улучшения поддержки стопы и предотвращения дальнейших повреждений.
После завершения реабилитации важно обеспечить постоянное наблюдение за пациентом. Запланированные посещения врача помогут контролировать состояние ног, выявлять возможные проблемы на ранних стадиях и своевременно корректировать лечение. Также важно обучить пациента самостоятельно ухаживать за ногами, следить за состоянием кожи, ногтей, обращать внимание на любые изменения и реагировать на них.
Видео по теме:
Вопрос-ответ:
Чем обусловлено нарушение обмена веществ при сахарном диабете?
Нарушение обмена веществ при сахарном диабете обусловлено дефицитом инсулина или нарушением его действия, из-за чего клетки не могут принимать глюкозу из крови.
Какие симптомы могут указывать на наличие сахарного диабета?
Симптомы сахарного диабета могут включать частое мочеиспускание, чрезмерную жажду, усталость, сытость после еды, зуд кожи и другие.
Какие осложнения могут возникнуть при недостаточном контроле уровня глюкозы в крови у пациентов с сахарным диабетом?
Недостаточный контроль уровня глюкозы в крови при сахарном диабете может привести к осложнениям, таким как повышенный риск инфаркта, инсульта, поражения почек, слепота, ампутация конечностей и др.
Какие методы лечения применяются для контроля сахарного диабета?
Для контроля сахарного диабета используются методы лечения, такие как прием инсулина, пероральных сахароснижающих средств, соблюдение диеты, физическая активность и регулярный контроль уровня глюкозы в крови.
Можно ли предотвратить развитие сахарного диабета?
Хотя факторы риска сахарного диабета нельзя всегда устранить, можно снизить вероятность развития заболевания путем соблюдения здорового образа жизни, контроля веса, регулярных физических нагрузок и здорового питания.







