Настоящий остеохондроз (остеохондропатия) – это группа редких генетических заболеваний, связанных с нарушением нормального роста и развития костей. При таких патологиях происходит деформация межпозвонковых дисков, суставов, связок и других структур позвоночника.
Чаще всего настоящий остеохондроз позвоночника выявляется еще в младенчестве, болезнь протекает со значительной деформацией суставов и костей. Основным местом поражения при этой патологии являются нижние грудные позвонки (грудной отдел позвоночника). Это приводит к основному проявлению остеохондроза – грудному кифозу, или значительной изгибности, затрагивающей нижние грудные позвонки.

Грудной кифоз (выраженная сутулость) – характерный признак истинного остеохондроза
При остеохондрозе обычно страдают межпозвонковые диски, а также другие отделы позвоночника и опорно-двигательного аппарата.
Однако часто люди ошибочно считают, что остеохондрозом называют дегенеративно-дистрофические заболевания позвоночника, которые включают в себя различные патологии, приводящие к поражению отделов позвоночного столба по разным причинам. Основным симптомом таких заболеваний является боль в спине и шее, редко сопровождающаяся серьезными деформациями позвоночных структур. Среди этих патологий: грыжа межпозвонкового диска, стеноз (постоянное сужение канала позвоночника), спондилолистез (излишняя подвижность позвонков), сколиоз (искривление позвоночного столба) и спондилоартроз (разрушение суставных структур позвоночника).
Структура позвоночника
Позвонки, также известные как позвоночный столб (от латинского columna vertebralis), образуются от 32 до 34 отдельными костными сегментами. Они расположены последовательно и немного накладываются друг на друга.
Позвоночник или позвоночный столб состоит из пяти отделов:
- шейный отдел (7 позвонков, обозначаются C1 – C7);
- грудной (12 позвонков, Th1 – Th12);
- поясничный (5 позвонков, L1 – L5);
- крестцовый (5 позвонков, S1 – S5);
- копчиковый (3–5 позвонков, Cx1 – Cx3-5).
Позвоночник обладает двумя изгибами, которые называются лордоз и кифоз. Лордозом называются участки позвоночника, выпуклые вперед. Например, шейный и поясничный отделы позвоночника. Кифозом – участки, выпуклые назад. Например, грудной и крестцовый отделы позвоночника.
Кривизна спинного столба помогает человеку сохранять равновесие и амортизировать удары во время движений, предотвращая столкновение костей друг с другом.
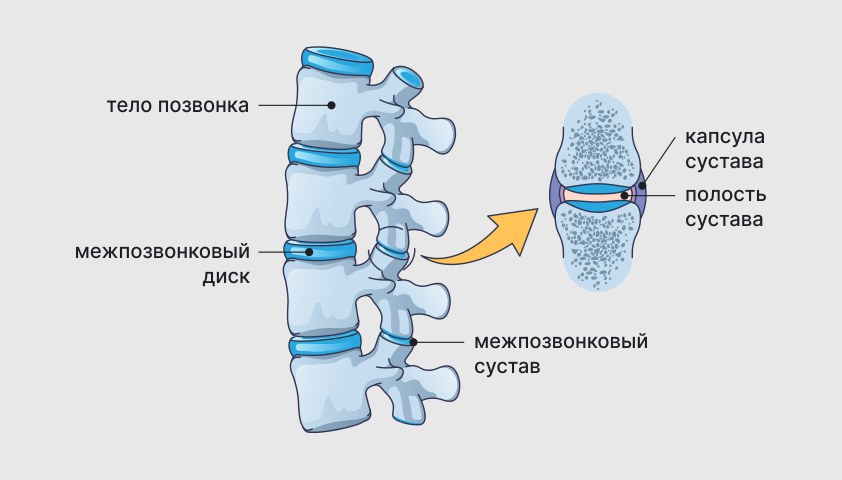
Позвонки делятся на шейные, грудные, поясничные, крестцовые и копчиковые.
У каждого позвонка есть передняя опорная часть в виде утолщенной короткой палочки, называемая телом. Кроме того, за позвонком находится дуга, соединяющая его с двумя ножками. Между телом и дугой находится отверстие, образующее позвоночный канал, который защищает спинной мозг от внешних повреждений.
На дуге есть особые отростки, обеспечивающие подвижность позвонков.

Орган, вид сверху
Расположенный между телами двух соседних позвонков межпозвонковый диск представляет собой полужидкую структуру с плотным кольцом по периферии и желеобразным центром, который играет роль амортизатора и поглощает удары во время движения.
С обеих сторон каждого позвонка находятся по два сустава, между которыми присутствуют поверхности отростков позвонков, покрытые хрящевой тканью. Сами суставы соединены связками и мышцами спины.
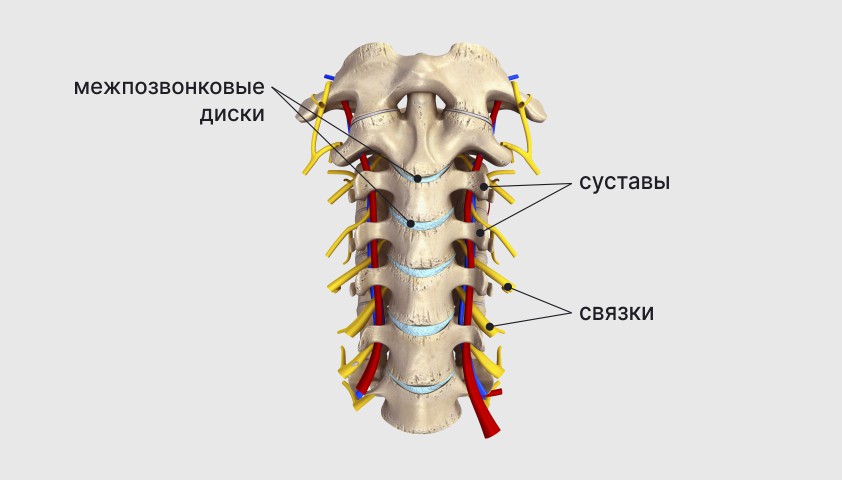
Описание здорового шейного участка позвоночника
Эта система обеспечивает амортизацию и удерживает смежные позвонки вместе.
Когда хрящи стираются друг о друга, а межпозвонковые диски высыхают и трескаются ― позвонки деформируются. Это может происходить по разным причинам, одна из которых – остеохондроз.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) истинный остеохондроз и дегенеративно-дистрофические заболевания позвоночника отнесены к болезням костно-мышечной системы и соединительной ткани и обозначаются кодами М42, 47, 50, 51, 53 и М91 – М99.
Группы остеохондроза и дегенеративно-дистрофических заболеваний позвоночника:
- M42.0 – юношеский остеохондроз позвоночника;
- M42.1 – остеохондроз позвоночника у взрослых;
- M42.9 – остеохондроз позвоночника неуточненный;
- M47.1 – другие спондилезы с миелопатией;
- M47.2 – другие спондилезы с радикулопатией;
- M48.0 – спинальный стеноз;
- M50.0 – поражение межпозвоночного диска шейного отдела с миелопатией;
- M50.3 – другая дегенерация межпозвоночного диска шейного отдела;
- M51.0 – поражения межпозвоночных дисков поясничного и других отделов с миелопатией;
- M51.1 – поражения межпозвоночных дисков поясничного и других отделов с радикулопатией;
- M51.2 – другое уточненное смещение межпозвоночного диска;
- M51.3 – другая уточненная дегенерация межпозвоночного диска;
- M53.0 – шейно-черепной синдром;
- M53.1 – шейно-плечевой синдром;
- M53.2 – спинальная нестабильность;
- M91.0 – юношеский остеохондроз таза;
- M91.1 – юношеский остеохондроз головки бедренной кости (Легга – Кальве – Пертеса);
- M91.8 – другие юношеские остеохондрозы бедра и таза;
- M91.9 – юношеский остеохондроз бедра и таза неуточненный;
- M92.0 – юношеский остеохондроз плечевой кости;
- M92.1 – юношеский остеохондроз лучевой кости и локтевой кости;
- M92.2 – юношеский остеохондроз кисти;
- M92.3 – другой юношеский остеохондроз верхних конечностей;
- M92.4 – юношеский остеохондроз надколенника;
- M92.5 – юношеский остеохондроз большой и малой берцовых костей;
- M92.6 – юношеский остеохондроз предплюсны;
- M92.7 – юношеский остеохондроз плюсны;
- M92.8 – другой уточненный юношеский остеохондроз;
- M92.9 – юношеский остеохондроз неуточненный;
- M96.4 – постхирургический лордоз;
- M96.8 – другие поражения костно-мышечной системы после медицинских процедур;
- M96.9 – поражение костно-мышечной системы после медицинских процедур неуточненное;
- M99.5 – межпозвонковый дисковый стеноз неврального канала;
- M99.6 – костный и подвывиховый стеноз межпозвоночных отверстий;
- M99.7 – соединительнотканный и дисковый стеноз межпозвоночных отверстий.
Для идентификации синдромов, связанных с болевыми ощущениями в спине и шее, также существует диагноз “дорсопатия”. Это заболевание включено в МКБ-10, под кодами М43, М53 и G55.
Классификация дорсопатии:
- М53.9 – неуточненная дорсопатия;
- М43.9 – неуточненная деформирующая дорсопатия;
- М53.8 – другие уточненные дорсопатии;
- М43.8 – другие уточненные деформирующие дорсопатии;
- G55.3* – компрессии нервных корешков и плетений при других формах дорсопатии.
Дорсопатия – распространенная причина боли в спине и шее
Термин “дорсопатия” обобщает группу заболеваний костно-мышечной системы, сопровождающихся болями в спине, руках или ногах.
Болевые ощущения при дорсопатии обычно возникают из-за перегрузки мышц, не сопровождаются признаками поражения позвоночника.
Часто боль при дорсопатии возникает из-за неудобных движений, травматизации или воспаления любой из позвоночных структур. Также, боль может быть следствием мышечного напряжения или связок, например, при подъеме тяжелых пакетов с продуктами или неудачном повороте туловища. Иногда боли возникают на фоне остеоартрита суставов.
Классификация дегенеративно-дистрофических заболеваний позвоночника («остеохондроза»)
Врачи выделяют несколько типов патологии в зависимости от локализации и причины появления.
По месту возникновения выделяют «остеохондроз»:
- шейного отдела позвоночника;
- грудного;
- поясничного;
- грудопоясничного;
- комбинированный — когда поражены разные отделы.
Типы дегенеративно-дистрофических заболеваний позвоночника в зависимости от причины появления:
- Причина идиопатических болей неизвестна;
- Патологии врожденных болей обусловлены отклонениями в развитии;
- Нервно-мышечные боли развиваются на фоне заболеваний, таких как скелетно-мышечная атрофия или детский церебральный паралич (ДЦП);
- Дегенеративные боли могут возникнуть по мере старения позвоночника, его травматизации и деформации позвонков и межпозвонковых дисков.
Эксперты также разделяют боль, возникающую при “остеохондрозе”:
- Боль в поясничном отделе позвоночника – лумбалгия;
- Боль в спине, переходящая в ноги – лумбоишиалгия;
- Острая интенсивная боль в пояснице, похожая на прострелы – лумбаго;
- Боль в грудной клетке – торакалгия;
- Боль в шее и верхних конечностях – цервикалгия (цервикобрахиалгия).
Классификация грыж межпозвонковых дисков
Вертебрологическая ассоциация Северной Америки отличает три разновидности грыж межпозвоночных дисков.
Типы грыж межпозвоночных дисков:
- Протрузия – выступание ткани диска за пределы позвоночного тела, при этом фиброзные волокна частично сохраняют свою целостность;
- Экструзия – выступание ткани диска за пределы тела позвонка, при этом фиброзные волокна полностью разрываются;
- Секвестр – полное отделение смещенного фрагмента ткани от диска.
Классификация стеноза позвоночного канала
Патологические стенозы позвоночного канала также дополняются классификацией в зависимости от анатомических особенностей – центральный, латеральный, стеноз межпозвоночного канала и комбинированный.
Кроме того, существуют четыре класса стеноза позвоночного канала (определяемые результатами магнитно-резонансной томографии):
- Категория A: Визуализация спинномозговой жидкости присутствует, однако её распределение неоднородно. Выявляются отдельные нервные корешки, присутствует эпидуральный жир.
- Категория B: Спинномозговая жидкость не обнаруживается, нервные корешки равномерно распределены в сечении и различимы, присутствует эпидуральный жир.
- Категория C: Спинномозговая жидкость не видна, обнаруживается множество нервных корешков и эпидуральный жир.
- Категория D: Полное сужение позвоночного канала, спинномозговая жидкость не видна, эпидуральный жир отсутствует.
Классификация остеоартроза
Согласно данным магнитно-резонансной томографии выделяются четыре стадии дегенерации хрящей и субхондрального склероза суставов.
Стадии дегенерации хрящей и субхондрального склероза суставов
Причины возникновения дегенеративно-дистрофических заболеваний позвоночника
Факторы, способствующие развитию дегенеративно-дистрофических заболеваний позвоночника, включают в себя генетическую предрасположенность, различные травмы, деформации позвоночника с рождения, врожденные осаночные и мышечные дефекты, а также длительную неподвижность из-за различных причин, включая ожирение. Также хрящи могут разрушаться из-за нарушений в иммунной системе. Автоиммунные нарушения, такие как ревматоидный и анкилозирующий артрит, могут также способствовать разрушению хрящей.
Теория инволюции в развитии дегенеративно-дистрофических изменений
Медики и исследователи утверждают, что основная причина подобных недугов заключается в генетической предрасположенности, которая приводит к дегенеративным изменениям. По этой теории, местное преждевременное старение хрящей и костей начинается в ответ на внешние факторы, такие как травмы или заболевания, но оно заложено генетически.
Причины боли в спине
26% мужчин и 40% женщин старше 30 лет испытывали боли в спине или шее в течение последнего месяца, а 5% мужчин и 7% женщин чувствуют ее постоянно.
Боль может возникнуть из-за неправильной осанки, например, когда человек долго смотрит на экран смартфона. Или из-за того, что спит в неудобной позе.
Распространенные причины боли в спине и шее:
- Случайные повреждения, например при занятиях спортом или в ДТП;
- Остеоартрит – воспаление суставов из-за их износа;
- Костные шпоры – аномалии шейных позвонков, при которых на них появляются наросты, стискивающие нервы;
- Миалгия – боль в мышцах, возникающая из-за различных факторов, от переохлаждения до сильного стресса;
- Артроз суставов позвоночника – патология, связанная с усиленным разрушением хрящевой ткани;
- Остеопороз – заболевание, характеризующееся уменьшением плотности костей, из-за чего они становятся более хрупкими.

Виды деформации межпозвоночного диска, сопровождающиеся болью в спине и шее
Тяжёлые заболевания, сопровождающиеся болью в спине:
- Ревматоидный артрит – хроническое воспалительное заболевание, при котором иммунная система по ошибке атакует здоровые ткани. Страдают в основном мелкие суставы кистей рук и запястий, а также колени. Однако иногда ревматоидный артрит влияет и на крупные суставы и внутренние органы (лёгкие, сердце, кожу);
- Менингит – воспаление менингеальных оболочек, окружающих головной и спинной мозг. Обычно возникает на фоне прогрессирующей инфекции;
- Остеомиелит – воспалительный процесс, который развивается в костной ткани и постепенно приводит к её разрушению;
- Спинальный эпидуральный абсцесс – гнойное воспаление, затрагивающее спинной мозг. Как правило, развивается при стафилококковой или стрептококковой инфекции, туберкулёзе;
- Болезнь Лайма (клещевой боррелиоз) – инфекция, которая развивается у людей после укуса клеща, заражённого бактериями боррелиями;
- Синдром Гийена – Барре – редкое состояние, при котором иммунная система по ошибке атакует здоровые нервные волокна;
- Рак – некоторые злокачественные опухоли или метастазы опухолей могут сдавливать чувствительные нервы, окружающие позвоночник, и вызывать боль.
Обычно, при наличии боли в спине, у человека могут возникнуть другие тревожные признаки, такие как резкое снижение веса, уменьшение чувствительности, атрофия мышц. Если у вас появились подобные симптомы, необходимо как можно скорее обратиться за консультацией к врачу-терапевту.
Однако боль в спине, связанная с тяжелыми патологиями, встречается редко. Чаще всего причиной неприятных ощущений становятся недостаток физической активности, мышечное напряжение или травмы.
Факторы риска дегенеративно-дистрофических заболеваний позвоночника
Наиболее распространенные факторы риска дегенеративно-дистрофических заболеваний позвоночника – травмы, врожденные аномалии развития, избыточный вес.

Избыточный вес увеличивает нагрузку на структуры позвоночника и может вызвать боль
Травмы позвоночника
Чаще всего повреждения позвоночника происходят при падении с высоты, в результате автомобильной аварии или во время драки.
Травмы могут быть простыми, когда не затрагивается спинной мозг, и осложненными.
Помимо боли в спине или шее, травма позвоночника сопровождается следующими признаками:
- частичная потеря подвижности. Например, человек не способен двигать пальцами на ногах;
- ослабленный пульс;
- низкое артериальное давление (менее 100/60 мм рт.ст.);
- инконтиненция;
- покалывание и снижение чувствительности в руках и ногах.
При появлении подобных признаков необходимо как можно быстрее обратиться к врачу или вызвать бригаду скорой помощи на дом.
Врождённые аномалии развития позвоночника
Природные изменения в количестве или расположении позвонков могут вызывать сильные боли, изменения во внешности и нарушения чувствительности.
Часто встречающиеся врожденные дефекты развития позвоночного столба
Синдром Клиппеля — Фейля (или синдром короткой шеи) – это заболевание, при котором шейные или верхние грудные позвонки сливаются вместе. На вид шея при таком аномальном развитии значительно короче, волосы перестают расти на определенной территории, движения головы в стороны ограничены, и при этом возникают болезненные ощущения.

Изображение ребенка с синдромом Клиппеля — Фейля
Экстра ребро на шейном отделе представляет собой аномалию развития костей, характеризующуюся появлением лишнего ребра, происходящего из седьмого шейного позвонка.
Дефект развития позвоночника (Spina bifida) является заболеванием, вызванным недополнительным соединением дуг позвонков. В зависимости от степени тяжести, патология может проявляться без симптомов или с выраженными неврологическими нарушениями, вплоть до инвалидности.
Люмбализация и сакрализация представляют собой процессы объединения крестца с V поясничным позвонком и отделения I крестцового позвонка от крестца. Часто проходит бессимптомно, но при раздражении корешков спинного мозга возможно появление боли или онемения кожи в области пораженного позвонка.
Вогнутые позвонки — одна из наиболее распространённых деформаций позвоночника. Вогнутые позвонки иногда именуются “неполными позвонками”, так как они образованы из половины тела и половины дуги с выступом. Могут встречаться во всех частях позвоночника и являются одной из основных причин серьезных искривлений позвоночника (сколиоза) и остеохондроза.
Профессиональные риски
Повышенный риск развития дискомфорта в спине и дегенеративно-дистрофических изменений позвоночника обнаружен у работников сельского хозяйства, строителей и горняков, которые занимаются тяжёлым физическим трудом.

У людей, занимающихся тяжёлым физическим трудом, кости и суставы позвоночника изнашиваются быстрее
Избыточный вес
Излишний вес усиливает нагрузку на позвоночник и суставы, что приводит к ускоренному износу позвоночных структур.
Психосоматика и остеохондроз
Под психосоматикой понимают любые физические проявления, которые возникают без осязаемых причин и развиваются из-за стресса и переживаний.
Некоторые верят, что ком в горле возникает из-за невысказанной обиды, а аллергия – как способ уйти от неприятной ситуации или человека. Боль в позвоночнике объясняют обесцениванием себя и неуверенностью в будущем. Однако это не так. В большинстве случаев причина заключается в генетической предрасположенности и провоцирующих факторах, таких как травмы или заболевания.
Часто возникает подобная долгосрочная непонятная боль в спине или других частях тела при психических проблемах, таких как депрессия, неврозы, ипохондрия и миофасциальный синдром, когда происходит резкое сокращение мышц. Такую боль называют “сенестопатический синдром”.
Признаки дегенеративно-дистрофических заболеваний позвоночника
Основным симптомом дегенеративно-дистрофических заболеваний позвоночника является боль в спине или шее. Кроме того, человек может чувствовать ограничение движений и дискомфорт во время наклонов тела.
Типы боли в спине при дегенеративно-дистрофических заболеваниях позвоночника
Различают различные типы боли в зависимости от ее происхождения, например вертеброгенную, вызванную поражением структур позвоночного столба, и невертеброгенную, связанную с другими заболеваниями, например боль в спине, вызванную мышечным напряжением.
Мышечная боль (миофасциально-тоническая) обычно проявляется спазмами и болезненным напряжением мышц, окружающих один или несколько отделов позвоночника. Человек может ощущать ее непосредственно на месте возникновения (локальная боль) или в другом месте (отраженная боль).
Корешковая боль (компрессионная радикулопатия) возникает при сдавлении спинномозговых корешков, например при межпозвоночной грыже или опухоли. Такая боль обычно имеет хронический характер.
Нарушения чувствительности
При развитии дегенеративно-дистрофических заболеваний позвоночника возникают чувствительные расстройства, вызванные миелопатией. Эта патология поражает отделы спинного мозга, отвечающие за передачу сигналов от чувствительных нейронов к головному мозгу, что приводит к онемению или покалыванию пальцев рук и ног.
Миелопатия обычно связана с опухолью, которая распространилась на спинной мозг, или с грыжей межпозвонкового диска.
При стойком онемении, характерном для миелопатии, наблюдается ослабление мышц в пораженной зоне, сухость кожи или, наоборот, повышенное потоотделение.
Нарушения двигательной функции
Каждое движение, начиная с поднятия руки и заканчивая улыбкой, происходит благодаря взаимодействию между головным и спинным мозгом, нервными волокнами и мышцами. Повреждение любого из этих компонентов может вызвать нарушения двигательной функции, такие как дрожание конечностей, потеря координации движений, моргание и т.д.
Некоторые двигательные нарушения, такие как икота или моргание, обычно проходят быстро и не вызывают существенного дискомфорта. Другие, например дрожание конечностей или нарушение координации, могут прогрессировать и привести к серьезным осложнениям.
Признаки обострения дегенеративно-дистрофических заболеваний позвоночника
Обострение дегенеративно-дистрофических заболеваний позвоночника обычно связано с травмой или перенапряжением мышц спины, которые способствуют воспалению в суставах позвоночного столба.
Симптомы обострения “остеохондроза” позвоночника:
- невыносимые боли в спине или шее, излучающие в руку или ногу;
- паралич, покалывание и слабость в конечностях;
- треск или скрежет в спине или шее (особенно при наклонах или поворотах);
- головная боль;
- приступы головокружения;
- нарушение координации движений;
- потеря контроля над мочевым пузырём или кишечником.
При появлении указанных признаков следует немедленно обратиться к врачу-неврологу.
Этапы развития дегенеративно-дистрофических заболеваний позвоночника
Существуют четыре основных стадии дегенерации (разрушения) позвоночного столба (по А. И. Осну):
- I стадия внутридискового патологического процесса: межпозвоночные диски истончаются, но нагрузка на них остается прежней, поэтому они становятся плоскими и несколько выступают в стороны, раздражая окружающие нервные волокна, возникает легкое недомогание в области спины или шеи;
- II стадия нестабильности или потери фиксационной способности пораженного диска: межпозвоночные диски деформируются сильнее, расстояние между позвонками уменьшается. Боль усиливается при движении;
- III стадия образования грыж межпозвоночных дисков: хрящи и позвонки изношены, боль становится постоянной, а движения – ограниченными. При сильных деформациях позвоночника может присоединиться синдром позвоночной артерии с зрительными и вестибулярными нарушениями, головной болью;
- IV стадия фиброза межпозвоночного диска и образования краевых костно-хрящевых наростов тел позвонков: дегенеративные изменения выражены в значительной степени, движения в позвоночнике сильно ограничены и болезненны. Пораженная область позвоночного столба может быть практически полностью неподвижной.
Осложнения и последствия дегенеративно-дистрофических заболеваний позвоночника
Без проведения лечения межпозвоночные диски постепенно изнашиваются, а позвонки стираются. Именно эти процессы являются основными причинами осложнений.
Часто встречаемые осложнения дегенеративно-дистрофических заболеваний позвоночника:
- неизлечимый болевой синдром в области спины, поясницы, головы, шеи или груди;
- судороги, нарушение координации движений, онемение рук и ног;
- частые головокружения, нарушение мелкой и крупной моторики;
- нарушения дыхания, если деформация позвонков приводит к искривлению позвоночника и уменьшению объема грудной клетки;
- искажение фигуры: смещение талии, туловища в сторону, различная высота плеч и бедер.
Психологические проблемы могут возникнуть из-за дегенеративно-дистрофических заболеваний позвоночника, так как постоянная боль становится испытанием для человека.
Необходимо обратить внимание на осложнения, возникающие при грыже межпозвоночного диска.
Вот какие осложнения могут быть связаны с грыжей межпозвоночного диска:
- Дискогенная миелопатия – сдавливание структур спинного мозга, что приводит к онемению, слабости мышц, изменению сухожильных рефлексов, нарушению мочеиспускания и дефекации;
- Инфаркт спинного мозга – нарушение локального кровообращения, что приводит к гибели нервных клеток и нарушению движений и чувствительности.
Методы диагностики дегенеративно-дистрофических изменений позвоночника
Для постановки диагноза «дегенеративно-дистрофические изменения позвоночника» и выделения этой патологии среди других заболеваний с похожими симптомами, специалисту необходимо изучить историю болезни, провести осмотр и оценить результаты лабораторных и инструментальных исследований.
Когда следует обратиться к врачу
Если боль в спине или шее не проходит в течение 2 недель, необходимо обратиться за консультацией к терапевту или неврологу.
При следующих симптомах необходима срочная консультация врача или вызов скорой помощи:
- непереносимая боль, усиливающаяся в покое;
- внезапная боль после травмы;
- ограничение подвижности;
- пациент страдает от воспалительных заболеваний суставов, диагностировано злокачественное новообразование или острое воспаление (остеомиелит, туберкулез).
Какой врач лечит дегенеративно-дистрофические заболевания позвоночника
Обычно люди в первую очередь обращаются к врачу-терапевту, который в случае подозрения на дегенеративно-дистрофические изменения позвоночника может направить их к специалисту – врачу-хирургу, ревматологу или неврологу.
Правила подготовки к приему врача
Специальной подготовки к приему врача-невролога не требуется, однако следует придерживаться основных правил: в день консультации не использовать местные обезболивающие мази, кремы и пластыри или лекарственные средства.
Часто перед приемом к врачу люди сами назначают себе дорогостоящие исследования, например, МРТ всего тела. Однако это чаще всего не помогает в диагностике, а лишь увеличивает тревогу.
Осмотр
Во время первичного приёма специалист уточнит историю болезни пациента и его жалобы, выполнит осмотр: проверит чувствительность тканей, рефлексы, силу мышц и состояние вестибулярного аппарата.
Обычно при «остеохондрозе» человек жалуется на болезненность, которая усиливается при ощупывании, а также на боль, возникающую при наклоне и отдающуюся в голову или руки. Кроме того, часто возникают головокружения и головные боли, слабость в руках и ногах, проблемы со зрением и слухом.
Для оценки координации движений и выявления проблем с крупной и мелкой моторикой врач может попросить пациента пройти по воображаемой линии, удержать равновесие на одной ноге с закрытыми глазами, поочередно дотронуться руками до носа.
Дифференциальная диагностика
Иногда признаки заболеваний позвоночника, связанных с дегенерацией и дистрофией (например, боли и слабость мышц), могут быть спутаны с проявлениями других нарушений. Для точного диагноза необходимо провести лабораторные и инструментальные исследования.
Существуют патологии, симптомы которых могут напоминать о «остеохондрозе» позвоночника:
- повреждение спинного мозга;
- злокачественные новообразования или их метастазы;
- хроническое воспалительное заболевание с преимущественным поражением позвоночника и крестцово-подвздошных суставов;
- патология, при которой кости становятся более хрупкими, повышается риск переломов;
- инфекционное заболевание позвоночника, связанное с туберкулезом или бруцеллезом;
- аутоиммунное воспалительное заболевание, связанное с ошибкой иммунной системы, из-за которой она атакует здоровые суставы и внутренние органы;
- аутоиммунная форма артрита, которая преимущественно затрагивает позвоночный столб;
- боли, отражаемые при заболеваниях внутренних органов.
Лабораторная диагностика
При прогрессирующей дегенерации суставы разрушаются. Для того чтобы оценить состояние костей и выявить их разрушение, людям с подозрением на остеохондроз назначают анализы крови на содержание общего и ионизированного кальция, а также маркеров здоровья костной ткани – остеокальцин, остеопротегерин, щелочную фосфатазу.
У пациентов с диагнозом “остеохондроз” уровень кальция в крови, как правило, снижен, а уровень остеокальцина и остеопротегерина – повышен.
При разрушении мышечной ткани из-за миозита, уровень фермента общей креатинкиназы в крови будет повышен.
Кроме того, врач может понадобиться оценить содержание микроэлементов в крови, участвующих в регуляции тонуса мышц: магния, калия, натрия.
Инструментальная диагностика
Для выявления точной причины боли в спине и шее, а также для обнаружения сопутствующих нарушений необходимо провести визуализирующие исследования, такие как рентгенография, компьютерная и магнитно-резонансная томография, а также электронейромиография.
Рентгенография поможет выявить деформацию костей, злокачественные опухоли и дегенеративно-дистрофические изменения в суставах.
Основные признаки дегенеративно-дистрофических заболеваний позвоночника на рентгенограммах:
- патологическая подвижность позвонков,
- смещение тел позвонков,
- отложение солей в области межпозвонковых дисков,
- сужение межпозвонковой щели в поясничном и шейном отделе.
Компьютерная и магнитно-резонансная томография – исследования, которые помогают выявить различные болезни позвоночного столба, спинного и головного мозга. С помощью компьютерной томографии можно обнаружить гемангиомы в теле позвоночных дисков и серьезные деформации шейного отдела.
Электронейромиография – метод, который использует слабый электрический ток. Применяя его к мышцам и нервным волокнам, врач может оценить эффективность передачи нервных импульсов.
Это исследование помогает понять, как передаются импульсы по корешкам, нервам и мышцам, выявить нарушения проводимости, уточнить их характер и оценить степень поражения.
Лечение дегенеративно-дистрофических заболеваний позвоночника
Лечение таких заболеваний направлено на симптоматическую терапию, которая направлена на облегчение боли, профилактику сдавления нервов и восстановление утраченной подвижности.
Доктор определяет способ лечения в зависимости от степени тяжести состояния. Применяются лекарственные препараты, физиотерапия, массаж. В сложных случаях может понадобиться операция.
Возможно ли излечить остеохондроз позвоночника
Если структуры позвоночного столба износились или деформировались, восстановить их самостоятельно уже не удастся. Однако медикаментозное лечение в сочетании с физической активностью и ЛФК позволяет облегчить симптомы остеохондроза, замедлить развитие патологии и избежать осложнений.
Лечение дегенеративно-дистрофических заболеваний позвоночника у детей
Выбор тактики лечения дегенеративных изменений позвоночника у детей зависит от степени патологии и риска ее прогрессирования.
Методы лечения детей с остеохондрозом:
- Использование гипсовой повязки, которую перевязывают через определенные промежутки времени вместе с ростом ребенка;
- Применение специализированных корсетов.
Для детей до 10 лет врач может порекомендовать хирургическое вмешательство – вставку стержней, предотвращающих деформацию позвоночника. Врач принимает решение о проведении операции, учитывая индивидуальные особенности заболевания и связанные проблемы.
Препараты для лечения дегенеративно-дистрофических заболеваний позвоночника
Обычно врач назначает противовоспалительные обезболивающие препараты. Также используются миорелаксанты – лекарства, которые помогают расслабить спазмированные мышцы.
Лекарственные средства для снятия боли в спине и шее:
- Препараты без стероидов, которые борются с воспалением;
- Препараты, расслабляющие мышцы, чтобы облегчить спазмы;
- Препараты от депрессии, которые помогают избавиться от хронической боли;
- Гормональные средства, которые уменьшают воспаление.
Инъекции при остеохондрозе
Если болевые ощущения не проходят на фоне принимаемых таблеток, врач может назначить курс инъекций. Как правило, это те же противовоспалительные или гормональные средства, которые теперь вводятся в мышцы или в область пораженного сустава.
Инъекции помогают сразу облегчить боль
Лекарства наружного применения
Для большинства людей безопасно принимать препараты без стероидов и гормональные средства, однако иногда они могут вызывать тошноту, боли в желудке, желудочное кровотечение и даже язву.
Продолжительное употребление больших доз данных препаратов также может вызвать проблемы с почками, задержку жидкости и повышенное артериальное давление.
В таких случаях помощь могут оказать мази, кремы и пластыри с теми же активными веществами. Они действуют локально и не попадают в желудочно-кишечный тракт, что снижает риск побочных эффектов.
Физиотерапия
Физиотерапия, включающая ЛФК, массаж, мануальное воздействие, в первую очередь помогает восстановить ограниченную подвижность и уменьшить боль в спине и шее.
Физиотерапевты используют комплексный подход – сочетание физиотерапевтических процедур и мануальной терапии.
Мануальная терапия
Обычно мануальные приемы применяются совместно с медикаментозным лечением и помогают пациентам ускорить процесс восстановления.

Мануальный терапевт способен облегчить боли в поясничном и шейном отделе позвоночника
При проведении сеанса мануальной терапии специалист воздействует на суставы и мягкие ткани, применяя разнообразные техники: постизометрическую релаксацию, миофасциальный релиз и другие.
Мануальную терапию следует применять с осторожностью в период обострения заболевания.
Иглоукалывание
Нет точной уверенности в том, что иглоукалывание, или иглорефлексотерапия, способно вылечить боли в спине и шее. Однако некоторые пациенты отмечают, что после такого лечения уменьшается болевой синдром.
Процедура иглотерапии включает в себя установку игл в определенные точки на спине и шее. Предполагается, что это способствует активации участков мозга, отвечающих за “выключение” боли. Иногда установка игл сочетается с нежным массажем.

Процедура иглоукалывания обычно занимает около одного часа
Тракция, или вытяжение, позвоночника
Тракция (вытяжение) позвоночника – процедура, в ходе которой специалист словно вытягивает определенные участки позвоночника (как правило, шейный и пояснично-крестцовый).
Как и в случае с иглоукалыванием, в современной медицине отсутствуют достоверные данные об эффективности этого метода. Тем не менее, у такого метода лечения имеются серьезные побочные эффекты: возможно усиление боли или обострение неврологических симптомов.
Хирургическое лечение
Обычно операция необходима для пациентов с явным искривлением позвоночного столба, у которых обнаружено сдавление нерва.
Проведение операции может потребоваться, если:
- консервативное лечение не дает результатов;
- боль усиливается;
- появляется слабость в мышцах;
- наблюдается нарушение мочеиспускания и дефекации.
Хирурги осуществляют два основных типа операций на позвоночнике — декомпрессию и стабилизацию. При декомпрессии врач снимает давление с нервной структуры, а при стабилизации укрепляет её.
Методы декомпрессии позвоночника:
- Операция ламинэктомии — это процедура, направленная на удаление части позвоночника для снижения давления на спинной канал в случае грыжи межпозвоночного диска;
- Фораминотомия — это метод расширения отверстия в позвоночнике;
- Дискэктомия — это процедура, при которой удаляется поврежденная часть межпозвоночного диска или грыжа.
Для стабилизации позвоночника применяется спондилодез. Этот метод помогает исправить деформацию и уменьшить боль. Для этого соединяют два или более позвонков, устраняют их подвижность или смещение относительно друг друга. В этот процесс вовлечены металлические пластины, винты и стержни, которые используются для соединения позвонков для последующего сращивания.
Лечение осложнений
Обычно, для лечения осложнений дегенеративных и дистрофических заболеваний позвоночника применяются оперативные методы. Лечат хронический болевой синдром с помощью препаратов в виде таблеток, инъекций и мазей, которые назначаются на длительный срок.
Массаж, лечебная гимнастика, мануальная терапия и физиотерапия обычно используются для поддержания подвижности позвоночника и проводятся курсами несколько раз в год.
Как уменьшить боль в спине и шее
Пациентам с дегенеративно-дистрофическими заболеваниями позвоночника важно выполнять упражнения, поддерживающие подвижность позвонков спины и шеи. Врач-физиотерапевт может обучить правильным методам растяжки и укрепления мышц.
Если из-за боли в спине и шее трудно вести повседневную жизнь, эксперт может порекомендовать специальные бандажи, которые фиксируют позвоночник, ортопедические стельки или другие устройства.
Кроме того, для снятия боли рекомендуется добавить 2,5 часа аэробных упражнений в неделю (скандинавская ходьба, эллипс, катание на велосипеде, плавание).
Самомассаж
Нет точных научных исследований о вреде или пользе самомассажа при болях в спине и шее. Однако считается, что он все же имеет положительный эффект: стимулирует лимфатическую систему и улучшает кровообращение. Это может немного облегчить боль.
Коврик с иголками
Аппликатор в виде коврика с металлическими или пластмассовыми иглами – еще одно средство для снятия боли.

Для получения максимальной пользы, рекомендуется лежать на коврике с иглами 15-30 минут перед сном.
Этот метод основан на принципах акупунктуры – использования игл для стимуляции точек на теле. Хотя это не причинит вреда, значительного лечебного эффекта, вероятно, не будет. Некоторые исследования показывают, что использование коврика с иглами может помочь облегчить боль в спине (при сочетании с основным лечением).
Однако следует воздержаться от использования коврика с иглами:
- у людей с плохой свертываемостью крови,
- у пациентов с имплантированными кардиостимуляторами,
- у беременных женщин.
Массажный валик
Нельзя исправить деформацию позвоночника просто лежа на массажном валике. Однако это поможет снять напряжение в мышцах. Кроме того, с его помощью можно выполнить некоторые упражнения йоги и пилатеса, чтобы облегчить боль.
Позы для сна при дегенеративно-дистрофических заболеваниях позвоночника
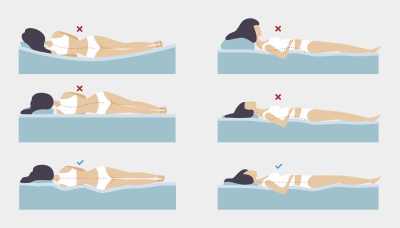
Чтобы уменьшить давление на область шеи и избежать усиления боли при остеохондрозе, лучше содержать голову и позвоночник примерно на одном уровне во время сна.
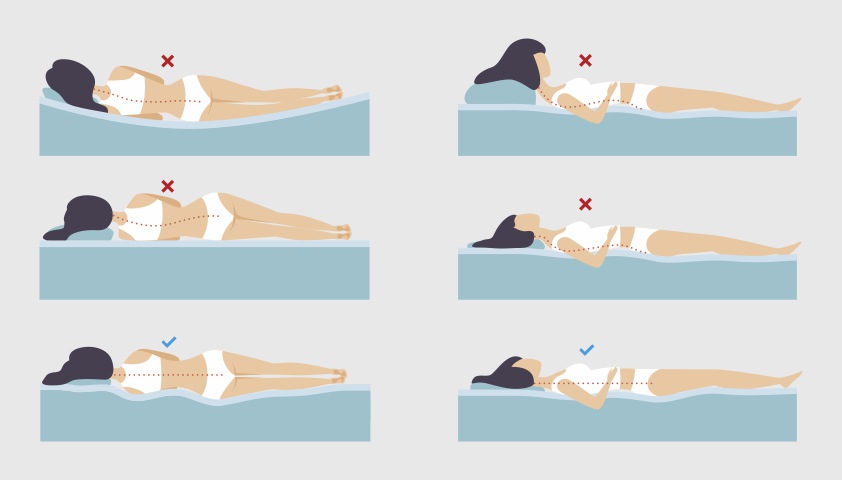
Если подушка неправильной высоты или ее вообще нет, позвоночник изгибается неестественно
Если человек спит в основном на спине, то высота его подушки должна быть от 6 до 11 см, а если спит в основном на боку, то от 9 до 13 см. Так поддерживается правильное положение позвоночника – сохраняется нужный угол между головой и плечами, шейный отдел позвоночника не изгибается, а мышцы не напрягаются, чтобы компенсировать любые дискомфорты.
Как предотвратить дегенеративно-дистрофические заболевания позвоночника
Для того чтобы избежать появления неспецифической боли в спине и шее, которую часто ошибочно связывают с остеохондрозом, важно поддерживать правильную осанку и быть физически активным: чем больше человек двигается, тем лучше для состояния мышц, костей, связок и суставов.
Для поддержания физической активности взрослым рекомендуется проводить 150 минут аэробных умеренной интенсивности в неделю. Можно заниматься быстрой ходьбой, плаванием, ездить на велосипеде, играть в теннис, заниматься танцами или кататься на роликах. Чтобы укрепить мышцы, полезно заниматься пилатесом и йогой.
Кроме того, важно избегать травм: не делать прыжков в воду головой вниз и надежно пристегиваться в машине (это поможет предотвратить так называемую “хлыстовую” травму в случае ДТП).
Лечебная физкультура
Чтобы избежать перенапряжения мышц шеи и появления боли, эффективна лечебная гимнастика: наклоны головы вперед и назад, к каждому плечу поочередно, вращение головой, наклоны и растяжение туловища.

Рекомендуется заниматься гимнастикой несколько раз в день, особенно если у человека сидячая работа.
Препараты для суставов
Согласно мнению экспертов, препараты для суставов, такие как хондроитин и глюкозамин, способствуют поддержанию здоровой структуры костей и хрящевой ткани. Исследования также показывают, что эти компоненты могут помочь предотвратить дегенерацию – постепенное разрушение межпозвоночных дисков.
Однако эффективность этих препаратов при дегенеративно-дистрофических заболеваниях позвоночника и болях в спине требует дальнейших исследований.
Специальные подушки для здорового сна
Ортопедические подушки – это изделия с изгибами и выпуклостями, которые помогают сохранить голову и шею на одном уровне, обеспечивая естественное положение позвоночника.
Ортопедические подушки способствуют здоровому сну без лишней нагрузки на межпозвоночные диски.
Найти подходящую подушку самостоятельно затруднительно. Лучше всего обратиться к ортопеду или неврологу. Кроме того, если боль после сна на ортопедической подушке усиливается, необходима консультация специалиста.
Шейный бандаж
Шейный воротник, бандаж или шина Шанца — это специальное устройство для пассивной лечебной физкультуры и работы на глубокими мышцами шеи и шейного отдела позвоночника.
В таком бандаже мышцы шеи расслабляются, а когда его снимают, они снова напрягаются. Такой метод пассивной тренировки помогает укрепить мышцы и предотвратить болевые ощущения.
Рекомендуется носить шину Шанца примерно 15-20 минут несколько раз в день. В случае серьезных травм врач может порекомендовать использовать ее дольше, до 3 часов.
Список литературы
- Дегенеративные заболевания позвоночника: клинические рекомендации / Минздрав РФ. 2022.
- Остеохондроз позвоночника: клинические рекомендации / Общероссийская общественная организация «Ассоциация травматологов-ортопедов». 2016.
- Сурская Е.В. Современные аспекты лечения дорсопатии // РМЖ, 2009. № 20. С. 1311–1314.
Роль правильной осанки в профилактике дегенеративно-дистрофических заболеваний позвоночника
У многих людей современного общества неудобное положение тела приводит к множеству неприятных последствий для здоровья позвоночника. Правильная осанка играет важную роль в профилактике различных дегенеративно-дистрофических заболеваний позвоночника, таких как остеохондроз и сколиоз. Большинство людей проводят большую часть дня за компьютером или в длительных стоячих или сидячих позах, что приводит к неправильной нагрузке на позвоночник и его деформации.
Правильная осанка включает в себя выровненную спину, ровные плечи, подтянутый живот и расслабленную шею. Соблюдение правильной осанки не только помогает предотвратить развитие болезней позвоночника, но и улучшает кровообращение, уменьшает нагрузку на межпозвоночные диски и суставы. Это способствует укреплению мышц спины, что становится естественным барьером для различных заболеваний.
- Избегайте длительного сидения и стояния в неправильной позе, чтобы не нагружать позвоночник.
- Пользуйтесь эргономичными стульями и мягкими подушками, чтобы поддерживать правильное положение тела.
- Проявляйте активность, делайте упражнения для укрепления мышц спины.
- Питайтесь правильно, употребляйте продукты, богатые кальцием и витаминами для поддержания здоровья костей.
Соблюдение правильной осанки является простым и доступным способом предотвратить проблемы с позвоночником и сохранить его здоровье на долгие годы.
Питание и его воздействие на состояние позвоночника
Исключительно важно учитывать, что питание должно быть сбалансированным и включать в себя все необходимые для здоровья вещества. Недостаток определенных питательных элементов может привести к ослаблению костей и мышц, что в свою очередь повышает риск различных заболеваний позвоночника.
| Продукты | Влияние на позвоночник |
|---|---|
| Молочные продукты | Содержат кальций, необходимый для костей и здоровья позвоночника |
| Омега-3 жирные кислоты (рыба, орехи) | Снижают воспаление и укрепляют хрящи |
| Фрукты и овощи | Богаты антиоксидантами, снижающими риск воспалительных процессов и дегенеративных изменений |
Большое количество жареной, жирной и пряной пищи, а также употребление алкоголя и курение могут негативно сказываться на состоянии позвоночника, способствуя развитию дегенеративных изменений и болевых синдромов.
Таким образом, правильное питание играет важную роль в поддержании здоровья позвоночника. Соблюдение сбалансированной диеты, богатой необходимыми питательными веществами, поможет укрепить костно-мышечную систему и предотвратить развитие различных заболеваний позвоночника.
Методы релаксации и воздействие на состояние позвоночника
- Метод дыхательной релаксации – один из самых эффективных способов снять напряжение и улучшить общее состояние. Глубокое и медленное дыхание помогает улучшить кровообращение, снизить уровень стресса и улучшить гибкость позвоночника.
- Медитация – еще один метод релаксации, который помогает успокоить ум и тело, снять напряжение и улучшить психоэмоциональное состояние. Практика медитации способствует расслаблению мышц и улучшению осанки, что важно для поддержания здоровья позвоночника.
- Йога – комплекс упражнений, направленных на улучшение гибкости, силы и координации. Практика йоги способствует укреплению мышц спины, улучшению осанки и снятию стресса, что положительно влияет на состояние позвоночника.
Независимо от выбранного метода релаксации, важно регулярно выполнять упражнения и практиковать техники расслабления для поддержания здоровья позвоночника. Регулярная релаксация поможет улучшить гибкость, снять напряжение и улучшить психоэмоциональное состояние, что важно для общего благополучия организма.
Профилактические меры для сохранения здоровья позвоночника
Забота о здоровье позвоночника играет важнейшую роль в общем благополучии организма. Для того чтобы предотвратить развитие различных заболеваний позвоночника, необходимо применять профилактические меры, направленные на укрепление и поддержание его здоровья.
| 1. Занятия физическими упражнениями | Регулярные занятия специальными упражнениями помогут укрепить мышцы спины и улучшить гибкость позвоночника, что способствует его правильному положению и функционированию. |
| 2. Поддержание правильной осанки | Соблюдение правильной осанки при ходьбе, сидении и стоянии поможет предотвратить нагрузку на позвоночник и снизить риск возникновения болей в спине. |
| 3. Питание богатое кальцием и витаминами | Правильное питание, включающее в себя кальций для укрепления костей и витамины для поддержания здоровья суставов и хрящей, способствует укреплению позвоночника. |
| 4. Делать перерывы во время работы | Регулярные перерывы при сидячей работе помогут предотвратить перенапряжение мышц спины и снизить вероятность возникновения болей в пояснице. |
| 5. Практика методов релаксации | Расслабляющие методы, такие как йога, медитация или массаж, способствуют снятию стресса и напряжения, что благоприятно влияет на здоровье позвоночника. |
Видео по теме:
Вопрос-ответ:
Что такое истинный остеохондроз?
Истинный остеохондроз (остеохондропатия) – это группа редких наследственных заболеваний, связанных с нарушением нормального развития и роста костей. При таких патологиях деформируются межпозвонковые диски, суставы, связки и другие структуры позвоночника.
Какие структуры позвоночника могут деформироваться при истинном остеохондрозе?
При истинном остеохондрозе могут деформироваться межпозвонковые диски, суставы, связки и другие структуры позвоночника.
От чего зависит развитие истинного остеохондроза?
Истинный остеохондроз является наследственным заболеванием, поэтому его развитие зависит от генетических факторов. Влияние внешних факторов на развитие этого заболевания не исключено, но подробные механизмы до конца не изучены.
Какие симптомы могут сопровождать истинный остеохондроз?
Симптомы истинного остеохондроза могут включать в себя боли в области позвоночника, ограничение движений, сколиоз, деформации позвоночника и другие признаки, связанные с деформациями структур позвоночника.
Каковы методы лечения истинного остеохондроза?
Лечение истинного остеохондроза обычно направлено на облегчение симптомов и поддержание качества жизни пациента. К нему может относиться физиотерапия, медикаментозная терапия, хирургическое вмешательство в случае необходимости, а также реабилитация.
Как проявляется истинный остеохондроз?
Истинный остеохондроз проявляется деформацией межпозвоночных дисков, суставов, связок и других структур позвоночника, что может привести к боли, нарушению движений и другим симптомам.
Может ли наследственность играть роль в развитии истинного остеохондроза?
Да, истинный остеохондроз относится к группе редких наследственных заболеваний, связанных с нарушением нормального развития и роста костей. Гены могут влиять на развитие этой патологии.






