Бешенство — это острое невылечимое инфекционное заболевание, которое передается через укусы зараженных животных. Эта инфекция поражает центральную нервную систему и вызывает тяжелое воспаление головного мозга (энцефалит), что приводит к смерти инфицированного.
По историческим данным, бешенство унесло не так много жизней, как чума, оспа или холера. Однако люди на протяжении веков испытывали ужас перед этим заболеванием, которое всегда заканчивается мучительной смертью.
До XIX века в Европе случались массовые вспышки бешенства среди лис, собак и волков. Например, в литературе описывается случай: в 1851 году во Франции зараженный волк за день укусил 46 человек и 82 животных крупного рогатого скота.
В то время еще ничего не знали о возбудителе бешенства и не умели диагностировать инфекцию – для предотвращения просто массово уничтожали животных. В Британии в середине XVIII века ситуация была настолько плохой, что за ликвидацию бездомной собаки выплачивали награду в 2 шиллинга (в то время значительная сумма). В начале XIX века истребляли целые стаи породистых гончих.

Средневековая гравюра, изображающая убийство бешеной собаки
Люди, которых укусило животное, зараженное вирусом бешенства, были обречены. Чтобы получить шанс на спасение, зараженные соглашались на радикальные методы: обжигали раны или ампутировали укушенную конечность, иногда обрабатывали место укуса ядовитыми веществами, такими как азотная кислота.
Французский ученый Луи Пастер внес огромный вклад в изучение бешенства. В 1885 году он впервые привил человека, пострадавшего от бешеной собаки, и спас девятилетнего мальчика, укушенного 14 раз слюной больного животного. Для ребенка это был единственный шанс на выживание, и экспериментальная вакцина дала свой результат. Так Луи Пастер стал известным на весь мир.
В наши дни единственная возможность спасти жизнь пострадавшему от укуса животного – прививка сразу после укуса.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) бешенство обозначается кодом А82.
Подразделы бешенства:
- A82.0 – лесное бешенство;
- A82.1 – городское бешенство;
- A82.9 – бешенство неуточненное.
Причины бешенства
Причина ярости – нейротропный вирус. Этот вирус атакует и повреждает нервные клетки (нейроны). Neuroryctes rabid из семейства Rhabdoviridae (рабдовирус) рода Lyssavirus (лиссавирус). Rabies переводится с латыни и lyssa с древнегреческого, означая одно и то же – “бешенство”.
У возбудителя инфекции необычная пулевидная форма – один конец уплощенный, другой вытянутый. В сердцевине содержится генетический материал вируса (РНК), который защищен оболочкой с шипиками на поверхности.
Именно шипы вируса вызывают иммунный ответ организма человека. Они также отвечают за присоединение вирусной частицы к поверхности клетки-мишени и проникновение внутрь нее.
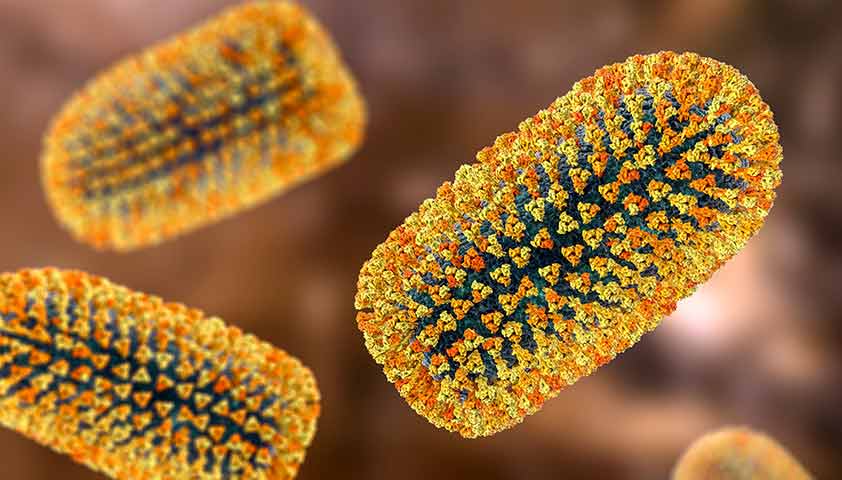
Вирус бешенства при увеличении своего размера становится покрытым шиповидными выростами, которые помогают ему проникать внутрь целевых клеток
Различные формы вируса бешенства:
- дикий (уличный) — распространен среди животных и представляет опасность для людей;
- закрепленный — ослабленный, потерявший активность из-за лабораторных экспериментов. Используется для производства вакцин.
Вирус плохо выживает в окружающей среде: быстро погибает под воздействием ультрафиолетовых лучей и дезинфицирующих средств, при кипячении разрушается всего за 2 минуты. Однако при низких температурах (до -70°C) способен сохраняться длительное время.
Распространение бешенства
Опасное заболевание бешенства является глобальной угрозой для всех живых существ. Оно распространено повсеместно, за исключением Океании и Антарктиды. В Австралии первые случаи смертельной инфекции были зафиксированы в 1996 году.
Резервуаром вируса бешенства являются летучие мыши, на которых самом болезнь не проявляется, но они помогают распространению возбудителя в природе.
Основными носителями и распространителями бешенства являются теплокровные животные. Человек в данном случае является случайным звеном в цепочке передачи вируса и не имеет большого значения для его циркуляции в природе.
Существуют два вида бешенства: городское (когда заболевают домашние и сельскохозяйственные животные) и лесное (когда болеют дикие животные). В России преобладает лесная форма заболевания.
Самыми заболеваемыми дикими животными являются пять федеральных округов: Сибирский, Уральский, Центральный, Южный и Приволжский – в этих регионах выявляется 77% всех случаев бешенства. Среди людей более 85% случаев бешенства регистрируются в Центральном, Южном, Северо-Кавказском и Приволжском округах.
Ежегодно до 70 тысяч человек умирают от бешенства в мире. Каждые 15 минут – 2 человека, в сутки – приблизительно 200.
Примерно 95% смертей от бешенства происходят в странах Азии, Африки и Латинской Америки. Существует предположение, что значительная часть случаев остается незамеченной из-за плохого эпидемиологического надзора и диагностики.
Какие животные могут передавать бешенство
Основными переносчиками бешенства на территории России являются лисы, волки, енотовидные собаки, шакалы, корсаки и песцы.

Псынь енотовидный
Шакал простой

Корсак, иначе поляная лиса



Зарегистрированы случаи болезни бешенства у хорьков, барсуков, бобров, куниц, крыс, хомяков, нутрий, белок, ондатр. Реже эту болезнь можно встретить у лосей, медведей, ежей, рысей и других диких кошек.
Полевой хомяк
Ондатра, также известная как мускусная крыса
Европейский барсук



Сельскохозяйственные и домашние животные могут быть заражены от диких. Больше всего случаев бешенства приходится на собак и кошек – до 33%. Реже инфекцию можно получить от коров, овец, и лошадей.
Ошибочно считается, что бешеное животное легко узнать по необычному поведению, избыточной агрессии и попыткам укусить. Это возможно только на поздних стадиях болезни.
Если животное недавно заразилось, оно не будет похоже на монстра из фильма ужасов – крайне агрессивного и пенящегося. Даже кажущиеся здоровыми животные могут передавать вирус. Узнать, заражено животное или нет, можно только после лабораторного анализа.

Если лиса осмелилась показаться днём вблизи человеческого жилища, это может быть поводом задуматься о возможности у неё бешенства
В интернете можно встретить страшилки про убийственных птиц, которые, якобы, могут заразить людей бешенством. Но нужно помнить: птицы теплокровные существа, и хоть они способны переносить различные инфекции (такие как птичий грипп или орнитоз), бешенство к ним не относится.
Как можно заразиться бешенством
Вирус находится в слюне зараженного животного и передается в результате укуса. Однако также важно помнить, что проникновение возбудителя в организм человека может произойти через разрывы кожи, такие как раны или царапины, и даже при попадании капель слюны на слизистые оболочки глаз, рта или носа. Этот путь заражения называется прямым контактным.
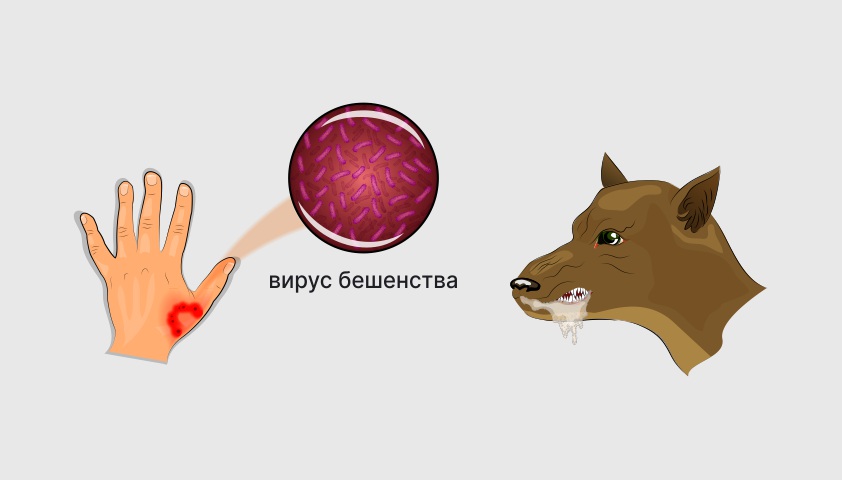
Главный способ передачи вируса бешенства человеку – через укус или ослюнение поврежденной кожи и слизистых оболочек
Также имеется несколько маловероятных способов передачи бешенства:
- аэрозольный – при посещении пещер, населенных летучими мышами;
- алиментарный – при употреблении в пищу больных бешенством животных;
- трансплацентарный – от инфицированной матери к ребенку;
- трансплантационный – при пересадке органов и тканей от людей, умерших от недиагностированного бешенства;
- контактный – при разделке туши зараженного животного.
Теоретически возможен передача вируса бешенства от человека к человеку при укусе или при попадании капель слюны на слизистые оболочки. Однако подтвержденных случаев заражения таким путем нет.
Механизм развития инфекции
Инфекция бешенства передается в организм человека через слюну зараженного животного. Вирус может находиться в теле от нескольких часов до месяца, где происходит его первичное размножение.
Затем инфекция распространяется по периферическим нервам к центральной нервной системе, то есть к головному мозгу. Скорость перемещения вируса достигает примерно 3 мм/ч.
По достижении цели, вирус бешенства начинает активно размножаться в нейронах головного мозга, вызывая воспаление вещества мозга, то есть энцефалит.
В мозговых клетках, пораженных вирусом, образуются специальные образования, известные как тельца Бабеша – Негри. Эти включения похожи на черные гранулы сферической или овальной формы. Они были названы в честь двух ученых – Виктора Бабеша и Адельчи Негри, каждый из которых описал их независимо.
Тельца Бабеша – Негри являются важными для подтверждения диагноза “бешенство” при патологоанатомическом исследовании мозговой ткани.
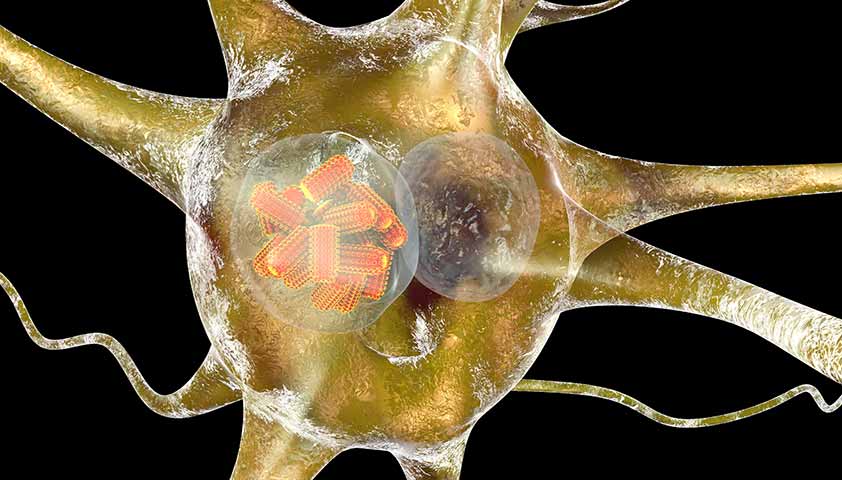
Тельца Бабеша – Негри находятся внутри нейронов – это внутриклеточные фабрики вирусных частиц
Вирус бешенства продолжает своё распространение по организму из центральной нервной системы. Он проникает по нервным волокнам в слюнные железы и внутренние органы. Высокая концентрация вируса в слюнных железах (более 10 тысяч копий в 1 мл крови) объясняется разветвленной нервной сетью в них. В крови же вируса бешенства не обнаружено.
Признаки заболевания бешенством
Болезнь бешенства проходит через несколько стадий.
Инкубационный период — это время от контакта с вирусом до появления первых симптомов. В среднем этот период длится от 30 до 90 дней, но может быть короче или длиннее — от недели до года. В медицинской литературе описан случай, когда у пациента инкубационный период бешенства продолжал более 6 лет.
Время развития болезни зависит от места и глубины проникновения вируса в организм, а также от количества вирусных частиц в ране. Если укус произошел на лице, шее или руках, вирус быстрее распространяется по нервным волокнам к головному мозгу. Максимальный период инкубации вируса наблюдается при укусах ног.
Период промежуточных симптомов – это время, когда появляются первые неспецифические признаки, похожие на симптомы острого респираторного заболевания (ОРЗ).
Этот период обычно длится от 1 до 4 дней. Появление симптомов свидетельствует о том, что вирус уже проник в центральную нервную систему и начал наносить ущерб организму.
Неспецифические симптомы включают в себя:
- Заболевание, характеризующееся повышением температуры тела до 37–38 °C, называется лихорадкой;
- У человека увеличивается чувствительность к свету, громким звукам, прикосновениям;
- Может возникнуть головная боль;
- Легкая утомляемость, ощущение слабости;
- Настроение может быть тревожным или апатичным;
- Человек может стать раздражительным или, наоборот, чрезмерно веселым;
- Потеря аппетита также может быть симптомом;
- Сон может быть нарушен, часто снятся кошмары;
- В общем, появляется общее недомогание.
Укус, который уже заживает, сопровождается отеком, покраснением и зудом. Также возможны покалывание, пощипывание, жжение или тянущая боль. Со временем симптомы усиливаются.
При развитии болезни выделяются две стадии – возбуждение и паралич.
Стадия возбуждения длится 2-3 дня, когда нервная система становится очень возбудимой из-за проникновения вируса в структуры мозга.
Характеристическими признаками стадии возбуждения являются приступы ярости — человек стремится убежать, напасть или укусить, могут возникать зрительные и слуховые галлюцинации. Эти приступы могут продолжаться несколько минут, после чего ситуация стабилизируется.
Один из выдающихся симптомов фазы возбуждения — гидрофобия (страх перед водой). Когда человек пытается попить воду, у него возникает судорога глотки. При прогрессировании болезни даже при виде или звуке текущей воды возникают судороги. Пациент также не способен глотать излишнюю слюну.
Другими характерными признаками стадии возбуждения являются:
- аэрофобия — небольшой сквозняк или ветер могут вызвать болезненные судороги в теле;
- фотофобия — судорожная реакция на яркий свет;
- акустикофобия — судороги вызывают громкие или резкие звуки.
Кратковременные судороги продолжаются лишь несколько секунд, но столь интенсивные, что оставляют за собой ощущение страха. По мере нарастания приступов их продолжительность увеличивается. Судороги затрагивают мышцы дыхательной системы, что приводит к временным прекращениям дыхания у пациента.

Нажмите, чтобы увидеть.
Пациент находится на пике бешенства во время заболевания, на стадии психомоторного возбуждения
После начала паралитической фазы приступы буйства и судороги прекращаются, а сознание возвращается. Специфические симптомы (гидрофобия, аэрофобия) тоже постепенно уменьшаются и исчезают полностью. Пациент может употреблять пищу и пить воду. Возникает ложное ощущение, что болезнь отступает.
Температура тела увеличивается до критических значений (42 °C), при этом у пациента теряется двигательная активность, возникают параличи рук, ног, туловища, лица, языка и глазных мышц. Извне он выглядит спокойным.
Продолжительность периода параличей обычно не превышает суток. Смерть наступает из-за остановки дыхания или сердца.
Среднее время от появления первых симптомов бешенства до смерти составляет 3-7 дней.
Болезнь не всегда протекает по определенным стадиям. Возможно атипичное течение инфекции:
- форма без предвестников (высокой температуры и признаков ОРВИ);
- «тихое» бешенство (без стадии возбуждения).
В России за последние двадцать лет наблюдается преобладание тихой формы бешенства. Эта форма болезни не имеет фаз возбуждения, а параличи развиваются в различных частях тела, начиная с места повреждения. Симптомы гидро- и аэрофобии проявляются слабо или вовсе не появляются. Смерть наступает из-за паралича дыхательного или сосудодвигательного центра головного мозга.
Методы диагностики бешенства
До появления симптомов болезни невозможно определить, заразился ли человек бешенством или нет. Любой, кто контактировал с зараженным или неизвестным животным, считается зараженным.
После появления симптомов диагноз устанавливают на основе конкретных признаков бешенства: гидро-, аэро-, фотофобии, приступов психомоторного возбуждения и обширных параличей.
Медицинский анализ врач применяет как дополнительный метод диагностики для исключения других заболеваний центральной нервной системы. Также исследования помогают корректировать поддерживающее лечение смертельного инфекционного заболевания.
Для этой цели требуются клинический и биохимический анализ крови, проверка уровня электролитов.
Для точной диагностики бешенства изучают отпечатки роговицы глаза и биологический материал с кожи затылка.
Окончательный диагноз ставится после смерти: если обнаруживаются в тканях мозга “тельца Бабеша” и определяются антигены вируса.
Терапия бешенства
Специфического лечения от бешенства не существует. Пациента помещают в изолированную палату инфекционного отделения и максимально защищают от раздражителей, вызывающих судорожные припадки.
Меры медицинского персонала при летальном инфекционном заболевании направлены на смягчение страданий пациента. Ему предоставляют обезболивающие, противосудорожные и снотворные препараты, витамины и питательные растворы. Помочь продлить жизнь пациенту с инфекцией бешенства может искусственная вентиляция лёгких (ИВЛ).
Важно не дожидаться признаков бешенства, а обращаться за медицинской помощью сразу после укуса животного. Это может спасти жизнь!
Исцеление от смертельной инфекции является чрезвычайным случаем – почти невозможным. Мировой медицине известно всего о 13 случаях выживания после появления симптомов бешенства.
В 2005 году был разработан экспериментальный курс лечения, известный как «Милуокский протокол». Он предусматривает погружение пациента в искусственную кому и введение ему комплекса противовирусных и сосудистых препаратов.
Пациенты, подвергшиеся лечению с использованием «Милуокского протокола», заразились вирусом бешенства, который происходил от летучих мышей. Считается, что данная разновидность вируса не так агрессивна, как другие.
Из 38 человек, прошедших это лечение, выжили всего 6. Экспериментальный протокол признали неэффективным и не одобрили для широкого применения в клинической практике.
Профилактика бешенства
Лучший способ не заразиться бешенством от диких или бездомных животных в городе — это избегать их, не пытаться их кормить или гладить. Своих домашних животных следует вакцинировать и вести осторожно с незнакомыми животными на улице.
Если вас укусило животное или попала слюна на поврежденную кожу или слизистые оболочки, то необходимо срочно обратиться за медицинской помощью в ближайший травматологический пункт. Дальнейшие действия определит врач, учитывая все обстоятельства случившегося.
Если нет возможности немедленно обратиться в медицинское учреждение, то рекомендуется тщательно промыть место укуса проточной водой (не менее 15 минут) с мылом или другим моющим средством. Стерильно обработать края раны 70%-ным спиртом или 5%-ным раствором йода и наложить стерильную повязку. После этого постараться как можно скорее добраться до больницы.

Любой укус животного должен рассматриваться как опасный из-за возможного заражения бешенством
Лечащий врач обрабатывает рану и проводит так называемую профилактику после контакта (ППК) – это введение вакцины против бешенства и антирабического иммуноглобулина (если необходимо). Эти меры помогают избежать распространения вируса в центральной нервной системе.
Забудьте о распространенном мифе о болезненных уколах в живот. Максимальный курс современной вакцины против бешенства состоит из 6 инъекций: 1, 3, 7, 14, 30 и 90-й день. Детям делают уколы в мышцу бедра, а взрослым – в область плеча.
Схема профилактической вакцинации остается неизменной, даже если прошло несколько месяцев после контакта с животным. Количество инъекций может быть сокращено до 3, если доказано, что животное, укусившее человека, не заражено бешенством.
Прививку от бешенства разрешено делать беременным и новорожденным.
После введения прививки важно соблюдать следующие правила:
- избегать употребления алкоголя во время вакцинации и в течение полугода после завершения курса,
- не перегреваться и не переохлаждаться,
- не злоупотреблять нахождением на солнце без защиты,
- уведомлять врача о всех принимаемых лекарствах.
Несоблюдение этих простых правил может уменьшить эффективность вакцины или привести к осложнениям.
Антитела к вирусу бешенства формируются через 14 дней после первой прививки. Максимальное количество антител достигается через месяц. После завершения полного курса вакцинации иммунитет длится около 3 лет.
Источники
Осложнения при бешенстве
Осложнения бешенства могут включать в себя агрессивное поведение, нарушение функций нервной системы, мышечные судороги, проблемы с дыханием, нарушения сознания и крайнюю степень усталости. В некоторых случаях болезнь может привести к летальному исходу.
Современные методы лечения бешенства направлены на предотвращение развития осложнений и спасение жизни пациента. Лечение может включать в себя применение противорвотных и противоудушных препаратов, а также профилактические прививки.
Эффективность лечения бешенства зависит от скорости диагностики и начала лечения. Поэтому важно своевременно обращаться за медицинской помощью при подозрении на контакт с возможным источником бешенства.
Современные способы борьбы с бешенством
Данная часть статьи посвящена современным методам лечения бешенства. С развитием медицины и научных исследований стало возможно более эффективно бороться с этим опасным заболеванием.
Прежде всего, важно отметить, что лечение бешенства предполагает комплексный подход. Основными методами являются проведение противовирусной терапии, что позволяет сдерживать развитие вируса в организме. Также активно используется иммунотерапия, направленная на активацию иммунной системы человека для борьбы с инфекцией.
Важным элементом современного лечения бешенства является раннее диагностирование заболевания. Современные методы медицинской диагностики позволяют быстро определить наличие вируса бешенства, что позволяет немедленно начать лечение и повысить шансы на выживание.
Кроме того, в последние годы проводятся активные исследования в области вакцинации против бешенства. Вакцины становятся все более эффективными и безопасными, что открывает новые перспективы в профилактике этого заболевания.
Следует отметить, что современные методы лечения бешенства являются достаточно дорогостоящими и требуют специальной квалификации медицинских работников. Однако благодаря постоянному развитию медицины и научных технологий эффективность лечения бешенства значительно возросла.
Эпидемиология бешенства в мире
В данном разделе мы рассмотрим распространенность и динамику заболеваемости бешенством на планете, а также основные факторы, влияющие на его распространение.
Глобальная эпидемиологическая ситуация по бешенству в настоящее время остается достаточно напряженной. В различных странах мира присутствует разная степень распространенности данного инфекционного заболевания, что связано как с особенностями биосоциальной среды, так и с уровнем медицинской помощи и контроля за заболеваемостью.
Заражение бешенством в основном происходит через укусы зараженных животных, таких как собаки, кошки, лисы, волки и другие дикие животные. Важно отметить, что бешенство является проблемой не только для животных, но и для человека, поэтому необходимы комплексные меры по профилактике и контролю за этим заболеванием.
Необходимо учитывать, что эпидемиология бешенства активно изучается на международном уровне, что позволяет разрабатывать эффективные стратегии предотвращения распространения болезни и проводить мероприятия по ее искоренению в различных регионах мира.
Рекомендации по поведению при контакте с возможным источником бешенства
В данном разделе представлены основные рекомендации по действиям, которые необходимо предпринять при возможном контакте с источником бешенства. Соблюдение этих рекомендаций может способствовать предотвращению случаев передачи болезни.
- В случае укуса животного, сразу же промойте рану теплой водой с мылом в течение 15 минут.
- Обратитесь к врачу для проведения необходимых медицинских процедур и проконсультируйтесь относительно возможной вакцинации от бешенства.
- Избегайте контакта с дикими животными, особенно если они ведут себя агрессивно или необычно.
Будьте осторожны при общении с бездомными животными и животными, с неизвестными прививками. В случае укуса, даже если он кажется незначительным, следует незамедлительно обратиться к врачу для профилактики бешенства. Помните, что принятие правильных мер важно для вашего здоровья и безопасности в случае возможного контакта с источником бешенства.
Видео по теме:
Вопрос-ответ:
Чем вызвано бешенство?
Бешенство вызывается вирусом бешенства, который передается через укус зараженного животного.
Какие симптомы сопровождают бешенство?
Симптомы бешенства могут включать поведенческие изменения, беспокойство, боли и зуд в области укуса, лихорадку, агрессию, бессознательное состояние и паралич.
Можно ли вылечить бешенство?
Бешенство — неизлечимое заболевание, поэтому важно применить профилактические меры после контакта с зараженным животным.
Как происходит диагностика бешенства?
Диагностика бешенства основывается на клинических симптомах и лабораторных тестах, включая исследование тканей мозга зараженного животного.
Как защитить себя от бешенства?
Чтобы защитить себя от бешенства, важно избегать контакта с дикими и больными животными, а также немедленно обращаться за медицинской помощью в случае укуса или царапины.







