Орган в форме бабочки — это щитовидная железа, находящаяся у основания шеи спереди.
Этот орган производит гормоны, которые называются тиреоидными. К
они влияют на различные процессы в организме, такие как обмен веществ, вес, сердечный ритм и температура тела, а также синтез некоторых витаминов.
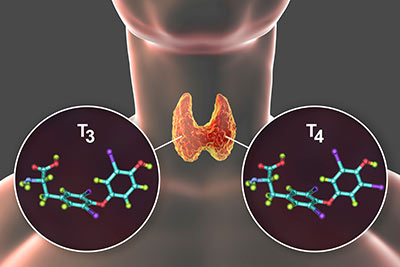
Гормоны щитовидной железы (Т3 и Т4) оказывают значительное влияние на основные процессы в организме
При недостаточной работе щитовидной железы выделяется мало гормонов, это состояние называется гипотиреозом. При избыточном выделении гормонов — гипертиреозом (тиреотоксикозом).
Функционирование щитовидной железы контролируется гипофизом – это маленькая железа, расположенная в основании мозга и отвечающая за выработку тиреотропного гормона (ТТГ).
Взаимодействие гипофиза и щитовидной железы основано на обратной связи. Если железа начинает вырабатывать недостаточно Т4, уровень ТТГ в крови увеличивается, чтобы стимулировать ее работу. При увеличении уровня Т4 уровень ТТГ снижается.
Аутоиммунный тиреоидит
Хашимото аутоиммунный тиреоидит (или хронический лимфоцитарный тиреоидит) — это состояние, когда защитная система организма атакует здоровые клетки щитовидной железы, ошибочно принимая их за врагов. В результате эти клетки воспаляются и неспособны функционировать должным образом, что приводит к недостаточному синтезу тиреоидных гормонов, необходимых для нормального функционирования организма. Это состояние известно как гипотиреоз.
Это состояние было впервые описано японским хирургом Хакару Хашимото в 1912 году, поэтому иногда оно называется тиреоидитом Хашимото или болезнью Хашимото / Источник фото: Wellcome Library, Лондон
Женщины чаще всего страдают от тиреоидита Хашимото по сравнению с мужчинами (в 4-10 раз). Обычно болезнь возникает в возрасте от 30 до 50 лет.
Согласно Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10), аутоиммунному тиреоидиту присвоен код E06.3.
Причины развития аутоиммунного тиреоидита. Провоцирующие факторы
Точные причины заболевания не установлены. Считается, что тиреоидит Хашимото возникает из-за генетического дефекта в поведении лимфоцитов – белых кровяных клеток, ответственных за иммунную защиту от инфекций. Из-за сбоя лимфоциты начинают воспринимать клетки щитовидной железы как патогены, атакуют и разрушают их.
У пациентов с аутоиммунным тиреоидитом часто обнаруживается гаплотип HLA-DR5, который наследуется от одного из родителей. Это свидетельствует о том, что болезнь развивается у людей, у которых есть генетическая предрасположенность к ней.
В то же время не все люди, у которых есть склонность к аутоиммунному тиреоидиту, обязательно заболеют. Для развития патологии необходимо, помимо генетических факторов, также воздействие других обстоятельств.
Факторы, способствующие развитию аутоиммунного тиреоидита:
- стресс;
- плохая экологическая ситуация, воздействие радиации;
- вирусные, бактериальные и грибковые инфекции;
- длительное употребление йодсодержащих препаратов.
Кроме того, часто болезнь Хашимото обнаруживается у людей, страдающих другими аутоиммунными заболеваниями.
Сопутствующие тиреоидиту Хашимото аутоиммунные заболевания:
- Целиакия – воспаление тонкого кишечника при употреблении глютена;
- Системная красная волчанка – поражение соединительной ткани;
- Ревматоидный артрит – воспаление суставов;
- Синдром Шёгрена – сухость слизистых оболочек, особенно глаз и рта;
- Сахарный диабет 1-го типа – повышение уровня глюкозы из-за недостатка инсулина при разрушении бета-клеток поджелудочной железы из-за аутоиммунной агрессии организма.

Тиреоидит Хашимото часто связан с еще одним аутоиммунным заболеванием – целиакией (непереносимостью глютена)
Классификация аутоиммунного тиреоидита
Определение заболевания возможно с помощью нескольких характеристик.
По течению болезни и размеру щитовидной железы выделяются различные виды аутоиммунного тиреоидита:
- Скрытный. Болезнь практически незаметна (симптомов практически нет), и лишь по результатам анализов можно заметить небольшие отклонения уровня тиреоидных гормонов от нормы. При этом щитовидная железа может быть немного увеличена.
- Гипертрофический. Эту форму болезни также называют зобом Хашимото, поскольку происходит увеличение щитовидной железы. Зоб может быть диффузным, если железа увеличена равномерно, узловым в случае неравномерного увеличения железы с образованием узлов, и смешанным, когда в щитовидной железе присутствуют узлы, но при этом орган увеличен равномерно. В крови может наблюдаться избыток (тиреотоксикоз) на начальном этапе заболевания, а также недостаток (гипотиреоз) гормонов, которые всегда выявляются в результате болезни.
- Атрофический. При данной форме болезни щитовидная железа, наоборот, уменьшается в объеме и производит меньше гормонов, чем требуется (гипотиреоз).
Аутоиммунный тиреоидит щитовидной железы может проявляться различными формами, которые различаются по характеристикам и функциям органа:
- Первый тип аутоиммунного тиреоидита делится на два подтипа: субклинический и зобный. При субклинической форме железа либо находится в норме, либо незначительно увеличена, сохраняя эластичность; уровень гормонов остается в пределах нормы. В случае зобной формы щитовидная железа также незначительно увеличена, но при пальпации более плотная, чем обычно; уровень гормонов либо в норме, либо незначительно снижен или повышен, что не оказывает существенного влияния на самочувствие пациента.
- Второй тип аутоиммунного тиреоидита также имеет два подтипа: гипертрофический, или классический, и атрофический. При гипертрофической форме щитовидная железа увеличена, плотная, с неровной поверхностью; уровень гормонов может оставаться в пределах нормы (редко), быть сниженным (чаще всего) или незначительно повышенным (редко). При атрофической форме щитовидная железа может быть нормального размера или уменьшена; уровень гормонов снижен.
Стадии аутоиммунного тиреоидита
Существует несколько фаз аутоиммунного тиреоидита.
- Первая стадия – эутиреоидная. Это бессимптомный период заболевания, при котором уровень тиреоидных гормонов остается неизменным.
- Вторая стадия – тиреотоксикоз (хашитоксикоз). Основным признаком этой фазы является увеличение щитовидной железы (зоб). Прощупывая, можно заметить, что железа стала плотной и неравномерной. На данном этапе из-за аутоиммунного воспаления начинается частичное разрушение ткани щитовидной железы. Это приводит к избытку ранее синтезированных железой тиреоидных гормонов в крови – к патологическому состоянию, называемому тиреотоксикозом или хашитоксикозом.
- Третья стадия – субклиническая. На этом этапе продолжается деструкция щитовидной железы. Количество нормальных тироцитов уменьшается, что приводит к сниженной продукции тиреоидных гормонов. Однако гипофиз принимает на себя удар: он увеличивает выработку тиреотропного гормона (ТТГ) для стимуляции работы щитовидной железы. Как результат, организм способен поддерживать нормальный уровень тиреоидных гормонов.
- Четвертая стадия – манифестный гипотиреоз. По мере продолжения аутоиммунного воспаления щитовидной железы, она производит меньше тиреоидных гормонов, чем необходимо для физиологических процессов. Развивается гипотиреоз – дефицит тиреоидных гормонов – и проявляются характерные симптомы болезни.
Необходимо помнить, что у пациентов с аутоиммунным тиреоидитом не всегда происходит последовательное прогрессирование через все этапы заболевания. Часто тиреоидит Хашимото может продолжаться длительное время с признаками только одного из этапов – эутиреоидного состояния, тиреотоксикоза, субклинического или манифестного гипотиреоза.
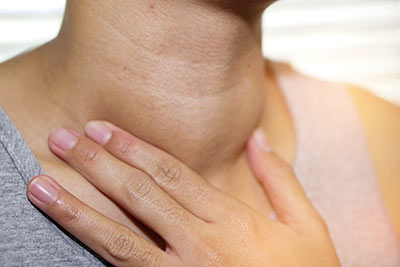
Одним из важных признаков тиреотоксической стадии является увеличение щитовидной железы (зоб)
Симптомы аутоиммунного тиреоидита
Проявление симптомов тиреоидита Хашимото и их выраженность зависят от стадии заболевания.
На этапе эутиреоидного состояния симптомов не наблюдается.
Во время периода тиреотоксикоза (хашитоксикоза) у пациентов могут возникнуть жалобы на затруднения при глотании, ощущение давления в области шеи, хриплый голос. Лабораторные исследования показывают: снижение уровня ТТГ при нормальных значениях Т3 и Т4 (иногда – при повышенном уровне Т4).
На субклинической стадии симптоматики не обнаруживается. Лабораторные показатели показывают повышение уровня ТТГ при нормальном уровне Т4.
При симптомах манифестного гипотиреоза, общих для мужчин и женщин:
- симптомы сухости кожи, волос и ломкости ногтей;
- выпадение волос;
- чувствительность к холоду;
- общая слабость и мышечная слабость;
- ощущение сонливости;
- снижение концентрации внимания;
- ухудшение памяти;
- появление отеков;
- проблемы с пищеварением, запоры;
- избыточный вес;
- болевые ощущения в суставах;
- брадикардия – замедление сердечного ритма;
- иногда – депрессия.
У женщин с аутоиммунным тиреоидитом щитовидной железы могут возникать проблемы с менструальным циклом, болезненные и обильные месячные кровотечения, трудности с зачатием. Это связано с тесной взаимосвязью репродуктивной и щитовидной функций. Нарушения работы щитовидной железы могут привести к проблемам с овуляцией и нормальным процессом беременности.
У мужчин имеются признаки аутоиммунного тиреоидита, которые могут проявляться проблемами с потенцией: избыток или недостаток гормонов щитовидной железы может привести к снижению производства тестостерона яичками, что влияет на половую функцию.
Лабораторные показатели на этой стадии: повышение уровня ТТГ при уменьшении Т3 и Т4.
Следует отметить, что все упомянутые симптомы характерны не только для аутоиммунного тиреоидита: они также проявляются при гипотиреозе, вне зависимости от причин, вызвавших это состояние.
Ход болезни
Тироциты — клетки щитовидной железы, которые вырабатывают тиреоглобулин и фермент тиреопероксидазу, необходимые для синтеза тиреоидных гормонов — ТЗ (трийодтиронина) и Т4 (тироксина). Однако при тиреоидите Хашимото иммунная система начинает воспринимать тиреоглобулин и тиреопероксидазу как патогены из-за нарушений в ее функционировании, что приводит к их уничтожению.
Для предотвращения образования этих воображаемых патогенов иммунная система нападает на тироциты, отвечающие за их производство. Для этого вначале создаются аутоиммунные антитела к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО). Затем лимфоциты, специальные иммунные клетки крови, в сочетании с аутоиммунными антителами начинают уничтожать тироциты.
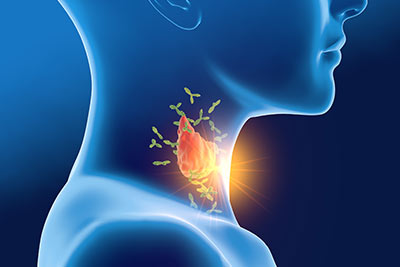
Из-за неполадок в работе иммунной системы лимфоциты начинают нападать на клетки щитовидной железы
На место уничтоженных клеток щитовидной железы образуется рубцовая ткань. Однако она неспособна к функционированию и не способна вырабатывать гормоны. Это означает, что по мере углубления аутоиммунного воспаления количество работающих нормально клеток щитовидной железы уменьшается. В результате уровень тиреоидных гормонов падает, и возникает гипотиреоз.
Аутоиммунный тиреоидит у детей
У детей редко встречается тиреоидит Хашимото: заболевание обнаруживается у 0,17–2,3% детей. Однако, если у ребенка или подростка обнаруживается гипотиреоз или нетоксический зоб (увеличение щитовидной железы без воспаления и изменения уровня гормонов), то причиной практически всегда является аутоиммунный тиреоидит.
Обычно болезнь Хашимото диагностируют у детей старше 4 лет, чаще всего у подростков, причем девочки заболевают чаще мальчиков.
У детей могут возникнуть следующие формы аутоиммунного тиреоидита:
- Появление зоба при нормальном уровне тиреоидных гормонов (эутиреоз).
- Преходящий тиреотоксикоз, известный также как хашитоксикоз, встречается менее чем у 5% детей и обычно самостоятельно исчезает через 3–5 месяцев без лечения.
- Обнаружение гипотиреоза у 3–13% детей на первом обследовании, иногда сопровождается зобом, и может продолжаться на протяжении всей жизни.
Также у 10–20% детей с эутиреозом и увеличением щитовидной железы в течение 5 лет после диагностики возникает стойкий гипотиреоз.
Аутоиммунный тиреоидит и беременность
Если у пациентки с аутоиммунным тиреоидитом уровень тиреоидных гормонов в пределах нормы, а уровень тиреотропного гормона (ТТГ) ниже 2,5 мЕд/л, это не влияет на возможность успешного зачатия и здорового рождения ребенка.
Однако если у женщины наблюдаются отклонения в уровне гормонов, то риски во время беременности значительно увеличиваются.
Возможные осложнения:
- бесплодие,
- замершая беременность,
- выкидыш,
- плацентарная недостаточность,
- поздний токсикоз,
- преждевременные роды,
- кровотечения после родов,
- гипоксия плода,
- тиреотоксикоз у новорождённого.
Также имеются данные, что у матерей с нелеченым гипотиреозом при болезни Хашимото могут родиться дети с интеллектуальными нарушениями, аутизмом, задержкой речи и другими особенностями развития.
Прогноз аутоиммунного тиреоидита. Возможные осложнения
Если аутоиммунный тиреоидит у пациента остаётся на стадии эутиреоза, то есть сохраняется нормальная концентрация гормонов Т3 и Т4, то болезнь не представляет опасности и не требует лечения.
Важно начать лечение вовремя, если у пациента уже развился гипотиреоз, чтобы восстановить нормальный уровень тиреоидных гормонов в крови и предотвратить опасные осложнения.
Вот какие осложнения могут возникнуть при аутоиммунном тиреоидите с гипотиреозом:
- проблемы с репродуктивной функцией, включая бесплодие;
- память может ухудшиться до слабоумия;
- анемия – снижение уровня гемоглобина в крови, что влияет на снабжение органов и тканей кислородом;
- нарушения сердечно-сосудистой системы: изменения в сердечном ритме, скопления жидкости в оболочке сердца, повышение уровня “плохого” холестерина (ЛПНП) и увеличение риска сердечных заболеваний;
- развитие микседематозной комы – состояния, которое может возникнуть из-за длительного отсутствия лечения гипотиреоза. Сначала пациент чувствует сонливость, потом вялость, а затем может потерять сознание. Микседематозную кому могут спровоцировать переохлаждение, психотропные препараты, инфекции, стресс. В случае развития микседематозной комы необходима срочная медицинская помощь.
Диагностика аутоиммунного тиреоидита
Согласно рекомендациям Российской ассоциации эндокринологов, можно утверждать, что у пациента аутоиммунный тиреоидит, только если присутствуют все основные диагностические признаки.
Основные диагностические признаки аутоиммунного тиреоидита:
- Гипотиреоз, проявляющийся симптомами, или неявный (без симптомов) гипотиреоз или хашитоксикоз.
- Наличие антител к ткани щитовидной железы.
- Ультразвуковые признаки аутоиммунной патологии.
Если хотя бы один из указанных признаков отсутствует, то диагноз “аутоиммунный тиреоидит” имеет вероятностный характер.
Для уточнения диагноза при наличии аутоиммунного тиреоидита проводить пункционную биопсию щитовидной железы не требуется. Этот метод применяется исключительно для различения заболеваний щитовидной железы с возможным онкологическим происхождением, если выявлены узлы диаметром более 1 см.
Следить за изменением уровня аутоиммунных антител при аутоиммунном тиреоидите также бесполезно: это не поможет предсказать дальнейшее течение заболевания.
Профилактика и лечение аутоиммунного тиреоидита
Прекратить агрессию иммунной системы по отношению к щитовидной железе в настоящее время невозможно: не существует лекарств с доказанной эффективностью. Также не существует действенных методов профилактики аутоиммунного тиреоидита.
Если у пациента обнаружены аутоиммунные антитела или ультразвуковые признаки аутоиммунного тиреоидита, но при этом щитовидная железа продолжает нормально функционировать (основной показатель — нормальный уровень ТТГ), назначать лечение нецелесообразно. Терапию могут рекомендовать лишь в случае, если щитовидная железа значительно увеличена.
Если же выявлены нарушения функции щитовидной железы, показана заместительная гормональная терапия. Такое лечение позволяет частично компенсировать утраченную функцию щитовидной железы приемом гормонального препарата.
Для заместительной гормональной терапии при аутоиммунном тиреоидите используются препараты, активным веществом которых является левотироксин натрия — это синтетическая форма гормона тироксина (Т4).
При выраженном манифестном гипотиреозе (когда уровень ТТГ повышен, а уровень Т4 снижен), обычно назначают левотироксин натрия в дозировке 1,6–1,8 мкг на 1 кг массы тела пациента.
В случае скрытого гипотиреоза (когда уровень ТТГ повышен, а уровень Т4 в норме), обычно сразу не прописывают лекарство. Сначала проводят повторный анализ крови на гормоны через 3–6 месяцев. Если результаты показывают стойкое нарушение работы щитовидной железы (уровень ТТГ выше 10 мЕд/л или два раза выявляется уровень ТТГ в диапазоне 5–10 мЕд/л), тогда начинают заместительную гормональную терапию. Однако для пациентов старше 55 лет с сердечно-сосудистыми заболеваниями, заместительная терапия назначается только при хорошей переносимости препарата.
При обнаружении субклинического гипотиреоза у беременной женщины, заместительная терапия в полной дозе назначается немедленно.
Если у женщины, планирующей беременность, выявлены аутоиммунные антитела или ультразвуковые признаки аутоиммунного тиреоидита, ей рекомендуется сдать анализ крови на гормоны ТТГ и Т4 свободный для оценки функции щитовидной железы. Это исследование проводится до зачатия и в каждом триместре беременности.
Эффективным считается лечение, когда благодаря приему препарата достигается стабильный нормальный уровень ТТГ в крови.
Диета и образ жизни при аутоиммунном тиреоидите
На сегодняшний день нет достоверных данных о влиянии какой-либо диеты на течение аутоиммунного тиреоидита. Поэтому рекомендации для пациентов с этим заболеванием аналогичны рекомендациям для всех: важно качественно и разнообразно питаться, следить за уровнем стресса, поддерживать умеренную физическую активность, высыпаться.
Диета при аутоиммунном тиреоидите (болезни Хашимото)
Некоторые эксперты утверждают, что для пациентов с тиреоидитом Хашимото важно придерживаться специальной диеты, известной как аутоиммунная диета (аутоиммунный палеопротокол, аутоиммунный протокол питания). Основной принцип этой диеты заключается в идее о “проницаемом” кишечнике – повреждении слизистой оболочки кишечника, что приводит к попаданию веществ из кишечника в кровоток. Это стимулирует иммунную систему организма и вызывает производство антител, направленных против щитовидной железы.

Главная цель аутоиммунной диеты – восстановление кишечника и снижение аутоиммунного воспаления через правильное питание
В пределах данной диеты разрешено употреблять: мясо, рыбу и морепродукты, овощи (за исключением паслёновых: картофеля, баклажанов, томатов, болгарского перца), фрукты, квашеные блюда, костные отвары и травы. Не рекомендуется употребление молока и сои, яиц, бобов, орехов и семян, рафинированных продуктов, сахара и подсластителей, консервов, кофе и алкоголя.
Это питание может положительно сказаться на функционировании кишечника, однако из-за большого числа ограничений может привести к дефициту определенных витаминов и минералов, включая кальций. Пока нет убедительных исследований о влиянии автоиммунной диеты на лечение аутоиммунного тиреоидита.
Также необходимо быть осторожным при приеме препаратов с йодом для пациентов с аутоиммунным тиреоидитом. Если доза йода в некоторых лекарствах превышает 1 мг в день, это может вызвать развитие гипотиреоза, что означает снижение уровня тиреоидных гормонов. Важно контролировать функцию щитовидной железы во время такого лечения.
К какому специалисту обратиться при аутоиммунном тиреоидите
Диагностика и лечение аутоиммунного тиреоидита проводится эндокринологом.
Этот врач специализируется на лечении заболеваний эндокринной системы, включая железы внутренней секреции, которые вырабатывают и высвобождают гормоны в кровь. Гормоны – это биологически активные вещества, контролирующие работу внутренних органов и важные процессы в организме (метаболизм, поддержание температуры тела и другие). Одной из желез внутренней секреции является щитовидная железа.
При первичном приеме эндокринолог может подозревать аутоиммунный тиреоидит в процессе сбора жалоб, анамнеза и при пальпации щитовидной железы. Для подтверждения диагноза врач может назначить дополнительные исследования: ультразвук щитовидной железы и анализы крови на гормоны.
Альтернативные методы лечения аутоиммунного тиреоидита
В данном разделе будут рассмотрены способы лечения аутоиммунного тиреоидита, которые могут вызвать контроверсии среди специалистов. Некоторые методы могут быть эффективными, однако также могут иметь негативные последствия и риски для здоровья. Важно подходить к альтернативным методам лечения с осторожностью и осознанием возможных последствий.
Компликации аутоиммунного тиреоидита
В данном разделе мы рассмотрим возможные осложнения, которые могут возникнуть при аутоиммунном тиреоидите. Это важно для понимания тяжести заболевания и его последствий для пациентов.
При аутоиммунном тиреоидите могут возникнуть различные осложнения, связанные с нарушением функции щитовидной железы. Это может привести к развитию гипотиреоза, когда уровень гормонов щитовидной железы снижается ниже нормы. Это состояние может вызвать у пациентов утомляемость, снижение общего тонуса, проблемы с памятью и концентрацией внимания.
Кроме того, осложнения аутоиммунного тиреоидита могут проявиться в виде различных изменений в органах и системах организма. Например, у пациентов могут возникнуть проблемы с сердечной деятельностью, анемия, проблемы с пищеварением или кожные проявления.
- Повышенный риск развития рака щитовидной железы
- Нарушения в работе сердечно-сосудистой системы
- Потеря волос или проблемы с кожей
- Проблемы с памятью и концентрацией внимания
Для предотвращения осложнений аутоиммунного тиреоидита важно своевременно обращаться к врачу, следить за состоянием щитовидной железы и чередовать традиционные методы лечения с альтернативными. Только комплексный подход может помочь предотвратить серьезные последствия автоиммунного тиреоидита.
Исследования и новые методы диагностики аутоиммунного тиреоидита
Исследования в данной области позволяют расширить наши знания о причинах и механизмах развития аутоиммунного тиреоидита, что способствует более точной и ранней диагностике.
Новые методы диагностики, такие как молекулярно-генетические исследования, анализ маркеров иммунной системы и ультразвуковое сканирование щитовидной железы, играют важную роль в определении заболевания на ранних стадиях и планировании дальнейшего лечения. Эти методы позволяют врачам проводить более точное и индивидуализированное лечение для каждого пациента.
Важно отметить, что исследования и новые методы диагностики аутоиммунного тиреоидита являются неотъемлемой частью современной медицины и оказывают значительное влияние на улучшение качества жизни пациентов с этим заболеванием.
Современные подходы к профилактике аутоиммунного тиреоидита
Одним из ключевых методов профилактики аутоиммунного тиреоидита является сбалансированный рацион и правильное питание. Важно употреблять пищу, богатую йодом и витаминами, которые способствуют здоровью щитовидной железы и общему иммунитету.
Также рекомендуется вести активный образ жизни, уделяя достаточное внимание физическим нагрузкам и спорту. Регулярные тренировки помогут укрепить иммунную систему и снизить риск развития аутоиммунного тиреоидита.
Для профилактики этого заболевания также важно следить за состоянием психоэмоционального здоровья. Стресс и негативные эмоции могут негативно сказываться на работе иммунной системы, поэтому релаксационные методики и психологическая поддержка могут быть эффективными средствами профилактики аутоиммунного тиреоидита.
Видео по теме:
Вопрос-ответ:
Чем является щитовидная железа?
Щитовидная железа является небольшим органом в форме бабочки, который расположен у основания шеи спереди. Она отвечает за выработку гормонов, контролирующих метаболизм и работу органов.
Какие функции выполняет щитовидная железа?
Щитовидная железа выполняет ряд важных функций в организме, таких как регуляция обмена веществ, температуры тела, сердечного ритма, психоэмоционального состояния, роста и развития.
Какие заболевания могут возникнуть у щитовидной железы?
У щитовидной железы могут возникнуть различные заболевания, например, гипертиреоз, гипотиреоз, воспалительные процессы, опухоли и др. Эти заболевания могут привести к нарушению работы организма и требуют медицинского вмешательства.
Какие симптомы могут указывать на проблемы со щитовидной железой?
Симптомы проблем со щитовидной железой могут включать в себя усталость, слабость, повышенную или пониженную активность, изменения веса, нарушения в работе сердца, проблемы с памятью и концентрацией, изменения внешности кожи и волос и другие.
Как можно поддерживать здоровье щитовидной железы?
Для поддержания здоровья щитовидной железы важно правильно питаться, включая в рацион йодсодержащие продукты, вести активный образ жизни, избегать стрессов, регулярно проводить профилактические осмотры у эндокринолога и следить за общим состоянием организма.
Зачем нужна щитовидная железа?
Щитовидная железа играет ключевую роль в регуляции обмена веществ, производстве гормонов, контроле температуры тела и поддержании общего здоровья. Она также влияет на энергию, настроение, рост и развитие организма.







